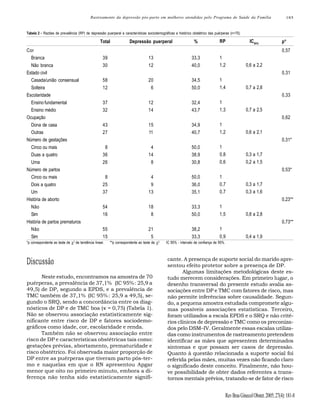
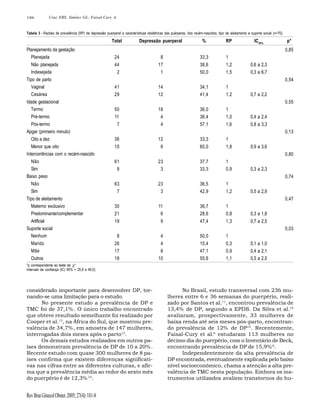
Este estudo avaliou 70 mulheres no pós-parto atendidas por unidades do Programa de Saúde da Família em São Paulo. Encontrou uma prevalência de 37,1% para depressão pós-parto e transtornos mentais comuns. Os fatores associados à depressão pós-parto foram menor percepção de apoio do parceiro. Devido à alta prevalência e impacto negativo, é importante sensibilizar profissionais de saúde sobre a importância de identificar a depressão pós-parto.