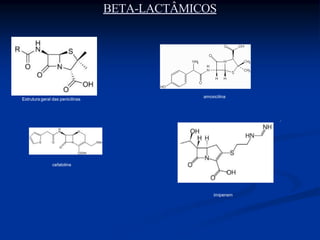
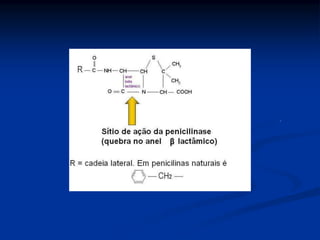
O documento descreve diferentes classes de antimicrobianos, incluindo penicilinas, cefalosporinas, aminoglicosídeos e outras. Ele fornece detalhes sobre o espectro de ação, indicações clínicas e características de representantes específicos dentro de cada classe.