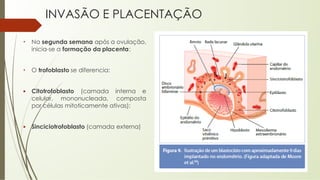
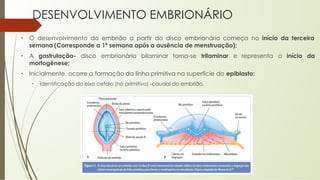
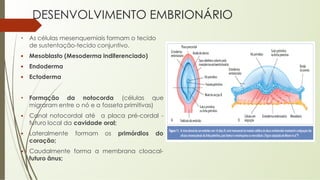
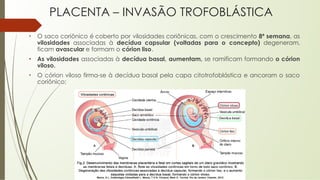
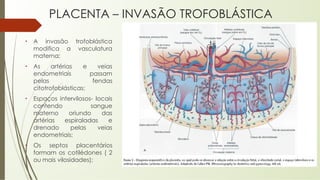
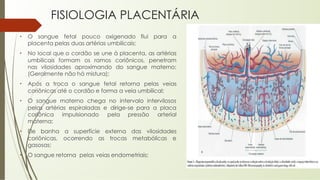
O documento aborda o desenvolvimento embrionário e fetal, destacando a fisiologia da placenta e as etapas do crescimento pré-natal. São apresentados fatos históricos da embriologia e detalhadas fases de fecundação, desenvolvimento e formação de estruturas essenciais. Além disso, discute a formação e funções da placenta, e o desenvolvimento fetal ao longo das semanas de gestação.