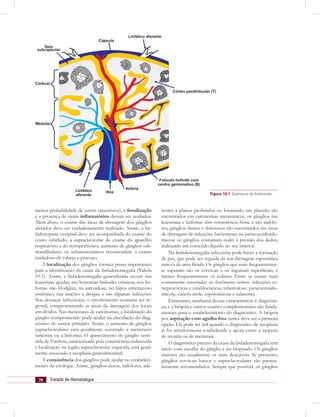
1) Os linfonodos são estruturas que filtram a linfa e contêm linfócitos. Aumento do tamanho dos linfonodos, ou linfadenopatia, pode ser causada por infecções, câncer ou doenças autoimunes.
2) A avaliação inicial de um paciente com linfadenopatia inclui exame físico para determinar a localização, tamanho, consistência e sensibilidade dos linfonodos aumentados. Isso fornece pistas sobre a possível causa.
3) A biópsia de um linfon