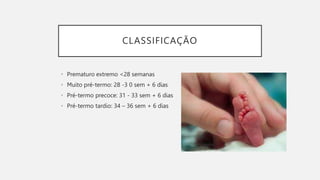
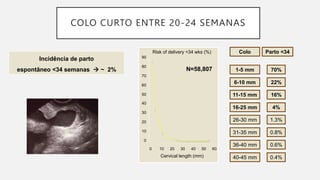
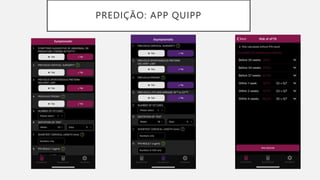
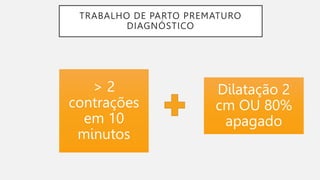
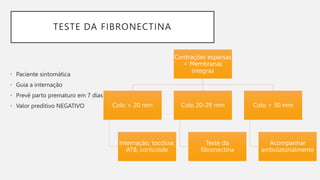
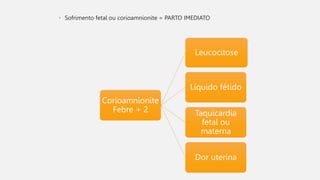
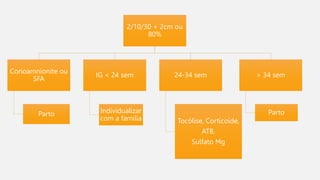
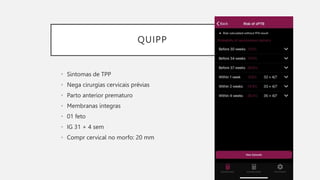
O documento discute a prematuridade, incluindo sua epidemiologia, classificação, causas, fatores de risco, prevenção, predição, conduta para trabalho de parto prematuro e caso clínico ilustrativo. Aborda medidas como uso de progesterona, tocólise, corticoide e sulfato de magnésio para reduzir riscos da prematuridade.