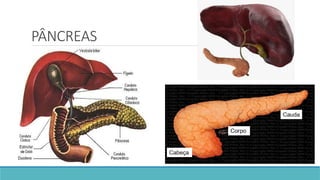
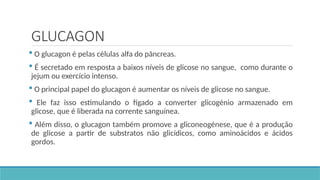
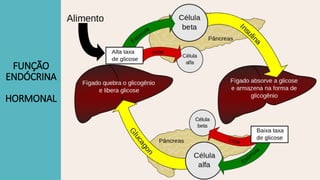
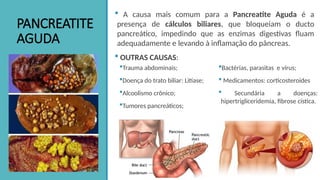
O documento aborda a anatomia, funções e doenças do pâncreas, destacando suas funções endócrinas e exócrinas, como a produção de insulina e glucagon. Detalha as condições de pancreatite, suas causas, sintomas e tratamentos, além das implicações dietéticas para o manejo das doenças pancreáticas. Enfatiza a importância da nutrição adequada para controle da má absorção e prevenção de desnutrição em pacientes com condições pancreáticas.