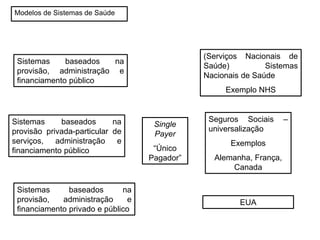
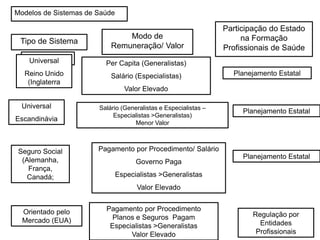
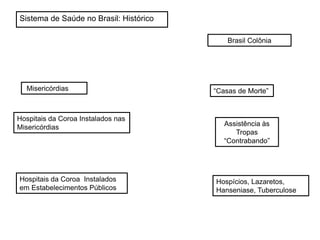
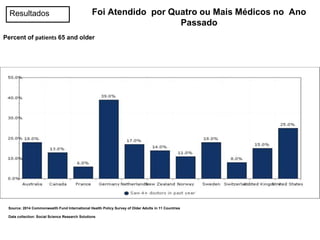
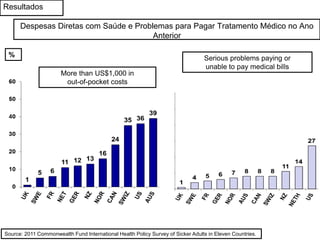
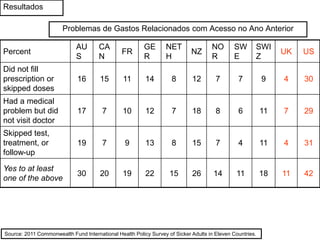
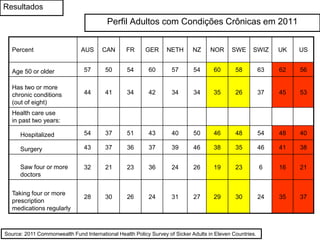
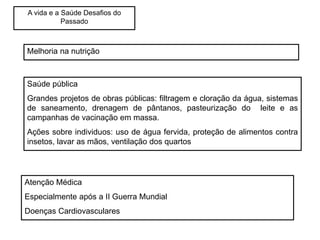
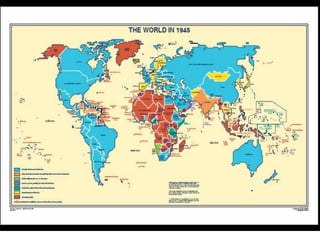
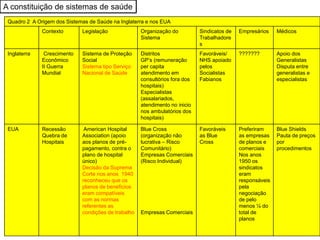
O documento discute a evolução histórica da expectativa de vida e dos sistemas de saúde. Resume a transição da expectativa de vida de 25 anos para ancestrais caçadores-coletores para cerca de 80 anos atualmente nos países desenvolvidos, à medida que melhorias na saúde pública, nutrição e atenção médica ocorreram ao longo dos séculos. Também descreve brevemente a constituição dos sistemas de saúde no Reino Unido e nos EUA, com foco no NHS britânico e nos planos de saúde







![A constituição do sistema de saúde brasileiro
Médicos
Instituições Filantrópicas
exigências para a admissão
nas Irmandades
1 - ser puro de sangue a pelo menos duas gerações, o que
equivale dizer: não ter sangue de negro, mouro ou judeu.
Tal exigência também recaía sobre a mulher do candidato
[esta regra foi abolida no século XIX]; 2 - ser livre de toda
infâmia de fato e de direito; 3 - ter idade conveniente: pelo
menos 25 anos no caso de ser solteiro; 4 - não servir a
casa por salário; 5 - ser isento de trabalhar com suas
próprias mãos: em caso de ser ‘oficial mecânico' ser dono
de sua tenda; 6 - ser de bom entendimento e saber: que
saiba ler e escrever; 7 - ter tenda suficiente para acudir ao
serviço da irmandade quando necessário e para não ser
suspeito de aproveitar do dinheiro da instituição em
benefício próprio.
domínio da língua francesa](https://image.slidesharecdn.com/ligiabahiatcerj-230328051815-3ae5ad03/85/Ligia-Bahia_TCERJ-pptx-17-320.jpg)