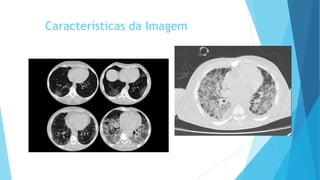
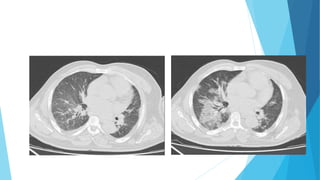
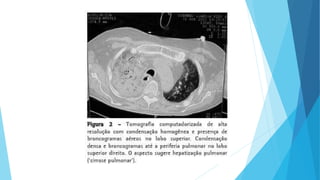
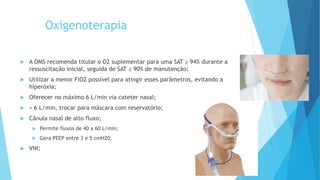
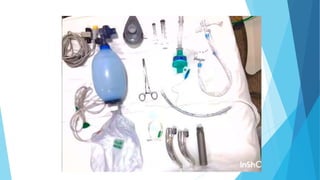
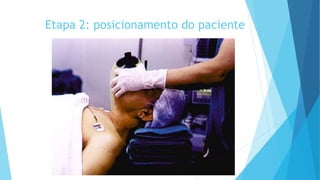
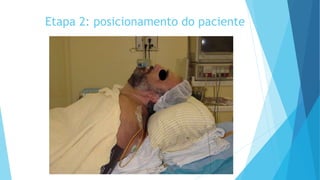
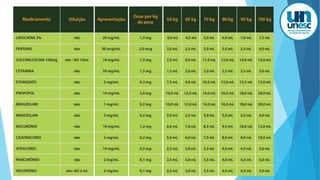
O documento discute a Covid-19, incluindo sua introdução, epidemiologia, transmissão, apresentação clínica, diagnóstico, tratamento e manejo de pacientes. Aborda tópicos como variantes do vírus, fatores de risco, sintomas comuns, testes de diagnóstico, terapias medicamentosas e cuidados com pacientes hospitalizados, como intubação e ventilação mecânica.