Rcp avanzada 2011
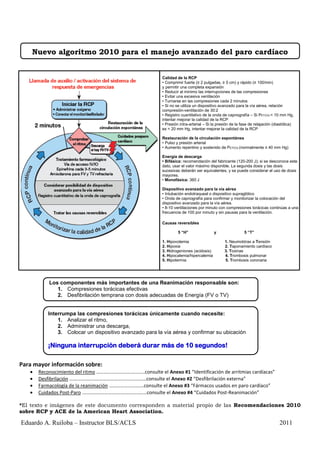
- 1. Nuevo algoritmo 2010 para el manejo avanzado del paro cardíaco Calidad de la RCP • Comprimir fuerte (≥ 2 pulgadas, ≥ 5 cm) y rápido (≥ 100/min) y permitir una completa expansión • Reducir al mínimo las interrupciones de las compresiones • Evitar una excesiva ventilación • Turnarse en las compresiones cada 2 minutos • Si no se utiliza un dispositivo avanzado para la vía aérea, relación compresión-ventilación de 30:2 • Registro cuantitativo de la onda de capnografía – Si PETCO2 < 10 mm Hg, intentar mejorar la calidad de la RCP • Presión intra-arterial – Si la presión de la fase de relajación (diastólica) es < 20 mm Hg, intentar mejorar la calidad de la RCP Restauración de la circulación espontánea • Pulso y presión arterial • Aumento repentino y sostenido de PETCO2 (normalmente ≥ 40 mm Hg) Energía de descarga • Bifásica: recomendación del fabricante (120-200 J); si se desconoce este dato, usar el valor máximo disponible. La segunda dosis y las dosis sucesivas deberán ser equivalentes, y se puede considerar el uso de dosis mayores. • Monofásica: 360 J Dispositivo avanzado para la vía aérea • Intubación endotraqueal o dispositivo supraglótico • Onda de capnografía para confirmar y monitorizar la colocación del dispositivo avanzado para la vía aérea. • 8-10 ventilaciones por minuto con compresiones torácicas continúas a una frecuencia de 100 por minuto y sin pausas para la ventilación. Causas reversibles 5 “H” y 5 “T” 1. Hipovolemia 1. Neumotórax a Tensión 2. Hipoxia 2. Taponamiento cardíaco 3. Hidrogeniones (acidosis) 3. Toxinas 4. Hipocalemia/hipercalemia 4. Trombosis pulmonar 5. Hipotermia 5. Trombosis coronaria Los componentes más importantes de una Reanimación responsable son: 1. Compresiones torácicas efectivas 2. Desfibrilación temprana con dosis adecuadas de Energía (FV o TV) Interrumpa las compresiones torácicas únicamente cuando necesite: 1. Analizar el ritmo, 2. Administrar una descarga, 3. Colocar un dispositivo avanzado para la vía aérea y confirmar su ubicación ¡Ninguna interrupción deberá durar más de 10 segundos! Para mayor información sobre: Reconocimiento del ritmo ……………………….……..…consulte el Anexo #1 “Identificación de arritmias cardíacas” Desfibrilación ………………………………………..……………consulte el Anexo #2 “Desfibrilación externa” Farmacología de la reanimación ……………………….consulte el Anexo #3 “Fármacos usados en paro cardíaco” Cuidados Post-Paro ……………………….…….…………..…consulte el Anexo #4 “Cuidados Post-Reanimación” *El texto e imágenes de este documento corresponden a material propio de las Recomendaciones 2010 sobre RCP y ACE de la American Heart Association. Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
- 2. Anexo #1 Identificación de arritmias cardíacas Ritmo sinusal (RS) Bradicardia sinusal Taquicardia sinusal Taquicardia supraventricular (TSV) Flutter auricular Fibrilación auricular (FA) Taquicardia ventricular (TV) monomorfa Taquicardia ventricular (TV) polimorfa Torsades de pointes Fibrilación ventricular (FV) Asistolia Bloqueo AV 1er grado Bloqueo AV 2do grado – tipo 1 Bloqueo AV 2do grado – tipo 2 Bloqueo AV 3er grado Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
- 3. EL SISTEMA DE CONDUCCIÓN CARDÍACO: Los impulsos eléctricos generados por el músculo cardíaco (el miocardio) estimulan el latido (contracción) del corazón. Esta señal eléctrica se origina en el nódulo sinoauricular (SA) ubicado en la parte superior de la aurícula derecha. El nódulo SA también se denomina el «marcapasos natural» del corazón. Cuando este marcapasos natural genera un impulso eléctrico, estimula la contracción de las aurículas. La señal pasa por el nódulo auriculoventricular (AV). El nódulo AV detiene la señal un breve instante y la envía por las fibras musculares de los ventrículos, estimulando su contracción. Aunque el nódulo SA envía impulsos eléctricos a una velocidad determinada, la frecuencia cardíaca podría variar según las demandas físicas o el nivel de estrés o debido a factores hormonales. Onda P Complejo QRS Onda T La onda P representa la El complejo QRS La onda T representa la actividad eléctrica de la representa el impulso repolarización de los contracción de ambas eléctrico que se aleja del ventrículos. aurículas. nodo AV y pasa a las Después el impuso llega al fibras de Purkinje y las nodo AV, luego de una células del miocardio. pausa de 1/10 de segundo El complejo QRS el nodo AV inicia un representa la actividad impulso eléctrico que se eléctrica de la dirige hacia abajo por el estimulación de los Haz de His. ventrículos. VELOCIDAD DE LOS IMPULSOS GENERADOS: ➽ Nódulo SA = 60-100 /min ➽ Nódulo AV = 40-60/min ➽ As de His = 50/min ➽ Fibras de Purkinje = 20-40/min. Bibliografía: American Heart Association……………………..……...…….……ACLS providers manual – 2002 Ivan L. Viera, BSN-CCRN……………………………………..….Electrocardiografía básica – 2008 Pedro Iturralde Torres, MD………………………….…….……………..Arritmias Cardíacas – 1996 Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
- 4. Anexo #2 Desfibrilación externa 1. La cantidad de corriente que pasa a través de un circuito independientemente del voltaje seleccionado, depende de la resistencia eléctrica (impedancia) del circuito. 2. Si la resistencia aumenta, menos corriente pasa a través del circuito. Energía 3. La cantidad de corriente que penetra la pared del tórax para defibrilar el corazón depende de la resistencia transtorácica al paso de dicha corriente. 4. La Energía de un shock eléctrico es expresada en joules (watt – segundo). 1. Desfibrilación y Cardioversión son términos generales. Indican específicamente que tipo de descarga es administrada: Descarga NO sincronizada = Desfibrilación La administración de Energía no tiene relación con el ciclo Términos cardíaco. Descarga sincronizada = Cardioversión La administración de Energía es temporizada a milisegundos de la onda R dentro del ciclo cardíaco. 1. Energía administrada Factores que 2. Tamaño de los electrodos afectan la 3. Material de transición entre el electrodo y la piel Impedancia 4. Presión sobre los electrodos Transtorácica 5. Fase de la respiración del paciente 6. Distancia entre los electrodos 1. Aplique gel conductor a la superficie de las paletas del desfibrilador. 2. Coloque el selector de derivación del monitor/desfibrilador en la función “paddles” (paletas). 3. Coloque las paletas sobre el pecho desnudo y seco del paciente. Revisión Las paletas funcionan como electrodos, monitoreando el ritmo rápida con cardíaco del paciente. las Paletas 4. Precaución: Quitar o mover las paletas del pecho del paciente mientras se usa la función “paddles” resulta en artefacto eléctrico en la pantalla del monitor cardíaco. Las paletas deben mantener contacto con el tórax del paciente para monitorizar correctamente el ritmo cardíaco. 1. La desfibrilación no convierte el ritmo cardíaco. 2. El propósito de la desfibrilación es producir una asistolia momentánea. La descarga induce una completa despolarización del miocardio y le brinda una oportunidad al marcapaso fisiológico Propósito para reasumir el control de la actividad eléctrica en el corazón. de la 3. Los “shocks” eléctricos producen una descarga parasimpática. desfibrilación Se desaprueban enérgicamente las descargas eléctricas en asistolia. Desfibrilar una asistolia podría eliminar cualquier posibilidad para que el miocardio retorne a la actividad cardíaca espontánea. Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
- 5. 1. Solo interrumpa la RCP mientras analiza el ritmo cardíaco y mientras administra una descarga eléctrica. 2. Encienda el desfibrilador 3. Coloque el selector de derivación en modo “paddles” o derivaciones I, II o III si se utilizan las derivaciones del monitor. 4. Verifique visualmente el trazado del monitor y evalué el ritmo. (Los pasos siguientes asumen FV o TV sin pulso). 5. Seleccione la función NO SINCRONIZADA en el desfibrilador. 6. Seleccione el nivel de Energía apropiado para el tipo de desfibrilador. *Configuración de onda Monofásica: Administre 360 Joules *Configuración de onda Bifásica: Administre la dosis recomendada por el fabricante (120-200 Joules) Si se desconoce este dato, usar el valor máximo disponible. La segunda dosis y las dosis sucesivas deberán ser equivalentes, y se puede considerar el uso de dosis mayores. 7. Remueva los parches de nitroglicerina o cualquier otro aditamento de administración transdérmica que utilice sobre metálico (papel aluminio por ejemplo). 8. Aplique gel a las paletas o ubique los parches conductores sobre el tórax del paciente. Procedimiento 9. Ubique las paletas o los electrodos de desfibrilación remota sobre el pecho desnudo del paciente (Si el paciente tiene un DAI colocado, asegúrese de no aplicar las paletas o los parches directamente sobre él; continúe normalmente con el resto del procedimiento). 10. Verifique nuevamente el ritmo en el monitor. 11. Anuncie a todos los presentes: “Cargando desfibrilador; alejados!” 12. Oprima el botón de “carga” en la paleta de la punta (izquierda) o en los controles del desfibrilador. 13. Cuando el desfibrilador haya terminado de cargarse, avisará con una señal audible fuerte. Diga con voz firme y con autoridad la siguiente frase (o alguna equivalente) antes de cada descarga: “Voy a administrar una descarga a la cuenta de tres. Uno, estoy alejado; dos, están alejados; tres, todos alejados” (Asegúrese de que la persona encargada de la ventilación no tenga contacto con ningún dispositivo para vía aérea y ventilación incluido el TT) 14. Aplique 12 kg (25 libras) de presión sobre ambas paletas. 15. Oprima simultáneamente los botones de descarga (shock) de las dos paletas.(Descarga única) 16. Administre luego de la descarga 2 minutos continuos de RCP 17. Verifique el ritmo cardíaco y si persiste la FV o TV sin pulso, repita el procedimiento completo desde el paso No. 9 Bibliografía: Dr. Barbara Aehlert………………………………………..….ACLS Quick Review Study Guide – 1992 American Heart Association………………………………....……Guidelines for CPR and ECC – 2010 Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
- 6. Anexo #3 Fármacos usados en Paro Cardíaco # FÁRMACO TIPO DOSIS INDICACIONES 1 Oxígeno ---- Por BVM con reservorio - 15 LPM Parada cardíaca 2 Epinefrina *** vasopresor 1 mg bolo IV cada 3-5 min Parada cardíaca Parada cardíaca (Puede usarse como sustituto de 3 Vasopresina *** vasopresor 40 unidades bolo IV - única dosis la 1era o 2da dosis de epinefrina) 300 mg bolo IV – repetir mitad de Parada cardíaca por 4 Amiodarona antiarrítmico dosis luego de 3-5 min. FV o TV sin pulso refractarias. (diluir en 20-30mL de D/A 5%) 1-1.5 mg/kg bolo IV Parada cardíaca por Repetir cada 5-10 min. a dosis de: FV o TV sin pulso refractarias. 5 Lidocaína *** antiarrítmico 0.5-0.75 mg/kg bolo IV (si no hay Amiodarona) Max. 3 mg/kg Parada cardíaca con: regulador 1-2 g bolo IV en 5-20 min. 6 Sulfato de Magnesio Torsades de pointes, metabólico Diluir en 10 mL de D/A 5% Hipomagnesemia. Parada cardíaca con: Hiperkalemia, Acidosis metabólicas que respondan al regulador 7 Bicarbonato de Sodio 1 mEq/kg bolo IV Bicarbonato, Sobredosis con metabólico Salicilatos, Antidepresivos tricíclicos, Cocaína y Difenhidramina. 0.4-2.0 mg cada 2 minutos hasta Parada cardíaca con: 8 Naloxone *** antiopiáceo revertir la narcosis por opiáceos. Sobredosis por opiáceos ¡Las dosis expresadas aquí, son aplicables únicamente en pacientes con paro cardíaco. La posología y modo de administración de estos fármacos en otro tipo de pacientes exige la revisión de los protocolos correspondientes a cada entidad patológica por separado! *** Aunque las vías endovenosa e intraósea deben ser siempre la primera elección; Vasopresina, Lidocaína, Epinefrina y Naloxone pueden administrarse también por vía endotraqueal utilizando de 2 a 2.5 veces la dosis IV recomendada. Durante el paro cardíaco: ¡No interrumpa las maniobras de reanimación para administrar medicamentos o soluciones! El acceso vascular central no se recomienda durante la mayoría de los intentos de reanimación. Canalice una o dos venas periféricas (antecubitales) Utilice catéter #14G o #16G. Fije adecuadamente el catéter al sitio de la venopunción. De no ser posible la línea IV, instale una vía IO (Intraósea). Usar siempre un bolo de arrastre con 20-30 mL de SSN o agua bidestilada después de cada dosis de medicamentos sosteniendo la extremidad canalizada por encima del nivel del corazón durante 20 a 30 segundos. Bibliografía: Dr. Julián Jiménez A..........................................Manual de Protocolos y Actuación en Urgencias - 2002 Dr. Tarazona Santabalbina F..…..........................................….…Técnicas Invasivas en Urgencias – 2005 American Heart Association…...………………………………..…………..…Guidelines for CPR and ECC – 2010 Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
- 7. Anexo #4 Cuidados Post-Reanimación El objetivo principal de una estrategia de tratamiento conjunta del paciente post-paro cardíaco es la aplicación sistemática de un plan terapéutico completo en un entorno multidisciplinario que permita restablecer un estado funcional normal o próximo a la normalidad. Los pacientes con sospecha de SCA deben transferirse a un centro con capacidad para practicar angiografías coronarias e intervenciones de reperfusión (intervención coronaria percutánea primaria) que cuente con un equipo multidisciplinario con experiencia en la monitorización de pacientes con una disfunción multiorgánica, y que inicie el tratamiento post-paro cardíaco, incluida la hipotermia, de forma rápida y apropiada. Con el renovado interés en mejorar el resultado funcional, la evaluación neurológica es un componente clave de la evaluación rutinaria de los supervivientes. Es importante reconocer pronto los trastornos neurológicos susceptibles de tratamiento, como puedan ser las convulsiones. El diagnóstico de convulsiones puede resultar complicado, especialmente en situaciones de hipotermia y bloqueo neuromuscular, y la monitorización del EEG se ha convertido en una importante herramienta de diagnóstico para esta población de pacientes. Cuidados post-paro cardíaco incluyen: 1. Optimización de la función cardiopulmonar y la perfusión de órganos vitales tras el restablecimiento de la circulación espontánea. 2. Transferencia a un hospital o unidad de cuidados intensivos apropiado que disponga de un sistema completo de tratamiento post-paro cardíaco. 3. Identificación y tratamiento de los SCA y otras causas reversibles. 4. Control de la temperatura para optimizar la recuperación neurológica. 5. Anticipación, tratamiento y prevención de disfunciones multiorgánicas, lo que incluye evitar la ventilación excesiva y la hiperoxia. Reducción progresiva de la concentración de oxígeno inspirado tras el restablecimiento de la circulación espontánea basada en la monitorización de la saturación de oxihemoglobina: Una vez restablecida la circulación, monitorizar la saturación de oxihemoglobina arterial. Cuando se disponga del equipo apropiado, puede ser razonable ajustar la administración de oxígeno para mantener la saturación de oxihemoglobina a un valor igual o superior al 94%. Siempre que se cuente con el equipo apropiado, una vez restablecida la circulación espontánea conviene ajustar la Fio2 a la concentración mínima necesaria para conseguir una saturación de oxihemoglobina arterial igual o superior al 94%, con el fin de evitar la hiperoxia y garantizar una administración adecuada de oxígeno. Efecto de la hipotermia en el pronóstico: Numerosos estudios han intentado identificar a los pacientes comatosos tras un paro cardíaco que no tienen expectativa de una recuperación neurológica significativa, y se han propuesto reglas de decisión para intentar pronosticar una mala evolución, pero las de años anteriores se habían establecido basándose en estudios de pacientes que, tras sufrir un paro cardíaco, no habían sido tratados con hipotermia. Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
- 8. Algunos estudios recientes han documentado que el tratamiento con hipotermia terapéutica ocasionalmente da buenos resultados en este tipo de pacientes, a pesar de que el examen neurológico o los estudios neurofisiológicos predecían una mala evolución a los tres días del paro, el plazo de tiempo tradicionalmente utilizado para el pronóstico. Así pues, las características o los resultados de las pruebas que permitían predecir una mala evolución de los pacientes post-paro cardíaco pueden no ser tan predictivos de una mala evolución al usar la hipotermia terapéutica. Uno de los retos clínicos importantes, que requiere una mayor investigación, es identificar durante el periodo posterior al paro cardíaco a aquellos pacientes que no tienen posibilidades de lograr una recuperación neurológica significativa. Se recomienda mucha cautela al plantearse una limitación de los cuidados o una suspensión del soporte vital, especialmente poco después del restablecimiento de la circulación espontánea. Dada la creciente necesidad de tejidos y órganos para trasplante, todos los equipos de la salud que trabajan con pacientes post-paro cardíaco deben implementar procedimientos apropiados para la posible donación de tejidos y órganos que sean oportunos y eficaces, ofrezcan apoyo a los familiares y respeten los deseos del paciente. *Los contenidos de este documento corresponden a las Recomendaciones 2010 sobre RCP y ACE del ILCOR. Eduardo A. Ruiloba – Instructor BLS/ACLS 2011
