Optimización del cuidado en FA: SEC-Excelente
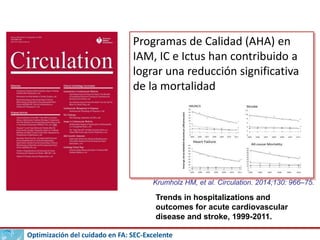
- 1. Optimización del cuidado en FA: SEC-Excelente Programas de Calidad (AHA) en IAM, IC e Ictus han contribuido a lograr una reducción significativa de la mortalidad Krumholz HM, et al. Circulation. 2014;130: 966–75. Trends in hospitalizations and outcomes for acute cardiovascular disease and stroke, 1999-2011.
- 2. Optimización del cuidado en FA: SEC-Excelente Comité Ejecutivo SEC Proyecto SEC-EXCELENTE Comité Científico de Calidad Procesos Procedimientos SISTEMA DE ACREDITACION DE LA EXCELENCIA La SEC en la Calidad Asistencial. Línea estratégica y un compromiso de la SEC Potenciar, desde la Práctica Clínica, la Calidad y la Excelencia de la Asistencia Cardiovascular Medir Calidad • Esencial • Siempre muestra Diferencias • Mejora los Resultados Variabilidad Clínica
- 3. Optimización del cuidado en FA: SEC-Excelente ¿ Qué es ? SEC-EXCELENTE Es un proyecto de la SEC para contribuir a la mejora continua de la calidad de la asistencia a las enfermedades cardiovasculares en España Los Servicios Clínicos Ordenación y gestión de los recursos asistenciales. Comparando (Estándares) Midiendo (Registros) Acreditando (Certificar) Mejorando (Auditar)
- 4. Optimización del cuidado en FA: SEC-Excelente objetivos últimos Disminuir Variabilidad Clínica
- 5. Optimización del cuidado en FA: SEC-Excelente Proyecto SEC-EXCELENTE Catálogo de procesos/procedimientos “relevantes” Evidencia Científica Indicadores de Resultados y Estándares de Calidad y Excelencia Aplicación Informática Registro paciente a paciente Implicación Servicios de Cardiología y Profesionales Acreditación y Recertificación Mejora continua Vía Clínica
- 6. Optimización del cuidado en FA: SEC-Excelente PROCESOS: Área de Conocimiento Proceso Coordinador Cardiopatía Isquémica y Agudos Cardiológicos SCASEST Dr. Óscar Díaz Castro Cardiología Clínica Cardiopatía Isquémica Estable Dr. Vivencio Barrios Alonso Hemodinámica y Cardiología Intervencionista SCACEST Dr. Guillermo Aldama López EEF-Arritmias y Estimulación Sincope Dr. Ángel Moya i Mitjans Fibrilación Auricular Dr. Francisco Marín Insuficiencia Cardíaca Insuficiencia Cardiaca Crónica Dr. José Luís Lambert Rodríguez Riesgo Vascular y Rehabilitación Hipercolesterolemia familiar Dr. Iñaqui Lekuona Goya PROCEDIMIENTOS: Área de Conocimiento Procedimiento Coordinador Cardiopatía Isquémica y Agudos Cardiológicos BCPIAo Dra. Rosa María Lidón Corbí Cardiología Clínica Implante Percutáneo Valvular Aórtico Dr. Juan José Gómez Doblas Hemodinámica y Cardiología Intervencionista Intervencionismo Percutáneo en la Insuficiencia Mitral Dr. Manuel Pan Álvarez-Osorio EEF-Arritmias y Estimulación Ablación FA Dr. Javier Jiménez Candil Dispositivos: Seguimiento Dra. María José Sancho Tello Insuficiencia Cardíaca Asistencia Ventricular Dr. Nicolás Manito Lorite Riesgo Vascular y Rehabilitación Rehabilitación Modelos Dra. Carmen de Pablo y Zarzosa Imagen ETE Dra. Violeta Sánchez Sánchez MODELO BASADO EN LA CREDIBILIDAD TECNICA
- 7. Optimización del cuidado en FA: SEC-Excelente PROCESOS: Área de Conocimiento Procesos Grupo de Trabajo Cardiopatía Isquémica y Agudos Cardiológicos SCASEST Dr. Jordi Bañeras Rius Dr. Emad Abu-Assi Dr. Juan Sanchis Fores Cardiología Clínica Cardiopatía Isquémica Estable Dr. Carlos Escobar Cervantes Dr. Domingo Marzal Martín Dr. Juan Cosín Sales Hemodinámica y Cardiología Intervencionista SCACEST Dr. Joan Antoni Gómez Hospital Dr. Iván Javier Núñez Gil Dra. Miren Telleria Arrieta EEF-Arritmias y Estimulación Síncope Dr. Jesús Martínez Alday Dr. Felipe José Rodríguez Entem Dra. Blanca Coll Vinent Fibrilación Auricular Dr. Josep Lluís Mont Girbau Dra. Inmaculada Roldán Rabadán Dr. Martín Ruiz Ortiz Dr. Nicasio Pérez Castellano Insuficiencia Cardíaca Insuficiencia Cardiaca Crónica Dr. Ramón Bover Freire Dr. Josep Comín Colet Dra. María G. Crespo Leiro Dr. Francisco González Vilchez Dr. Nicolás Manito Lorite Dr. Javier Segovia Cubero Riesgo Vascular y Rehabilitación Hipercolesterolemia familiar Dra. Almudena Castro Conde Dr. Vicente Ignacio Arrarte Esteban MODELO BASADO EN LA CREDIBILIDAD TECNICA
- 8. Optimización del cuidado en FA: SEC-Excelente Recopilar la evidencia científica relacionada Para poder establecer los estándares de calidad
- 9. Optimización del cuidado en FA: SEC-Excelente ⑥Crear la Vía clínica del Proceso / Procedimiento elegido sobre el criterio de actuación con la máxima calidad, eficiencia y excelencia. ⑦Asociar los correspondientes indicadores de resultados al Proceso / Procedimiento elegido. ⑧Construir la aplicación informática CRD Registro ⑨Establecer el compromiso de participación e implicación de las Unidades / Servicios de Cardiología. ⑩Asociar dicho compromiso a la obtención del sello de calidad “SEC-EXCELENTE”. Proyecto “SEC-EXCELENTE”: Plan Operativo
- 10. Optimización del cuidado en FA: SEC-Excelente Aspectos prácticos Alejada de los modelos clásicos Realizada por Cardiólogos Modelo basado en la credibilidad técnica Centrados en el valor añadido Evitando “metalenguajes” Imponer el pragmatismo sin acreditaciones externas Certifica la SEC PROCESOS / PROCEDIMIENTOS SEC-EXCELENTE
- 11. Optimización del cuidado en FA: SEC-Excelente SISTEMA DE ACREDITACION DE LA EXCELENCIA (SEC) Unidades / Servicios de Cardiologia • Procesos • Procedimientos • Ordenación y gestión de los recursos asistenciales Reducir la mortalidad y aumentar la calidad de vida de los pacientes con cardiopatía con un uso eficiente de los recursos disponibles. • Disminuir la Variabilidad SEC-EXCELENTE / Resumen
- 12. Optimización del cuidado en FA: SEC-Excelente Decisión SEC • Secciones Científicas / Areas de Conocimiento • Aval del Conocimiento Elevada prevalencia Impacto clínico diario en los Servicios de Cardiología Ictus embólico Variabilidad clínica Programas de calidad reducen mortalidad en Ictus Coste sanitario muy elevado (Presente y Futuro)
- 13. Optimización del cuidado en FA: SEC-Excelente Importancia clínica del proceso FA Gómez-Doblas JJ, et al. Rev Esp Cardiol, 2014;67:259–69. Wolf PA et al. Stroke. 1991;22:983–8. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84. 1. La FA es la arritmia más frecuente. La prevalenca en > de 40 años en España es del 4.4%. 2. La FA se asocia a deterioro de la clase funcional y a un incremeto hasta 5 veces del riesgo de ictus y eventos tromboembólicos. 3. El 30% de los ictus se deben a FA y tienen es este caso peor pronóstico. En muchas ocasiones la FA es silente. 4. La FA se asocia a un incremento de 1.5-2 veces del riesgo de la mortalidad. 5. Un 10-40% de los p con FA ingresan anualmente. 6. La FA se asocia a edad avanzada y a importante comorbilidad. 7. Por todo ello el gasto debido al proceso FA no deja de aumentar.
- 14. Optimización del cuidado en FA: SEC-Excelente GARFIELD: Los datos 57.262 p, 35 paises 2 años de seguimiento completos www.escardio.org/ESC 2015 y 2016
- 15. Optimización del cuidado en FA: SEC-Excelente Hitos del diagnóstico 1. Registro ECG del patrón tipico de FA: Intervalos RR irregulares y sin distinción de onda P de al menos 30 seg. 2. Despistaje en > 65 años y en pacientes con un ictus. Clase IB. 3. Definir el tipo de FA de los 5 establecidos por forma de presentación y duración: primer diagnóstico, paroxística, persistente, persistente de larga duración y permanente. Sustituir “FA no Valvular” por la enf. subyacente específica. 4. Evaluación de los síntomas por clasificación de la EHRA. Clase IC. 5. Estimación del riesgo trombótico y hemorrágico: elección del mejor tratamiento antitrombótico para cada paciente en particular. 6. Consideración de estrategia de control de ritmo o frecuencia. 7. Reconocimiento de factores y comorbilidad asociada a la FA. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84.
- 16. Optimización del cuidado en FA: SEC-Excelente Escala EHRA: clase IC 1. Clase 1: no síntomas. 2. Clase 2 a: síntomas leves que no alteran la actividad habitual. 3. Clase 2 b: los síntomas suponen una limitación leve para el paciente. 4. Clase 3: los síntomas son marcados y alteran la vida diaria. 5. Clase 4: los síntomas son discapacitantes. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84.
- 17. Optimización del cuidado en FA: SEC-Excelente FA y comorbilidad 1. Diferentes enfermedades cardiovasculares y otras comorbilidades se han asociado al desarrollo de FA. 2. La identificación, prevención y tratamiento de las mismas es fundamental para mejorar el pronóstico del proceso FA. Muchos de lo síntomas que acompañan a la FA se deben a entidades subyacentes concomitantes y el aumento de la mortalidad puede estar justificado por ellas. 1. Las más frecuentes son: IC, DM, obesidad, EPOC, síndrome de apneas e hipopneas, HTA, enfermedad valvular y la IR crónica. 2. Es imprescindible una valoración global del p con FA.
- 18. Optimización del cuidado en FA: SEC-Excelente *Pacientes con insuficiencia cardiaca y fracción de eyección reducida. Considere también añadir un IRAN en pacientes que toleran un IECA o un ARA-II y tienen síntomas persistentes. ARA-II: antagonistas del receptor de la angiotensina II; FA: fibrilación auricular; IC: insuficiencia cardiaca; IECA: inhibidores de la enzima de conversión de la angiotensina; IRAN: inhibición del receptor de la angiotensina y de la neprilisina; lpm: latidos por minuto. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84. Un ejemplo: manejo de FA reciente e IC
- 19. Optimización del cuidado en FA: SEC-Excelente CONTROL DE LA FRECUENCIA CARDIACA
- 20. Optimización del cuidado en FA: SEC-Excelente Control de la frecuencia cardiaca • Objetivo: – Mejorar síntomas – Prevención de disfunción ventricular – Prevención de insuficiencia cardiaca
- 21. Optimización del cuidado en FA: SEC-Excelente Control agudo de la frecuencia • Descartar taquicardización secundaria: – Infección – TEP – Anemia • Fármacos – Betabloqueantes – Verapamil-Diltiacem (salvo insuf cardíaca) – Digoxina
- 22. Optimización del cuidado en FA: SEC-Excelente
- 23. Optimización del cuidado en FA: SEC-Excelente Control crónico de la FC • Objetivo: FC en reposo < 110 lat/min • Fármacos: BB, Calcioantagonistas, digoxina • No farmacológico: – Ablación del nodo AV y marcapasos • Valorar VVI vs Biventricular
- 24. Optimización del cuidado en FA: SEC-Excelente
- 25. Optimización del cuidado en FA: SEC-Excelente Fármaco Dosis diaria (núm tomas) Efectos adversos Contraindicaciones Betabloqueantes Propranolol 30-160 mg/día (3 tomas) Astenia, reducción de la tolerancia al esfuerzo, hipotensión, mareos, insuficiencia cardiaca Asma bronquial, EPOC con componente dinámico, insuficiencia cardiaca descompensada Metoprolol 50-200 mg/día (2 tomas) Atenolol 25-150 mg/día (2 tomas) Bisoprolol 2.5–15 mg/día (1 toma) Calcioantagonistas Diltiazem 180-360 mg/día (3 tomas) Edemas, cefalea, hipotensión, mareos, insuficiencia cardiaca, estreñimiento FE<40% Verapamil 160-240 mg/día (2 tomas) Digitálicos Digoxina 0.25 mg/día (1 toma) Síntomas gastrointestinales, mareos, visión borrosa, cefalea Reducir la frecuencia de tomas en insuficiencia renal y en asociación a calcioantagonistas Fármacos de apoyo (frecuencia cardiaca no controlada con los fármacos previos solos o en combinación) Amiodarona 200 mg/día (1 toma) Alteraciones gastrointestinales, tiroideas, pulmonares Se presentan las posologías habituales, los efectos secundarios más característicos y las principales contraindicaciones. Algunos de estos fármacos pueden requerir ajuste de dosis en presencia de insuficiencia renal, hepática, o en combinación con otros fármacos
- 26. Optimización del cuidado en FA: SEC-Excelente ESQUEMA CHADS2 ESQUEMA CHA2DS2VASc Puntuación Tasa ictus %/año Puntuación Tasa ictus %/año C Insuficiencia cardiaca 1 0 1,9 C Insuficiencia cardiaca 1 0 0 H Hipertensión arterial 1 1 2,8 H Hipertensión arterial 1 1 1,3 A Edad ≥ 75 años 1 2 4,0 A Edad ≥ 75 años 2 2 2,2 D Diabetes Mellitus 1 3 5,9 D Diabetes Mellitus 1 3 3,2 S Ictus 2 4 8,5 S Ictus 2 4 4,0 5 12,5 V Enfermedad vascular 1 5 6,7 Puntuación máxima 6 6 18,2 A Edad 65-75 1 6 9,8 Sc Sexo femenino 1 7 9,6 8 6,7 Puntuación máxima 9 9 15,2 ESQUEMAS DE RIESGO TROMBOEMBOLICO Y TASA ANUAL DE ICTUS SEGÚN PUNTUACION Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84. January CT et al. J Am Coll Cardiol. 2014;64:2246–80. Senoo K et al. Expert Rev Cardiovasc Ther. 2014;12:1037–40. Riesgo trombótico: clase IB
- 27. Optimización del cuidado en FA: SEC-Excelente HEMORR2HAGES ATRIA HAS-BLED ORBIT Disfunción hepática o renal 1 Anemia 3 Hipertensión 1 Edad > 74 años 1 Alcohol 1 Disfunción renal severa (ClCr<30 ml/min) 3 Disfunción hepática o renal 1 ó 2 Reducción Hb Anemia 2 Enfermedad maligna 1 Edad > 75 años 2 Ictus 1 Sangrado previo 2 Edad > 75 años 1 Sangrado previo 1 Sangrado previo 1 Insuficiencia renal 1 Reducción recuento plaquetas 1 Hipertensión 1 Labilidad INR 1 Tratamiento antiagregantes 1 Resangrado 2 Edad > 65 años 1 Hipertensión 1 Fármacos/Alcohol 1 ó 2 Anemia 1 Genética 1 Excesivo riesgo de caídas 1 Ictus 1 Puntuación máxima 12 Puntuación máxima 10 Puntuación máxima 9 Puntuación máxima 7 Categorías de riesgo Categorías de riesgo Categorías de riesgo Categorías de riesgo Bajo riesgo: 1-2 p Intermedio:2-3 p Alto: ≥ 4 p Bajo riesgo: 2-3 p Moderado: 4 p Alto: ≥ 5 p Bajo riesgo: 0-1 p Moderado:2 p Alto: ≥ 3 p Bajo riesgo: 0-2 p Moderado: 3 p Alto: ≥ 4 p Riesgo hemorrágico: nunca impide la ACO Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84. H E M O R R H A G E S H A S B L E D O R B I T
- 28. Optimización del cuidado en FA: SEC-Excelente Hipertensión arterial (especialmente sistólica). INR lábil o Tiempo en rango terapéutico < 60%. Medicación predisponente al sangrado (antiagregantes/antinflamatorios). Consumo excesivo de alcohol. Anemia. Deterioro función renal o trasplante renal. Deterioro función hepática. Plaquetopenia o alteración de la función plaquetaria. Edad > 65 años. Antecedente de sangrado mayor. Ictus previo. Malignidad. Factores genéticos predisponentes. Biomarcadores (Troponina alta sensibilidad, F15 de diferenciación crecimiento, aclaramiento creatinina. Factores de riesgo hemorrágico modificables si/no Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84.
- 29. Optimización del cuidado en FA: SEC-Excelente Tratamiento anticoagulante 1. El tratamiento anticoagulante ha demostrado de forma consistente una disminución de los eventos tromboembólicos y de la mortalidad. Su empleo mejora el pronóstico de los p con FA. 2. El beneficio clínico neto se observa en la mayoría de p con FA (excepto muy bajo riesgo embólico) por lo que deben ser ACO en el primer contacto médico. Clase IA: CHA2DS2-VASc ≥2. 3. Los antagonistas de la vit K han sido ampliamente empleados con buen resultado. Tienen importantes limitaciones. 4. La baja calidad de la anticoagulación con TTR <65% por Rosendaal se acompaña de aumento de morbimortalidad. 5. De ahí el valor de escalas predictivas como el SAME-TT2R2. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84. Apostolakis s et al. Chest 2013. V. Roldán et al. Am J of Medicine 2015.
- 30. Optimización del cuidado en FA: SEC-Excelente Tratamiento anticoagulante 6. Los ACODs (dabigatran, rivaroxaban, apixaban y edoxaban) han demostrado un claro beneficio: son tan efectivos y dos de ellos más eficaces que la warfarina. En conjunto disminuyen un 19% los eventos tromboembólicos. 7. Globalmente son más seguros, disminuyendo sobre todo el riesgo de HIC que reducen a la mitad y asocian menor mortalidad (un 10% menos). 8. Opción preferente, si no contraindicados (Estenosis mitral severa reumática, prótesis valvulares mecánicas) en el inicio: clase IA. 9. Son una clara opción de mejoría de la calidad de la ACO en pacientes con anti vit K y TTR con mal control. 10. La antiagregación no es un opción: clase III B. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84. Ruff CT et al. Lancet 2014; 383:955-962. N Engl J Med 2011; 364:806-817. .
- 31. Optimización del cuidado en FA: SEC-Excelente Prevención del ictus Sí Válvulas cardiacas mecánicas o estenosis mitral Riesgo ictus según escala CHA2DS2-VASc 0a 1b >2c Noanticoagulación ni antiagregación Considerar anticoagulación oral Está indicada la anticoagulación oral Evaluar contraindicaciones Corregir factores de riesgo hemorrágicos reversibles ¿Contraindicación absoluta? Considerar cierre de Orejuela de Aurícula izquierda ¿ACOD financiado Sistema Sanitario Público? ACOD de primera elección. Antivitamina K si ACOD contraindicados. Antivitamina K de primera elección. Plantear al paciente la posibilidad de prescripción de ACOD sin financiación pública Antivitamina K No Sí No NoSi ACOD: anticoagulantes orales de acción directa. aIncluye a mujeres sin otros factores de riesgo de ictus. b 2 en caso de mujeres. c 3 en caso de mueres
- 32. Optimización del cuidado en FA: SEC-Excelente Tratamiento anticoagulante: minimizar el riesgo de sangrado 1. Minimizar los factores de riesgo tratables: HTA, no dar tratamiento concomitante con antiagregantes, no abuso de alcohol etc.. 2. Mantener el TTR>65% con AVK y cambiar a ACOD si no se consigue. 3. Ajustar dosis de ACOD según función renal, peso y edad del paciente. 4. La mayoría de las ICP o implantación de Mp pueden hacerse con ACO. 5. Si se suspende la ACO, la terapia puente con heparina en general no está indicada excepto en válvulas cardiacas mecánicas. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84.
- 33. Optimización del cuidado en FA: SEC-Excelente Tratamiento anticoagulante: medidas en caso de sangrado La valoración incluye: lugar del sangrado. cómo se ha producido. severidad del mismo. tiempo desde la última toma del ACO. función renal. fármacos concomitantes. Las guías europeas de FA plantean en un esquema sencillo de cómo actuar, diferenciando según la severidad del sangrado y tipo de ACO. Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84.
- 34. Optimización del cuidado en FA: SEC-Excelente ACOD Kirchhof P et al. Rev Esp Cardiol 2017;70:43.e1-e84. Manejo sangrado activo con ACO
- 35. Optimización del cuidado en FA: SEC-Excelente Control del ritmo
- 36. Optimización del cuidado en FA: SEC-Excelente Control del ritmo Necesidad de control de factores de riesgo y desencadenantes • Hipertensión • Obesidad • SAOS • Deportes de resistencia • Consumo de Alcohol
- 37. Optimización del cuidado en FA: SEC-Excelente Cardioversión • FA > 48 horas: Anticoagulación >3 semanas o Transesofagico • Farmacológica: – Sin IC: flecainida, propafenona, Vernakalant – Con insuf cardiaca: Amiodarona – En casos seleccionados “ pastilla en el bolsillo” • Eléctrica: – Urgente para control hemodinámico – Programada
- 38. Optimización del cuidado en FA: SEC-Excelente Control del ritmo Indicación • Pacientes sintomáticos • Pacientes jóvenes • Primer episodio Fármacos antiarrítmicos: Flecainida, propafenona, sotalol, dronedarona, amiodarona
- 39. Optimización del cuidado en FA: SEC-Excelente
- 40. Optimización del cuidado en FA: SEC-Excelente Fármaco Dosis diaria (núm tomas) Efectos adversos Contraindicaciones Antiarrítmicos clase Ic Flecainida 200 mg/día (2 tomas) Cefalea, mareos, disgeusia, bradiarritmias Infarto de miocardio previo, disfunción ventricular, disfunción sinusal/AVPropafenona 450-600 mg/día (2-3 tomas) Antiarrítmicos clase III Sotalol 160-320 mg/día (2-3 tomas) Astenia, reducción de la tolerancia al esfuerzo, hipotensión, mareos, insuficiencia cardiaca, bradiarritmias, prolongación del QT Asma bronquial, EPOC con componente dinámico, insuficiencia cardiaca descompensada, QT largo, alteraciones iónicas, disfunción sinusal/AV Dronedarona 800 mg/día (2 tomas) Intolerancia digestiva, hipertransaminasemia, insuficiencia cardiaca, bradiarritmias Insuficiencia cardiaca descompensada, NYHA 3 o 4, QT largo, FA permanente, disfunción sinusal/AV Amiodarona 200 mg/día (1 toma) Alteraciones tiroideas, gastrointestinales, piel, oculares, pulmonares, INR inestable, bradiarritmias Hipertiroidismo, QT largo, disfunción sinusal/AV Se presentan las posologías habituales, los efectos secundarios más característicos y las principales contraindicaciones. Algunos de estos fármacos pueden requerir ajuste de dosis en presencia de insuficiencia renal, hepática, o en combinación con otros fármacos
- 41. Optimización del cuidado en FA: SEC-Excelente Ablación de FA • La Ablación es más eficaz que los fármacos • Indicada en pacientes con recurrencia a pesar de fármacos • Individualizar en individuos jóvenes como primera opción.
- 42. Optimización del cuidado en FA: SEC-Excelente
- 43. Optimización del cuidado en FA: SEC-Excelente Proyecto “SEC-EXCELENTE”: Procedimiento de Acreditación Paracadaunidad: Solicitud (por las unidades)de documentación Remisión de Manual e información disponible Revisión de documentación Auditoría Informe expertos Informe final con una descripción del proceso, opciones de mejora y propuesta de acreditación del proceso por la SEC Solicitud por la Unidad / Servicio Proceso / Procedimiento “Racional” Solicitud SEC Excelente Elaboración del estándar Revisión de documentación Auditoría Certificación Meses 3 4 7 8 Propuesta
- 44. Optimización del cuidado en FA: SEC-Excelente ¿Cómo podemos acreditarnos? Solicitud formal a la SEC • Una por cada Proceso / Procedimiento Documentación Acreditativa • Secretaria técnica de SEC-Excelente • lperez@secardiologia.es Acreditación SEC Excelente • Primera fase inicial • Segunda Fase Proceso “X” / Procedimiento “Y”
- 45. Optimización del cuidado en FA: SEC-Excelente Revisión de la Documentación enviada Cumple requisitosRequisitos de Estructura Requisitos de Proceso Cartera de Servicios Recursos Humanos Programa de Formación Listado de equipamientos / Procedimientos Vias Clinicas /Protocolos Sitemas de Información Otras específicas
- 46. Optimización del cuidado en FA: SEC-Excelente Primeros Centros Acreditados
- 47. Optimización del cuidado en FA: SEC-Excelente Medidas de desempeño y indicadores de calidad • Herramientas que miden la calidad del manejo clínico • Identificación de oportunidades de mejoría.
- 48. Optimización del cuidado en FA: SEC-Excelente Indicadores seleccionados 1. Documentación y pruebas básicas en FA 2. Estratificación de riesgo trombo-embólico 3. Anticoagulación en pacientes de alto riesgo 4. Ablación en pacientes sintomáticos 5. Necesidad de atención urgente, hospitalización o muerte
- 49. Optimización del cuidado en FA: SEC-Excelente 1. Indicador de calidad: documentación FA Descripción Porcentaje de pacientes que tienen una historia clínica una anamnesis centrada en el aparato cardiovascular, una analítica que incluya al menos hemograma, función renal y tiroidea, un ECG diagnóstico de fibrilación auricular y un ecocardiograma transtorácico. Tipo de indicador Calidad Fuente de datos Historia clínica Ambito aplicación Hospitalaria y extrahospitalaria Justificación Los pacientes con FA deben tener una historia clínica completa, exploración rigurosa, valoración de las enfermedades concomitantes (clase de recomendación I, nivel de evidencia C), ECG diagnóstico de FA (clase de recomendación I, evidencia B) y ecocardiograma(clase de recomendación I, evidencia C).
- 50. Optimización del cuidado en FA: SEC-Excelente 2. Indicador de desempeño: Estratificación de riesgo trombo-embólico en FA Nombre Estratificación de riesgo tromboembólico en fibrilación auricular Descripción Porcentaje de pacientes con fibrilación auricular que tienen en su historia clínica documentado su riesgo tromboembólico mediante la escala CHA2DS2-VASc. Tipo de indicador Desempeño (performance) Momento de aplicación Primera evaluación médica Ambito aplicación Hospitalaria y extrahospitalaria Justificación Se recomienda emplear la escala CHA2DS2-VASc para la estratificación de riesgo tromboembólico de los pacientes con fibrilación auricular (clase de recomendación I, nivel de evidencia A)
- 51. Optimización del cuidado en FA: SEC-Excelente 3. Indicador de desempeño: Anticoagulación indicada Descripción Porcentaje de pacientes con fibrilación auricular que tienen un alto riesgo tromboembólico (varones con CHA2DS2-VASc ≥2y mujeres con CHA2DS2-VASc ≥3) a los que se les ha prescrito anticoagulantes orales. Momento de aplicación Al alta hospitalaria o en la primera consulta médica. Justificación Los pacientes varones con CHA2DS2-VASc ≥2 y mujeres con CHA2DS2-VASc ≥3 que han presentado algún episodio de fibrilación auricular debieran estar anticoagulados salvo que la taquiarritmia se haya debido a una causa transitoria, evitable, o corregida, o exista una contraindicación para la anticoagulación (clase de recomendación I, nivel de evidencia A). El motivo para no anticoagular deberá quedar razonado en la historia clínica.
- 52. Optimización del cuidado en FA: SEC-Excelente 4. Indicador de calidad: Ablación en pacientes sintomáticos refractarios a antiarrítmicos Descripción Porcentaje de pacientes con fibrilación auricular paroxística sintomática recurrente a pesar de fármacos antiarrítmicos que son remitidos para ablación en un centro con experiencia en este procedimiento (recomendación clase I, nivel de evidencia A). Excepciones Pacientes en los que se ha considerado la ablación y finalmente no se ha recomendado en base a algún motivo suficientemente justificado, razonado y documentado en la historia clínica. Pacientes con ablación previa de fibrilación auricular Pacientes con corta esperanza de vida, comorbilidades significativas o contraindicaciones para la ablación. Justificación Los pacientes con FA paroxística sintomática refractaria a fármacos antiarrítmicos deben ser remitidos para ablación de FA en un centro con experiencia en este procedimiento (clase de recomendación I, nivel de evidencia A).
- 53. Optimización del cuidado en FA: SEC-Excelente 5. Indicador de resultado: Atención urgente, hospitalización o muerte Descripción Porcentaje de pacientes que acuden a urgencias, son ingresados o fallecen por un evento relacionado con fibrilación auricular. Fuente de datos Sistemas electrónicos de información de pacientes. Ambito aplicación Hospitalaria y extrahospitalaria. Justificación Dados los sistemas de información disponibles actualmente y la planificación sanitaria en España, se considera que la combinación de atención en urgencias u hospitalización puede guardar el mejor equilibrio entre la capacidad de evaluar el resultado la atención médica en fibrilación auricular y la capacidad de medición. La selección de otros índices propuestos en documentos de otros países como la tasa anual de ictus o la tasa anual de hemorragias está sujeta a limitaciones importantes de información que, unido a la baja tasa esperada de estos eventos, restan viabilidad a estos indicadores.
- 54. Optimización del cuidado en FA: SEC-Excelente Implicaciones asistenciales del proceso FA 1. La FA es un proceso multidisciplinar con diversos especialistas implicados en el incio, evolución y seguimiento. 2. Además, el control de la ACO de AVK la realiza generalmente un especialista diferente al clínico implicado en el seguimiento del paciente. 3. El p con FA asocia con frecuencia factores de riesgo, enfermedades cardiovasculares y otras comorbilidades que lo convierten en un enfermo complejo que precisa de decisiones terapéuticas difíciles. 4. La implicación del paciente en el proceso es un objetivo clave. La primera consecuencia de lo anterior es la necesidad de una actuación homogénea interprofesional. La segunda, conseguir una calidad de excelencia del proceso. Por último, acceso a un sistema de información que evalúe el desempeño y permita el planteamiento de objetivos de mejora.
- 55. Optimización del cuidado en FA: SEC-Excelente ¿Cómo nos organizamos? 1. Vía o ruta de actuación común accesible a todos los profesionales implicados que facilite la toma de decisiones y con el flujo de pacientes en todo momento claramente establecido. Puesta al día anualmente. 2. Adopción de indicadores básicos evaluables de calidad del proceso. 3. Sistema de información común y propio del SNS que permita la evaluación, comparación y auditación de resultados. 4. Formación continuada del profesional médico y del paciente. 1. Responsable del proceso que indique la aplicación de medidas de mejora, organice las jornadas de formación y explique las actualizaciones de la ruta asistencial y proceso SEC-excelente. 2. Acreditación de excelencia en el proceso. Instauramos en la práctica clínica habitual:
- 56. Optimización del cuidado en FA: SEC-Excelente Derivación de Atención Primaria, Urgencias o Atención Especializada con electrocardiograma diagnóstico de fibrilación auricular disponible Paciente con episodio de frecuencia auricular rápida en dispositivo implantado (AHRE >5-6 minutos y FC >180 lpm) Verifique la presencia de FA mediante ECG: ECG en reposo ECG ambulatorio Dispositivos activados por el paciente Paciente ingresado en planta o remitido a consulta con sospecha clínica de FA Paciente superviviente de ictus isquémico o accidente isquémico transitorio Diagnóstico de fibrilación auricular Todos los pacientes: Historia clínica y exploración física completa Electrocardiograma Ecocardiograma transtorácico Analítica de sangre Pacientes seleccionados: Monitorización ECG ambulatoria Ecocardiografía transesofágica Coronariografía o pruebas no invasivas de detección de isquemia Pruebas de neuroimagen (tomografía computerizada o resonancia magnética) Polisomnografía, pruebas de función respiratoria Vía clínica Diagnóstico FA
- 57. Optimización del cuidado en FA: SEC-Excelente Ver figura 2Insuficiencia cardiaca Diagnóstico de fibrilación auricular Evaluación clínica mínima obligada Historia clínica y exploración física completa, Electrocardiograma, Analítica de sangre, Ecocardiograma transtorácico Tratamiento adecuado Considerar IECA/ARA-IIHipertensión arterial Valvulopatías Tratamiento adecuadoDiabetes mellitus Si valvulopatía severa, considerar corrección quirúrgica o percutánea Pérdida intensiva de pesoObesidad Polisomnografía/Pruebas función respiratoria Ventilación con presión positiva continua1 Precaución con fármacos2 Sospecha EPOC/SAHS Ajustar dosis fármacos Evaluar periódicamente función renal Enfermedad renal crónica Vía clínica Estudio de comorbilidad
- 58. Optimización del cuidado en FA: SEC-Excelente Vía clínica Decisión ACO Estratificación riesgo trombótico / hemorrágico: CHA2DS2VASc/HAS-BLED o identificación factores riesgo modificables Decisión de tratamiento anticoagulante (objetivo mejorar el pronóstico) CHA2DS2VASc ≥ 2 en varones ≥ 3 en mujeres CHA2DS2VASc ≥ 1 en varones ≥ 2 en mujeres CHA2DS2VASc 0 en varones 1 en mujeres Inicio: ACO directo preferentemente y si AVK con TTR < 65% Decisión individual Edad< 65 a, FA permanente, AI > 45 mm…ACO NO ACO NO antiagregante Un riesgo alto de sangrado no impide la ACO. Identificar factores modificables
- 59. Optimización del cuidado en FA: SEC-Excelente Vía clínica Estrategia control ritmo o frecuencia Estrategia de control del ritmo o frecuencia: Objetivo mejora de los síntomas Control FC: FA permanente, persistente o paroxística sin síntomas, en p en los que la estrategia de control de ritmo ha fracasado, tiene pocas probabilidades de éxito o no se ha tolerado. Objetivo Fc en reposo < 110 l.m. Control Ritmo: FA paroxística o persistente con síntomas recurrentes. En FA permanente con difícil control de FC y síntomas, si se considera posible mantener RS. Objetivo evitar recurrencia FA. Fármacos: FEVI normal: B- B/verapamil/diltiazem. FEVI <40%: no A. Calcio. MP en BS extrema. Imposible control : Ablación y Mp. Fármacos: Corazón sano: flecainida, propafenona, sotalol, dronedarona Disfunción VI, EC, HVI importante, valvuopatía significativa: amiodarona, sotalol, dronedarona. I. Cardiaca: amiodarona. Imposible control con fármacos: CV, ablación.
- 60. Optimización del cuidado en FA: SEC-Excelente Vía clínica Seguimiento clínico Seguimiento y control de la FA Revisión en Consulta Cardiología a los 6 meses de la primera evaluación con: ECG, Analítica con función renal , hepática, iones. Revisión TTR si AVK: si <65% cambio a ACOD. Comprobar adherencia a la medicación. Revisión en Consulta MAP cada 6 meses posteriormente: ECG, Analítica con función renal , hepática, iones. Revisión TTR si AVK: si <65% cambio a ACOD. Comprobar adherencia a la medicación. Acceso vía rápida de MAP a consulta Cardiología si surgen complicaciones.
- 61. Optimización del cuidado en FA: SEC-Excelente Indicadores básicos de calidad 1. Los indicadores se definen como: estructurales, de desempeño, de calidad y de resultados. 2. Los indicadores deseables suelen ser numerosos y deben considerar las indicaciones de clase I de las guías del entorno. 3. Además deben ser de evidente significado práctico en el manejo de la FA y fácilmente evaluables en los documentos clínicos electrónicos que se manejan habitualmente. Por ello generalmente la lista queda bastante reducida. Las medidas de desempeño e indicadores del proceso FA son herramientas que miden la calidad del manejo clínico de la FA identificando las oportunidades de mejora. Su aplicación por los profesionales implicados permite trasladar a la clínica con fiabilidad las evidencias científicas en este campo, evitando la variabilidad clínica intercentro e interprofesional. Heindenreich PA, et al. JACC 2016;68 (5):525–568.
- 62. Optimización del cuidado en FA: SEC-Excelente Indicadores básicos de calidad Indicadores seleccionados Documentación y pruebas básicas en FA. Estratificación del riesgo tromboembólico. Anticoagulación en pacientes de alto riesgo embólico. Ablación en pacientes sintomáticos refractarios a antiarrítmicos. Necesidad de atención en urgencias, hospitalización o muerte.
- 63. Optimización del cuidado en FA: SEC-Excelente Sistema de información 1. Sin información es imposible constatar los resultados de la aplicación de un proyecto de mejora. 2. La base de datos del proceso FA debe ser homogénea para colectivos de profesionales diferentes y por tanto la información debe estar recogida en bases de datos comunes al Sistema Nacional de Salud (CMBD). Ello permite además, la comparción entre centros. 3. Imprescindible informe de alta electrónico de consulta y hospitalización codificado. Sin esto es imposible el análisis de resultados y la auditoría acreditativa del proceso.
- 64. Optimización del cuidado en FA: SEC-Excelente Formación continuada 1. Constituye un indicador de estructura de acreditación de excelencia. 2. Tiene dos vertientes: Formación óptima de los profesionales implicados. Entrenamiento del p en el conocimiento de su enfermedad. Formación del profesional: Se debe establecer al menos una vez al año, una jornada acreditada oficialmente de entrenamiento y puesta al día del proceso de manejo de excelencia de la FA adoptado: Conjunta al menos con MAP y de presencia física. Contenidos básicos del proceso FA: epidemiología, clínica, tratamiento, detección de FA silente etc… Conocimiento de la ruta asistencial y actualización de la misma. Resultados de calidad asistencial. Adopción medidas mejora. Formación del paciente: el objetivo hacer al p copartícipe de su enfermedad. Reuniones conjuntas con los profesionales en CS.
