Diego bartolomé valoración integral
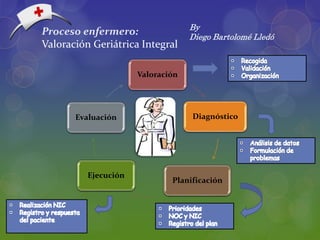
- 1. Proceso enfermero: Valoración Geriátrica Integral Valoración Diagnóstico Planificación Ejecución Evaluación By Diego Bartolomé Lledó
- 2. Jasper Beardley Sexo: Hombre Edad: 67 Estado Civil: Casado Lugar de nacimiento: Springfield, USA Componentes del grupo familiar: Esposa y dos hijas y sus correspondientes nietos Persona de referencia: Su mujer Antecedentes patológicos: Úlcera duodenal, DM Tipo II Fármacos antes del ingreso: Metformina 850mg • TA: 171/63mmHg • FC: 63 lat/min • Temperatura: 36,3ºC • Nivel de Glucemia: 195 dl/mg • Dolor: No refiere • IMC: 25,1 [Sobrepreso] • Piel normocoloreada, íntegra • Sin signos de insuficiencia circulatoria venosa en miembros inferiores. • Conserva sensibilidad en los dos pies • Pulsos palpables • Uso de prótesis dental superior Exploración física al ingreso:Datos Generales • Sistema locomotor: Hemiparesia total del lado derecho [evolucionó favorablemente a los pocos días hasta quedar una leve descoordinación del MM.SS. Derecho]
- 3. Fármacos Dosis Sueroterapia 1500 ml/24h Pantoprazol 40gr/24h Actilyse 63mg (1 dosis) Atorbastatina 80mg/24h Insulina Rápida/Lantus 3 unds/comida - 10 unds/cena Heparina [Dependiente de hematología] Urapidil (si TA 185/110) 50mg/ml Paracetamol 1 gr. si temperatura 37,5ºC Diagnóstico: Ictus Isquémico Tratamiento al ingreso: A los dos días: Una vez retirada la sueroterapia un día y medio después, empezó una dieta oral hiposódica triturada
- 4. Escalas y tests realizados Índice de Glasglow a la valoración : Apertura de ojos: A una orden verbal (4) Respuesta verbal: Orientado y hablando (5) Respuesta motora: Orden verbal (6) Puntuación: 15 – Consciencia: Consciente Test de Pfeiffer a la valoración. Fallos: • ¿Qué día es hoy? (día, mes y año) • Si usted tiene 20 manzanas y me da 3, ¿cuántas tiene? ¿y si le quito 3 más? (y así hasta llegar a cero) Puntuación: 2 – Normal – No hay deterioro cognitivo Índice de Barthel a la valoración: 1. Comer: 5 2. Trasladarse sillón/Cama: 10 3. Aseo personal: 0 4. Ir al retrete: 10 5. Bañarse/Ducharse: 5 Puntuación a la valoración: 70 [Dependencia Leve] 6. Deambular: 10 7. Subir/Bajar Escaleras: 5 8. Vestirse: 5 9. Control de orina: 10 10. Control de heces: 10 Índice de Braden a la valoración : Percepción sensorial: Sin impedimento (4) Humedad: Ocasionalmente Húmeda (3) Actividad: Confinado a la silla (2) Movilidad: Sin limitaciones (4) Nutrición: Adecuada (3) Fricción y desplazamiento: Ausente (2) Puntuación: 18 – Bajo Riesgo de Úlcera Test de Disfagia: Negativo
- 5. Test del informador (versión abreviada) [TIN] Puntuación: 56 Roza el deterioro cognitivo Índice de Lawton y Brody Puntuación: 5 Independiente Escala de Ansiedad-Depresión de Goldberg Subescala de Ansiedad: 6 Subescala de Depresión: 0 Escala de Depresión Geriátrica de Yesavage Puntuación: 4 Normal Nuevo inventario de intolerancia hacia la incertidumbre Recogidos en informe Cuestionario PP Recogido en informe
- 6. Clasificación de los Datos 1. Necesidad de respirar normalmente 2. Necesidad de comer y beber 3. Necesidad de eliminar por todas las vías corporales 4. Necesidad de moverse y mantener posturas adecuadas 5. Necesidad de dormir y descansar 6. Necesidad de escoger ropa adecuada; verstirse y desvestirse 7. Necesidad de mantener la temperatura corporal en los límites normales Fumador de paquete diario Necesita ayuda parcial para la ingesta. Bebedor habitual de cerveza. Dieta descompensada Continencia. Usa pañales por encamamiento como precaución Requiere ayuda parcial por hemiparesia. Activo por la mañana, sedentario tarde y noche No concilia bien el sueño en la planta. Suele dormir 8/9 horas, algunas noches se levanta a orinar Ayuda parcial para vestirse y desvestirse Es más sensible al calor. Su domicilio está bien climatizado
- 7. 8. Necesidad de mantener higiene corporal e integridad piel, mucosas… 9. Necesidad de evitar peligros ambientales y lesionar a otros 10.Necesidad de comunicarse con los demás expresando ideas y temores 11.Necesidad de actuar de acuerdo con sus creencias y valores 12.Necesidad de ocuparse de su propia realización 13.Necesidad de participar en actividades recreativas Necesita ayuda parcial por la descoordinación. Se preocupa por su higiene constantemente Suele pasear por Springfield, ir de caza y pesca, recoger frutas… Siempre y cuando estas surjan cada cierto tiempo No hay tenido caídas ni presenta déficit sensorial alguno. Toma tto. diabetes e hipertensión. Sin revisión médica últimos 3 años Muy poco comunicativo sobre sus sentimientos o emociones. Tiene una amplia red de soporte familiar Se encomienda a la Virgen del Rocío, esperando peregrinar como hace anualmente si se recupera Disfruta como jubilado, con sus amigos por el pueblo o con sus nietos. Su mujer suele tomar las decisiones en casa tras jubilación
- 8. 14.Necesidad de aprender a descubrir o satisfacer la curiosidad que conducen a una salud adecuada El paciente indicó que no sabe muy bien que le ha sucedido ni las circunstancias que han desencadenado la enfermedad. Está temeroso sobre que sucederá tras salir del hospital. Es consciente de que probablemente le pidan cambios en sus hábitos de vida. Señala que no está dispuesto a cambiar algunas de sus costumbres si le fuese exigido. Desconoce que hábitos de vida le van a ser cambiados.
- 9. o Ingreso en la unidad de Neurología por Ictus Isquémico. Tras día y medio con dieta absoluta, inicia dieta triturada hiposódica sin mostrar signo alguno de disfagia a líquidos. Sigue con tratamiento antihipertensivo, gastroprotector, antilipídico y control de la glucemia con insulina. o El episodio de hemiparesia y afasia tras el ingreso evolucionó positivamente, dejando como secuela un deterioro de la coordinación en el miembro superior derecho. o Su mujer e hijas confirman que sus hábitos de vida conducían al riesgo del episodio de ictus desencadenado. o Se encuentra tranquilo y colabora durante la hospitalización, aunque apenas transmite información alguna sobre sus emociones o temores hasta una entrevista posterior donde confirmó que está temeroso de los cambios que iban suponer la aparición de la enfermedad en su vida una vez salga del hospital. o El plan de cuidados propuesto acentúa la intervención en el afrontamiento del temor generado por la enfermedad, explicándole las causas que han conducido a que se desencadene la enfermedad y animándole a ser consciente que de los nuevos cambios que puede emprender en su vida acabarán derivando en un mejor cuidado de su salud y bienestar, reduciendo los riesgos de volver a sufrir un episodio agudo en el futuro. Análisis de los Datos
- 10. FORMULACIÓN DE LOS PROBLEMAS IDENTIFICADOS PROBLEMAS DE COLABORACIÓN CP: Estreñimiento secundario a encamamiento [solucionado] DIAGNÓSTICOS DE AUTONOMÍA: Mantener la higiene corporal y la integridad de la piel, mucosas y faneras (suplencia parcial) Alimentación (suplencia parcial) Eliminación fecal y urinaria (suplencia parcial) [solucionado] Movilización y mantenimiento de una buena postura (suplencia parcial) [solucionado] Vestido y arreglo personal (suplencia parcial) DIAGNÓSTICO DE INDEPENDENCIA: [00148] Temor r/c desconocimiento del proceso de la enfermedad y sus repercusiones m/p verbalización del paciente de sentimientos de miedo
- 11. Específicos. El paciente… Delimitará la fuente o fuentes del temor Evaluará el efecto del temor durante la hospitalización Evaluará las consecuencias que pueden derivarse de la falta de control del temor Planteará alternativas realistas para cambiar o controlar los aspectos susceptibles de ello General: Mostrará una disminución de la respuesta física, emocional, intelectual, espiritual y social al temor en 7 días Objetivos: Criterios de resultados (NOC): 1844 Nivel de Miedo Indicadores: [121005] Inquietud [Moderado – 3] [121031] Temor verbalizado [Moderado – 3] [121032] Lloros [Leve – 2]
- 12. Intervenciones y actividades (NIC): 5820 Disminución de la ansiedad Proporcionar información objetiva respecto del diagnóstico, tratamiento y pronóstico Ayudar al paciente a identificar las situaciones que precipitan la ansiedad. Determinar la capacidad de toma de decisiones del paciente Animar la manifestación de sentimientos, percepciones y miedos. Establecer claramente las expectativas del comportamiento del paciente. Marcar pautas para el aseo y para el cuero cabelludo Promover el uso del miembro no afectado para la realización de la higiene bucal Hidratación de la piel PROBLEMAS DE AUTONOMÍA Mantener la higiene corporal y la integridad de la piel, mucosas y faneras (suplencia parcial)
- 13. Facilitar el vestirse y desvestirse fomentando la participación de la paciente para que aproveche el uso del miembro no afectado Promover el uso del miembro no afectado para el uso de utensilios para comer Uso de babero Asegurar la correcta trituración de la comida Alimentación (suplencia parcial) Vestido y arreglo personal (suplencia parcial) REEVALUACIÓN DE LOS CUIDADOS DE AUTONOMÍA Vestido y arreglo personal (suplencia parcial): Era capaz de vestirse y desvestirse. Alimentación (suplencia parcial): Capaz de alimentarse solo. Mantener la higiene corporal y la integridad de la piel, mucosas y faneras (suplencia parcial): Tenía un aspecto cuidado y demostró poder encargarse de forma autónoma. Tras mi llegada a la planta el día del alta, reevalúe los siguientes diagnósticos cuya actuación ha sido finalizada dado que Jasper había recuperado su casi toda la coordinación en el miembro impedido, con mínimas secuelas:
- 14. EVALUACIÓN DE LOS CUIDADOS sobre el TEMOR Día del alta Se mantuvo una entrevista. Se trató de: Valorar conjuntamente la experiencia con el entorno hospitalario y promover reflexiones que la misma ha conllevado. Explicar de forma sencilla que era un Ictus, haciendo especial hincapié en los factores de riesgo que conducían a su aparición, entre los que él tenía: Diabetes (dieta mal llevada) Sedentarismo (escasa actividad física diaria) Fumador (paquete y medio de media al día) Hipertenso Consumo de alcohol (equivalente a más de 4/5 vasos diarios de cerveza) Cuestionar sus percepciones y sensaciones en torno a la enfermedad así como a las posibles implicaciones que esta va a tener en su vida normal Plantear la necesidad de cambiar sus hábitos de vida para paliar los riesgos de sufrir nuevos episodios. Rápida evolución/Pronta alta hospitalaria: Impide llevar a cabo una ejecución-evaluación adecuada.
- 15. EVALUACIÓN DE LOS CUIDADOS sobre el TEMOR (II) Aconsejar sobre la necesidad de mantener una charla o una conversación con su familia promoviendo que sean un soporte de apoyo y evitando que pueda culpabilizarse a nadie de la situación Fomentar en el paciente la idea de que sea él, dentro de su capacidad, quien tome sus propias decisiones contando con los medios de soporte que están a su alcance (familia, amigos, servicios de salud). Afrontar la dificultad o la ansiedad de cambiar hábitos de vida o erradicar otros nocivos como el tabaquismo, indicando siempre que se marcase pasos pequeños y no grandes metas. Hacer partícipe a su mujer en la intervención donde fue puesta al tanto de todo lo que se le había planteado. Animarle a acudir a la Consulta de Enfermería de su centro de salud para continuar obteniendo información, resolver dudas y continuar manteniendo el adecuado cuidado de su salud