Carcinoma in situ de mama
- 1. Univ. Ana Claudia Domínguez Alejandre
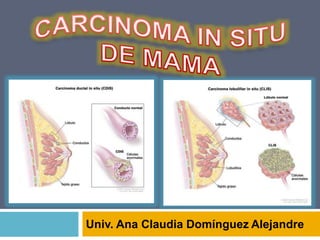
- 2. Carcinoma In situ Carcinoma Ductal (o canalicular) in situ (CDIS) Carcinoma lobulillar in situ (CLIS) Lesiones proliferativas maignas Ambas están confinadas a la membrana basal Conducta y pronósticos distintos
- 3. Carcinoma Ductal In Situ Forma + común de CA no invasor de mama 30% detectadas en escrutinio Capacidad progresar hasta forma invasiva Alteraciones estructurales en cromosoma 16 y 11 Actividad de telomerasa ↑
- 4. CDIS Hiperplasia ductal usual • RR para desarrollar carcinoma invasor: 1.5 – 2.0 • Tiempo promedio progresión: 14.3 años Hiperplasia ductal atípica • RR para desarrollar carcinoma invasor: 4.5 – 5.0 • Tiempo promedio progresión: 8.3 años
- 5. CDIS: Histocitopatología Comedocarcinoma Forma sólida Tipo cribiforme Tipo micropapilar Tipo papilar ALTO RIESGO BAJO RIESGO
- 6. Comedocarcinoma 38-70% Agrupación de ductos engrosados que, al comprimirse, exudan material necrótico. Caracterizado por: Microinvasión-75% y metastasis Células atípicas pleomórficas abundantes. Necrosis intraluminal (apoptósica y oncocítica). Calcificaciones y Fibrosis periductal ALTO GRADO → mayor invasión y peor pronostico
- 7. Sólido. 11-15% Proliferación celular compacta que llenan el conducto casi por completo. Citoplasma claro, granular, eosinófilo o apocrino. Grado nuclear bajo a intermedio. Focos de necrosis y calcificaciones. Mayor riesgo de recurrencia después del manejo conservador. Microscopy Research and Technique 59:92-101 (2002).
- 8. Cribiforme. 7-20% Proliferación intraductal con patrón fenestrado. Núcleos con atipia citológica mínima. Microscopy Research and Technique 59:92-101 (2002).
- 9. Papilar. 6-24% Papilas con centro fibrovascular. Papilas con ramificaciones secundarias y terciarias. Población celular dimórfica. Microscopy Research and Technique 59:92-101 (2002).
- 10. Micropapilar. 11-14% Caracterizado por papilas que protruyen hacia la luz del conducto en una distribución regular. Carecen de centro fibrovascular. La luz del conducto puede contener mucina o calcificaciones. Microscopy Research and Technique 59:92-101 (2002).
- 11. Carcinoma Ductal In situ CDIS alto gradoPresentan receptores hormonales negativos Genes supresores: p53, c-erb-2 (neu) Expresan HER2/neu Actividad de telomerasa Microinvasión y posibilidad de metástasis ganglionares ↑ potencial progresión a CDI en 5-10 años >potencial recurrencia local de 24 a 26 meses posteriores a la escisión CDIS bajo grado Presentan receptores de estrógenos y progesterona positivos HER2/neu negativo Pérdida del 16q Recurrencia local después de la escisión en 15 a 20 años
- 12. Carcinoma Ductal In situ Histología Citología Necrosis Calcificaciones Comedo Alto grado Extensa Lineal, ramificada Intermedio Intermedio Limitada Focal, puntiforme No comedo: Bajo grado Ausente Focal, •Cribiforme microscópica •Sólido •Micropapilar Clasificación del CDIS
- 14. Carcinoma Ductal In situ En general → asintomático Nódulo palpable Enfermedad de Paget del pezón Secreción hemática del pezón
- 15. Carcinoma Ductal In situ DIAGNÓSTICO Por análisis histológico 90% casos detectados por alteraciones mastográficas: Acumulación de microcalcificaciones
- 17. Carcinoma Ductal In situ No todos los CDIS progresan a CDI CDIS puro y CDIS asociado a CDI son entidades diferentes hay sobreexpresión del oncogén HER2/neu en el asociado a CDI
- 18. Teoría del lóbulo enfermo y de las células progenitoras CK 5/6 14 Y 17- basal Citoqueratinas que se expresan tanto en CDIS y CDI. El subtipo basal se asocia con peor pronostico. Rc de estrogenos + Rc de estrogenos – Teoría basada en hallazgos radiológicos y patológicos Distribución nodular en la RM . Lóbulo mal construido genéticamente que acumula mutaciones
- 19. Tratamiento CDIS • Mastectomía → curación 100% • Cirugía conservadora + radioterapia = ? • Tamoxifeno- puede beneficiar – reduce el riesgo • Mapeo linfático con determinación de ganglio centinela para tumores de alto grado • Disección glanglionar de primera instancia no esta indicada • Quimioprevención → Tamoxifeo/raloxifeno Tx CDIS
- 20. Tratamiento CDIS • CDIS menor de 2.5, periférico y relación mama-tumor favorable → Resección conservadora • Tumor >2.5cm, comedocarcinoma, multicéntrico o relación mama-tumor desfavorable → Mastectomía total • La radioterapia esta indicada en tumores mayores de 1 cm o con márgenes de resección menores de 2cm Tx CDIS
- 21. Tratamiento CDIS • Disección axilar → casos con zonas de microinvasión • No esta indicada ninguna terapia adyuvante Tx CDIS
- 23. Tratamiento CDIS Indicaciones para mastectomía : tumores primarios, múltiples, microcalcificaciones difusas, persistencia de márgenes positivos posterior a resección quirúrgica, en donde los márgenes quedan muy cercanos posterior a la resección quirúrgica
- 24. CARCINOMA LOBULILLAR IN SITU
- 25. Carcinoma lobulillar in situ Rar o 0.5% de todos los tumores sintomáticos y 1% de los detectados por escrutinio. Origen en la unidad ductolobulillar terminal: distención lobulillar por cél malignas Marcador de riesgo para malignidad Con marcadores mastográficos frecuencia lesión evidentes multicéntric a (60-85%) No hay Bilateral (23-46%)
- 26. CDIS vs CLIS. Característica CDIS CLIS Edad 54 - 58 44 – 47 Bilateralidad 10 – 20% 50 – 90% Hallazgos Masa, Secreción Pezón Ninguna Mastografía Microcalcificaciones Ninguna Premenopáusicas 30 – 35% 70 – 90% Ca Invasor Simultaneo 2 – 46% 5% Multicentricidad 25 – 40% 60 – 90%
- 27. CLIS. Diagnóstico: Sin manifestaciones clínicas ni radiológicas. Hallazgo microscópico incidental: Masa palpable: 67%. Cambios mastográficos: 9%. Mastectomía profiláctica: 2%.
- 28. CLIS. Opciones de tratamiento: Vigilancia estrecha con exploración semestral y mastografía anual Quimioprevención: Tamoxifeno- reduce ca invasor hasta en 49% Mastectomía simple bilateral profiláctica + reconstrucción inmediata: Historia familiar de CA mama, mamas densas dificiles de vigilar por mastografía, cancerofobia
- 29. CLIS. Consenso Nacional sobre Tratamiento del Cáncer Mamario de México de 1995: Tx sugerido: escisión local amplia Seguimiento estricto de por vida con exploración médica semestral y mastografía anual No está indicada adyuvancia con RT
- 31. Paget del pezón 1 – 4% de Ca de mama. 60 – 70 años. Lesión eccematoide del pezón asociada con prurito, eritema, cambios erosivos y secreción Asociado con Ca de mama in situ o infiltrante en 99%.
- 32. Paget del pezon Masa en 30-60%: 92% enfermedad invasora. 50-67% con enfermedad ganglionar. Tratamiento sigue lineamientos de otras entidades.
- 33. Paget del pezon DIAGNÓSTICO DIFERENCIAL Dermatitis por radiación Adenoma del pezón Melanoma
- 34. Paget del pezón TRATAMIENTO: Mastectomía: total o radical (con disección axilar) → si existe enf infiltrante o no Segmentectomía central (resección complejo areola-pezón)+ RT postoperatoria → si enf infiltrante o es mínima y retroareolar. Recurrencia a 5 años: 5.2%