Medicina interna 2 do parcial
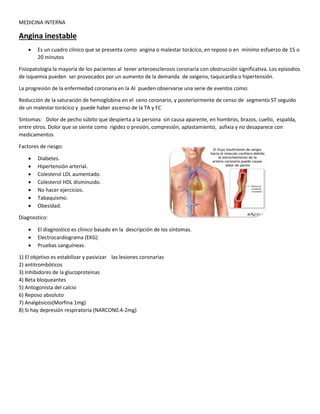
- 1. MEDICINA INTERNA Angina inestable Es un cuadro clínico que se presenta como angina o malestar torácico, en reposo o en mínimo esfuerzo de 15 o 20 minutos Fisiopatología:la mayoría de los pacientes al tener arteroesclerosis coronaria con obstrucción significativa. Los episodios de isquemia pueden ser provocados por un aumento de la demanda de oxigeno, taquicardia o hipertensión. La progresión de la enfermedad coronaria en la AI pueden observarse una serie de eventos como: Reducción de la saturación de hemoglobina en el ceno coronario, y posteriormente de censo de segmento ST seguido de un malestar torácico y puede haber ascenso de la TA y FC Síntomas: Dolor de pecho súbito que despierta a la persona sin causa aparente, en hombros, brazos, cuello, espalda, entre otros. Dolor que se siente como rigidez o presión, compresión, aplastamiento, asfixia y no desaparece con medicamentos Factores de riesgo: Diabetes. Hipertensión arterial. Colesterol LDL aumentado. Colesterol HDL disminuido. No hacer ejercicios. Tabaquismo. Obesidad. Diagnostico: El diagnostico es clínico basado en la descripción de los síntomas. Electrocardiograma (EKG) Pruebas sanguíneas. 1) El objetivo es estabilizar y pasivizar las lesiones coronarias 2) antitrombóticos 3) Inhibidores de la glucoproteínas 4) Beta bloqueantes 5) Antogonista del calcio 6) Reposo absoluto 7) Analgésicos(Morfina 1mg) 8) Si hay depresión respiratoria (NARCON0.4-2mg)
- 2. EPOC La EPOC se caracteriza por una limitación crónica al flujo de aire persistente, heterogénea en su presentación clínica y evolución, producida principalmente por la exposición al humo del tabaco, ocupacional y al humo del combustible de biomasa. Es una enfermedad de alta prevalencia, prevenible y tratable. La EPOC es una enfermedad caracterizada por una obstrucción persistente al flujo de aire, de alta prevalencia, prevenible, tratable y heterogénea en su presentación clínica y evolución. La espirometría es imprescindible para confirmar el diagnóstico. Existe un importante subdiagnóstico y diagnóstico erróneo de la EPOC debido al bajo uso de la espirometría. Causa mayor de morbilidad y mortalidad, aumento sostenido(Corresponde a la 3ra causa de muerte a nivel mundial) Impacto socioeconómico Problema de salud pública Tercera causa de muerte a nivel mundial EPOC es la enfermedad crónica cuya morbimortalidad mantiene un incremento sostenido. Variabilidad en la prevalencia Un análisis sobre los datos de estudios poblacionales nacionales e internacionales de prevalencia de EPOC (44 centros, 27 países) mostró que, a pesar de la variabilidad en la prevalencia, el bajo uso de la espirometría y el subdiagnóstico son universalmente altos. FACTORES DE RIESGO Los principales factores de riesgo para la EPOC son el consumo de tabaco, la exposición ocupacional y al combustible de *biomasa. La prevalencia de la EPOC en mujeres está en aumento. La Tuberculosis Pulmonar es un factor de riesgo para la obstrucción al flujo de aire. Existen diferentes factores genéticos en particular el déficit de AAT α-1 antitripsina que probablemente influyan en la variación de la función pulmonar especialmente en sujetos no fumadores. El principal factor: El principal factor de riesgo para la EPOC es el consumo de tabaco. La prevalencia de consumo de tabaco es variable entre la poblacion, predominando en hombres Tabaquismo pasivo: La exposición pasiva al humo del tabaco está asociada con mayor riesgo de EPOC. Los resultados de un estudio transversal indican que la exposición por más de 20 horas semanales aumenta en 1,18 veces la posibilidad de riesgo de EPOC (IC95%: 1,0-1,4 Humo de biomasa > 100 horas/año SÍNTOMAS >200 horas/año o >10 años limitación al flujo de aire Exposición ocupacional y desarrollo de EPOC31% de los casos de EPOC en no fumadores sería atribuible a exposición laboral
- 3. Factores Genéticos, DÉFICIT DE α-1 ANTITRIPSINA La deficiencia de α-1 antitripsina (DAAT) es una enfermedad hereditaria asociada con niveles bajos de la proteína α-1 antitripsina (AAT), conduce a un desequilibrio proteasa-antiproteasa y mayor riesgo de desarrollar EPOC La AAT es capaz de inhibir la mayoría de las serinproteasas de los neutrófilos, aunque su diana específica es la elastasa del neutrófilo (EN), que es capaz de digerir la elastina, las membranas basales y otros componentes de la matriz extracelular. Aparte de su capacidad antiproteasa, la AAT neutraliza también las defensinas alfa del neutrófilo, el leucotrieno B-4 (LTB-4) y la interleucina-8 (IL-8), ambos potentes quimioatractantes de neutrófilos al foco inflamatorio3 . Enfermedad compleja con mecanismos patogénicos diversos que afectan la vía aérea en todas sus dimensiones, los alvéolos y la circulación pulmonar. La inflamación crónica provocada por la inhalación de gases tóxicos (tabaco, humo de leña) interactuando con otros factores como el desarrollo pulmonar insuficiente producen: engrosamiento de la pared bronquial con disminución de calibre y destrucción alveolar Las consecuencias funcionales son obstrucción al flujo de aire, colapso espiratorio del árbol bronquial y pérdida del retroceso elástico. La obstrucción de la vía aérea tiene componentes irreversibles y reversibles, sobre los que se puede actuar REACCION Clínicamente se caracteriza por enfisema y bronquitis crónica que conducen al desarrollo de la obstrucción de las vías respiratorias Los 2 fenotipos más conocidos de la EPOC son la bronquitis obstructiva crónica y el enfisema. La bronquitis se define por la presencia de tos y esputo en la mayoría de los días durante al menos 3 meses al año, durante 2 o más años consecutivos, y el enfisema por espacios aéreos distales patológicamente agrandados
- 4. El proceso inflamatorio de la EPOC se inicia por la inhalación de gases nocivos, y se caracteriza por el aumento del número de macrófagos alveolares, neutrófilos, linfocitos T (predominantemente Tc1, TH1 y TH12), y células linfoides innatas que secretan una variedad de mediadores proinflamatorios, citocinas, quimiocinas, factores de crecimiento y mediadores lipídicos Todas las vías respiratorias, incluidas las vías aéreas centrales, se inflaman, lo que provoca hiperplasia de las glándulas mucosas e hipersecreción. El epitelio produce mucinas que se hidratan y forman un gel viscoelástico que se extiende sobre la superficie epitelial el epitelio de las vías respiratorias y los macrófagos expresan citoquinas que reclutan células B y T inmaduras y células dendríticas (CD). Las células B activadas liberan IL-10, que activa a los macrófagos para liberar las metaloproteinasas 9 y 12 de la matriz, que degradan las proteínas de la matriz extracelular pulmonar, lo que lleva al desarrollo de enfisema y a la generación de fragmentos de matriz que reclutan PMN en los pulmones Las PMN liberan la elastasa de neutrófilos, que contribuyen a la pérdida de las paredes alveolares. Las células B activadas proliferan y maduran a células plasmáticas CURSO CLINICO Enfermedad heterogénea caracterizada por una amplia variabilidad en su curso clínico. La variabilidad ocurre también en la función pulmonar El reconocimiento precoz de la EPOC es importante para modificar la exposición a factores de riesgo y mejorar el pronóstico. Los expuestos a factores de riesgo, y con síntomas, requieren seguimiento por su mayor riesgo de desarrollar EPOC y tener peores desenlaces clínicos.
- 5. DIAGNOSTICO Limitación al flujo de aire que persiste después de la administración de broncodilatador (VEF1/CVF <0.70 post- BD) La espirometría es obligatoria para el diagnóstico Espirometría a mayores de 40 años con historia de exposición a factores de riesgo CON o SIN síntomas. La presencia de síntomas o signos clínicos apoyan el diagnóstico de EPOC, pero su ausencia no lo excluye. Sospecha clínica y proceso diagnóstico: ESPIRONOMETRIA FEV1/CVF Post BD < 70 % (o < LIN) Espironometria PROCESO DE DIAGNÓSTICO Evaluación de los factores de riesgo: SÍNTOMAS - 30% de los pacientes con EPOC son asintomáticos - Heterogeneidad significativa de los síntomas respiratorios. - La disnea, tos y expectoración son los síntomas cardinales de la EPOC y su presencia e intensidad se relacionan con peores desenlaces clínicos. Confirmación diagnóstica : ESPIROMETRÍA POST-BRONCODILATADOR Gravedad de la obstrucción según el VEF1
- 6. - (casi) nunca; + ocasional; ++ frecuente; +++ muy frecuente o siempre REVERSIBILIDAD AGUDA CON LOS BRONCO-DILATADORES La presencia de reversibilidad no permite discriminar el asma de la EPOC DIAGNÓSTICO DIFERENCIAL Es importante por las diferencias en pronóstico y enfoque terapéutico Diagnóstico diferencial entre EPOC y ASMA Características EPOC Asma Clínicas Comienzo en la infancia o juventud Inicio relativamente rápido (súbita) de síntomas Factor de riesgo para EPOC (tabaco, biomasa) Atopia Disnea sibilante recurrente - + +++ -/+ + ++ ++ +/++ ++/+++ ++/+++ De laboratorio Respuesta significativa a β2-agonistas Eosinofilia / aumento de la IgE total Hiperreactividad bronquial Desaparición de la obstrucción con esteroides o broncodilatadores Disminución de la DLCO Destrucción del parénquima pulmonar (TAC-AR ) + + + - ++/+++ ++ ++/+++ ++ +++ ++ - - Estratificación de la Gravedad Tres parámetros que se correlacionan con la mortalidad y la calidad de vida.De fácil medición en la práctica Gravedad VEF1(%del esperado)* Leve ≥ 80% Moderada < 80% y ≥ 50 Grave < 80% y ≥ 30 Muy Grave < 30%
- 7. Calificación de la gravedad de la EPOC Nivel de Gravedad Criterios de evaluación Disnea (mMRC) VEF1 (% pre) Exacerbaciones* Leve (Todos los criterios) 0 - 1 ≥ 80% Ninguna Moderada (al menos uno de los criterios) 2 ≥ 50 – 79% 1 moderada Grave (Al menos uno de los criterios) 3 - 4 < 50% ≥ 2 moderadas, o ≥ 1 hospitalización Tratamiento de la EPOC estable Clases y dosis de la terapia inhalada para el tratamiento de la EPOC Tipo Presentación (µg por inhalación) Dosis media (µg) Duración (hs) Broncodilatador de acción corta SALBUTAMOL IDM, 100 µg/inh 200 µg c/4-6 hs 4-6 IPRATROPIO IDM, 20 µg/inh 40 µg c/6-8 hs 6-8 BRONCODILATADOR DE ACCIÓN CORTA FORMOTEROL IPS, 4.5 - 12 µg/inh 9-12 µg c/12 hs +12 SALMETEROL IDM, IPS, 25 - 50 µg/inh 50 µg c/12 hs +12 INDACATEROL IPS, 150 - 300 µg/inh 150 – 300 µg c/24 hs +24 OLODATEROL SMI, 2.5 µg/inh 5 µg c/24 hs TIOTROPIO IPS,18 µg/inh SMI, 2.5 µg/inh 18 µg c/24 hs 5 µg c/24 hs +24 +24 ACLIDINIDIO IDM, 400 µg/inh 400 µg c/12 hs +12 GLICOPIRRONIO IPS, 50 µg/inh 50 µg c/24 hs +24 UMECLIDINIO IPS, 62.5 µg/inh 62.5 µg +24
- 8. COMBINACIÓN LABA/CI FORMOTEROL/BUDESONIDA IPS, 4,5/160 µg/inh IPS, 9/320 µg/24 hs +12 SALMETEROL/FLUTICASONA IPS, 50/100 µg/inh 50/250 – 500 µg c/12 hs +12 FUROATO FLUTICASONA/VILANTEROL IPS, 100/25 µg/inh 100/25 µg c/24 hs +24 COMBINACIÓN LAMA + LABA INDACATEROL / GLICOPIRRONIO IPS, 4,5/160 µg/inh 110/50 µg/24 hs +24 TIOTROPIO / OLODATEROL SMI, 2.5/2,5 µg/inh 5/5 µg c/24 hs +24 ACLIDINIDIO / FORMOTEROL IPS, 340/12 µg/inh 340/12 µg c/12 hs +12 UMECLIDINIO / VILANTEROL IPS, 62.5/25 µg/inh 62.5/25 µg24 hs +24 ¿Los broncodilatadores de acción larga (LABA o LAMA) son más efectivos que los de acción corta (SABA o SAMA) en pacientes con EPOC leve? En EPOC leve usualmente se recomienda el uso de cualquier broncodilatador. Se analiza si se justifica usar un broncodilatador de acción prolongada en lugar de acción corta en estos pacientes ¿LOS BRONCODILATADORES DE ACCIÓN LARGA (LABA O LAMA) SON MÁS EFECTIVOS QUE LOS DE ACCIÓN CORTA (SABA O SAMA) EN PACIENTES CON EPOC LEVE? RESUMEN DE LA EVIDENCIA: No hay estudios en obstrucción leve.Los estudios capturados son en pacientes con obstrucción moderada-grave. Tiotropio vs ipratropio : Tiotropio mostró mayores beneficios en función pulmonar, disnea, exacerbaciones y calidad de vida con mejor perfil de seguridad. CONCLUSIONES Y RECOMENDACIONES : Evidencia ALTA y Recomendación FUERTE para el uso de tiotropio sobre LABAs en pacientes con exacerbaciones frecuentes Conclusiones y recomendaciones: En EPOC moderada-grave, tiotropio y fluticasona/salmeterol son similares. LABA/LAMA tiene mayores beneficios sobre función pulmonar y riesgo de exacerbaciones comparada con fluticasona/salmeterol. En seguridad, existe evidencia de mayor riesgo de neumonía con fluticasona/salmeterol vs. tiotropio y LABA/LAMA CONCLUSIONES Y RECOMENDACIONES : Evidencia ALTA para el uso de tiotropio o LABA/CIS en términos de disnea, función pulmonar, calidad de vida, frecuencia de exacerbaciones y hospitalizaciones en pacientes con EPOC moderada-grave. Recomendación FUERTE para preferir tiotropio sobre fluticasona/salmeterol, por riesgo aumentado de neumonía. Evidencia ALTA y recomendación FUERTE para uso de LABA/LAMA sobre LABA/ICS (fluticasona/salmeterol), para mejorar función pulmonar y frecuencia de exacerbaciones, con menor riesgo de neumonías en pacientes con EPOC moderada-muy grave. En EPOC sintomáticos con obstrucción grave-muy grave e historia de exacerbaciones, en términos de eficacia, la triple terapia muestra mayores beneficios sobre función pulmonar, calidad de vida y riesgo de exacerbaciones vs. tiotropio y LABA/CIS.
- 9. La triple terapia comparada con LABA/LAMA muestra mayores beneficios sobre el riesgo de exacerbaciones moderadas-graves. El riesgo de neumonía es mayor en las terapias con CIS. En EPOC sintomáticos con obstrucción grave-muy grave e historia de exacerbaciones, en términos de eficacia, la triple terapia muestra mayores beneficios sobre función pulmonar, calidad de vida y riesgo de exacerbaciones vs. tiotropio y LABA/CIS. La triple terapia comparada con LABA/LAMA muestra mayores beneficios sobre el riesgo de exacerbaciones moderadas-graves. El riesgo de neumonía es mayor en las terapias con CIS. Evidencia ALTA y recomendación FUERTE para uso de triple terapia en pacientes con EPOC sintomáticos con obstrucción grave-muy grave y riesgo de exacerbaciones, para mejorar función pulmonar, calidad de vida y disminuir riesgo de exacerbaciones. ¿En cuáles pacientes es seguro retirar los CIs ? El sobreuso de CIS en EPOC es una práctica común.El uso a largo plazo de CIS se asocia con aumento del riesgo de neumonía.Es necesario identificar aquellos pacientes con baja probabilidad de beneficio de CIS en quienes sea seguro retirarlos. EXACERBACIONES: Evento agudo con deterioro clínico Aumento en la disnea, tos y/o expectoración basal del paciente más allá de la variabilidad diaria y suficiente para requerir modificación del tratamiento regular. Elevación de biomarcadores de reacción de fase aguda y procalcitonina. Diagnóstico de exclusión. Clasificación de las exacerbaciones de EPOC . LEVE MODERADA GRAVE MUY GRAVE aumento de uso de broncodilatadores de acción corta ambulatorio corticoesteroides y/o antibióticos orales Ambulatorio o breve instancia en emergencia corticoesteroides y/o antibióticos orales o endovenosos Hospitalización en sala Riesgo de vida requieren el uso de corticoesteroides y/o antibióticos endovenosos y en ocasiones, ventilación asistida Manejo hospitalario en UCI
- 10. DIAGNÓSTICO DIFERENCIAL Enfermedades pulmonares: neumonía, derrame pleural, neumotórax, tromboembolismo pulmonar, obstrucción de la vía aérea alta, aspiración recurrente de contenido gástrico. Enfermedades no pulmonares: arritmias cardiacas, cardiopatía isquémica, insuficiencia cardiaca, trastornos de ansiedad o pánico. Otros: drogas tales como β bloqueantes no selectivos o sedantes. TRATAMIENTO DE E-POCFactores a considerar para decidir la hospitalización Criterios de hospitalización en la E–EPOC Paciente sin capacidad de auto cuidado Disnea intensa mMRC 4 Disnea grave que no mejora con tratamiento óptimo* Fracaso de tratamiento ambulatorio Comorbilidades importantes (diabetes o cardiovasculares) Antecedente de tres o más exacerbaciones/ hospitalizaciones en el último año Taquipnea (FR >30) Estado de conciencia alterado* Uso de músculos accesorios Respiración paradójica* Inestabilidad hemodinámica* Aumento de edema periférico Hipoxemia severa (SpO2< 90%) Hipercapnia con acidosis respiratoria*
- 11. Broncodilatadores para el tratamiento de la E–EPOC Terapia broncodilatadora Inhalador de dosis medida (aerosol) Nebulización Salbutamol Inicio 200–400 mg c/30 min. (hasta 3 veces) Mantenimiento: 200–400 mg c/4–6 hs. Inicio 2,5 – 5 mg c/30 min. (hasta 3 veces) Ipratropio 40–80 mg c/6–8 hs. 0,25–0,5 mg c/6–8 hs. Fenoterol + Ipratropio 100–200 + 40–80 mg c/4-6 hs. 0,5 + 0,25 mg c/4–6 hs. Salbutamol + Ipratropio 200–400 + 40–80 mg c/4–6 hs. 5 + 0,25 mg c/4–6 hs. EPOC DE TRATAMIENTO HOPSITALARIO EVALUAR HISTORIA CLINICA GASOMETRIA ARTERIAL CULTIVO ESPUTO ENFERMEDADES CONCOMITANTES Selección de Pacientes para Ventilación mecánica no invasiva VMNI
- 12. Criterios de inclusión Contraindicaciones Disnea moderada a severa Paro cardiorespiratorio Taquipnea > 30 rpm Cardiopatía isquémica o arritmia cardiaca inestable Paciente capaz de mantener vía aérea permeable Inestabilidad hemodinámica (PAS < 90 mm Hg) pH > 7,25 y < 7,35; PaCO2> 50 Apnea PaO2< 60 o PaO2/FiO2< 200 Obstrucción de vía aérea alta Sin neumotórax en Rx tórax Trauma o quemadura facial Glasgow > 11 puntos Hemorragia digestiva superior APACHE II < 29 Glasgow < 11 puntos Paciente rehúsa Intubación ventilación invasiva Criterios de intubación y ventilación invasiva Paro respiratorio Signos progresivos de fatiga respiratoria Coma o empeoramiento del estado de consciencia Inestabilidad hemodinámica Deterioro del intercambio gaseoso a pesar de manejo médico máximo Fallo terapéutico o no tolerancia de la VMNI Paro respiratorio Signos progresivos de fatiga respiratoria Coma o empeoramiento del estado de consciencia Inestabilidad hemodinámica Deterioro del intercambio gaseoso a pesar de manejo médico máximo Fallo terapéutico o no tolerancia de la VMNI Paro respiratorio Signos progresivos de fatiga respiratoria
- 13. ENDOCARDITIS INFECCIOSA • La endocarditis infecciosa es la infección del endocardio, en general por bacterias (con mayor frecuencia, estreptococos o estafilococos) u hongos. • La endocarditis infecciosa es la infección del endocardio, en general por bacterias (con mayor frecuencia, estreptococos o estafilococos) u hongos. • El corazón normal es relativamente resistente a las infecciones. Por lo tanto, habitualmente son necesarios 2 factores para la endocarditis: Una anormalidad predisponente del endocardioMicroorganismos en el torrente sanguíneo (bacteriemia) Factores endocárdicos Los principales factores predisponentes son: Cardiopatías congénitas Enfermedad valvular reumática Las válvulas aórticas bicúspides o calcificadas Prolapso de la válvula mitral Miocardiopatía hipertrófica Endocarditis previa. Las prótesis valvulares y otros dispositivos intracardíacos aumentan un riesgo específico. El sustrato básico para la infección suele ser una vegetación estéril formada por fibrina y plaquetas, que se desarrolla cuando las células endoteliales lesionadas liberan factor tisular. La endocarditis infecciosa es más frecuente del lado izquierdo (p. Ej., válvula mitral o aórtica). Alrededor del 10 al 20% de los casos compromete las cavidades cardíacas derechas (válvula tricúspide o pulmonar). Microorganismos Los microorganismos que infectan el endocardio pueden proceder de infecciones distantes o de sitios de entradas evidentes como un catéter venoso central o el orificio de punción de una inyección. • Casi todos los cuerpos extraños implantados (p. ej., derivaciones ventriculares o peritoneales, prótesis). • Incluso el cepillado de dientes y la masticación pueden provocar bacteriemia (en general, por Streptococcus viridans) en pacientes con gingivitis. • Los estreptococos y el Staphylococcus aureus causan entre el 80 y el 90% de los casos. Los enterococos, los bacilos gramnegativos, los microorganismos del grupo HACEK (especies de Haemophilus, Actinobacillus, Cardiobacterium hominis, Eikenella corrodens y Kingella kingae) y los hongos causan la mayoría del resto de las endocarditis La enfermedad se desarrolla en 3 estadios: • Bacteremia: microorganismos en la sangre • Adherencia: el microorganismo se adhiere al endotelio anormal o dañado a través de adhesinas superficiales • Colonización: proliferación del organismo junto con inflamación, que produce una vegetación madura Fisiopatologia • Consecuencias locales • Las consecuencias locales de la endocarditis infecciosa incluyen
- 14. Abscesos miocárdicos con destrucción del tejido y, en ocasiones, trastornos del sistema de conducción. Insuficiencia valvular grave súbita, que lleva a la insuficiencia cardíaca y a la muerte (en general, debido a lesiones en la válvula mitral o la aórtica) • Aortitis • Consecuencias sistémicas • Las consecuencias sistémicas de la endocarditis son sobre todo debido a Embolia de material infectado de la válvula cardíaca Fenómenos inmunomediados (principalmente en infecciones crónicas) • Las lesiones en las cavidades cardíacas derechas producen típicamente embolias pulmonares sépticas, que pueden ocasionar infartos pulmonares, neumonías o empiemas. Clasificacion La endocarditis infecciosa puede evolucionar de manera lenta y subaguda o en forma más aguda y fulminante, que se asocia con un riesgo más alto de descompensación rápida. La endocarditis bacteriana subaguda, suele desarrollarse en forma silenciosa y avanzar más lentamente (es decir, en varias semanas o meses). A menudo no se identifica una fuente o una puerta de entrada para la infección. La endocarditis bacteriana subaguda es producida con mayor frecuencia sólo por estreptococos La endocarditis bacteriana subaguda se desarrolla con frecuencia en válvulas anormales después de una bacteriemia asintomática provocada por infecciones periodontales, gastrointestinales o urogenitales. La endocarditis bacteriana aguda suele producirse en forma súbita y avanza con rapidez (es decir, en el transcurso de varios días). A menudo, se evidencia el origen de la infección o la puerta de entrada. Cuando las bacterias son virulentas o la exposición bacteriana es masiva, la endocarditis bacteriana aguda puede afectar válvulas normales. En general, es secundaria a S. aureus, estreptococos hemolíticos del grupo A, neumococos o gonococos. Es mucho más frecuente después de un reemplazo de la válvula aórtica que de la mitral y afecta las prótesis valvulares mecánicas y las biológicas en forma equivalente
- 15. Signos y síntomas • Lesiones cutáneas: Este paciente con endocarditis infecciosa tiene múltiples nódulos de osler (nódulos eritematosos dolorosos en los dedos de los pies). •Lesiones cutáneas:Este paciente con endocarditis infecciosa presenta múltiples lesiones de Janeway (pápulas eritematosas no dolorosas) en las palmas de las manos. El paciente también tiene algunos nódulos de Osler (nódulos eritematosos dolorosos en los dedos). • Las hemorragias en astilla son pequeñas hemorragias lineales debajo de las uñas. Endocarditis bacteriana subaguda En un principio, los síntomas de la endocarditis bacteriana subaguda son indefinidos: Febrícula (< 39° C) Sudoración nocturna Cansancio, malestar general Pérdida de peso. Escalofríos Artralgias. Los signos y síntomas de la insuficiencia valvular pueden constituir la primera clave. En un primer momento, ≤ 15% de los pacientes desarrolla fiebre o un soplo, pero por último casi todos presentan ambos signos. El examen físico puede ser normal o incluir palidez, fiebre, cambios en un soplo preexistente o el desarrollo de un nuevo soplo de insuficiencia y taquicardia.
- 16. • Lesiones oftalmológicas: Esta fotografía muestra petequias conjuntivales en un paciente con endocarditis infecciosa. • Esta fotografía muestra hemorragias conjuntivales en un paciente con endocarditis infecciosa • La imagen de la izquierda muestra múltiples manchas de Roth o hemorragias de la retina. La imagen de la derecha muestra una ampliación de la mácula de Roth con zona central clara. Endocarditis bacteriana aguda y endocarditis valvular protésica Los síntomas y los signos de endocarditis bacteriana aguda y endocarditis valvular protésica son similares a los de la endocarditis bacteriana subaguda, pero la evolución es más rápido. La primera manifestación suele ser la fiebre y los pacientes impresionan tóxicos; en ocasiones, se produce un shock séptico . En alrededor del 50 al 80% de los pacientes, se ausculta un soplo cardíaco en el momento del diagnóstico, que más adelante puede identificarse finalmente en > 90% de los casos.
- 17. Endocarditis de las cavidades cardíacas derechas • Las embolias pulmonares sépticas pueden causar: • Tos • Dolor torácico pleurítico • A veces hemoptisis • El soplo de la insuficiencia tricuspidea ( es caracteristicos) Diagnóstico Hemocultivos Ecocardiografía y, a veces, otras modalidades de diagnóstico por imágenes Criterios clínicos Estudios de diagnóstico por imágenes Criterios diagnósticos Ecocardiografía , en general por vía transtorácica (ETT) en lugar de transesofágica (ETE). El ecocardiograma transesofágico se debe realizar cuando: Los pacientes tienen una válvula protésica El ecocardiograma transtorácico no es diagnóstico El diagnóstico de endocarditis infecciosa se ha establecido clínicamente (para detectar perforaciones, abscesos y fístulas) La TC se usa ocasionalmente cuando la ETE no define completamente los abscesos paravalvulares y para la detección de aneurismas micóticos. Los criterios de ESC son similares a los criterios de Duke modificados, pero incluyen los resultados de imágenes ampliadas como criterios principales, de la siguiente manera: Vegetación, absceso, seudoaneurisma, fístula intracardíaca, perforación valvular o aneurisma, o nueva dehiscencia parcial de la válvula protésica identificada por ecocardiografía Actividad anormal alrededor de una válvula protésica (implantada > 3 meses antes) detectada mediante PET/TC o single-photon emission computed tomography (SPECT)/TC con leucocitos radiomarcados Lesiones paravalvulares identificadas por TC cardíaca
- 18. Tratamiento Regímenes antibióticos profilácticos Pacientes de alto riesgo La AHA recomienda la profilaxis antibiótica en pacientes con endocarditis infecciosa y riesgo elevado de un resultado desfavorables. Estos pacientes presentan los siguientes cuadros: Válvulas cardíacas protésicas, incluidas las prótesis implantadas transcatéter Material protésico utilizado para la reparación de la válvula cardíaca (p. ej., anillos de anuloplastia, cuerdas) Endocarditis infecciosa previa Ciertas cardiopatías congénitas: cardiopatías congénitas cianóticas no reparadas (incluso cortocircuitos y conductos paliativos), cardiopatías congénitas sometidas a reparación completa durante los primeros 6 meses posteriores a la cirugía si se empleó material protésico o un dispositivo, cardiopatía congénita reparada en la que quedaron defectos residuales o adyacente al sitio de la reparación Receptores de trasplantes cardíacos con valvuloplastia Para una endocarditis de las cavidades cardíacas derechas causada por S. aureus sensible a la meticilina: ●2 g de nafcilina por vía intravenosa cada 4 horas sumados a 1 mg/kg de gentamicina por vía intravenosa cada 8 horas durante 2 semanas resulta eficaz Para la endocarditis del lado izquierdo, las guías actuales recomiendan 6 semanas de terapia antibiótica parenteral. Para la mayoría de los pacientes y los procedimientos, una sola dosis poco antes del procedimiento resulta eficaz. En procedimientos bucodentales y respiratorios, debe usarse un fármaco que actúe contra estreptococos del grupo viridans. Ampicilina 2,000,000 UI/dia Para el parto vaginal, administre ampicilina 2 g IV o IM más gentamicina 1,5 mg/kg (máximo 120 mg) por vía intravenosa administrada 30 minutos antes del parto, seguida de ampicilina 1 g IV o IM (o amoxicilina 1 g [como trihidrato] por víaa oral) 6 horas después. En procedimientos gastrointestinales, urogenitales y musculoesqueléticos en áreas de tejido infectado, los antibióticos deben seleccionarse en función del microorganismo documentado y su sensibilidad antibiótica.
- 19. Cardiopatías congénitas en el adulto La enfermedad cardíaca congénita consiste en uno o más problemas con la estructura del corazón que existen desde el nacimiento. La enfermedad cardíaca congénita, también llamada defecto cardíaco congénito, puede cambiar la forma en que la sangre fluye a través del corazón. Las cuatro cardiopatías congénitas más comunes en el adulto son • comunicación interauricular • comunicación interventricular • conducto arterioso persistente • coartación de aorta Comunicación interauricular Se describen cinco tipos de defecto septal auricular. 1. Defecto septal auricular tipo ostium secundum: Mas común 80% 2. Defecto septal auricular tipo ostium primum: 15 – 20% 3. Defecto seno venoso superior: 5 – 10% 4. Defecto seno venoso inferior: < del 1% 5. Defecto seno coronario: < del 1% Signos y síntomas • Asintomaticas en 3ª o 4ª década. • Disnea de esfuerzo. • Fatiga. • Palpitaciones. Auscultación revela • Soplo sistólico • soplo diastólico • choque en punta ventricular derecha prominente • Asintomaticas en 3ª o 4ª década. • Disnea de esfuerzo. • Fatiga. • Palpitaciones. Auscultación revela • Soplo sistólico • soplo diastólico • choque en punta ventricular derecha prominente • ECGBloqueo incompleto de rama derecha y desviación derecha del eje. • Rx Tórax: hiperflujo pulmonar
- 20. Comunicación intraventricular • Perimembranoso: 70-80% • Muscular trabecular: 5-20% • Del tracto de salida subpulmonar: 5% • Entrada: 5-8% Signos y síntomas • Insuficiencia cardiaca derecha desde la infancia. • Adultos asintomáticos • Fatiga • Disnea de esfuerzo. • La auscultación revela un soplo holosistólico grado III Diagnostico • Rx Torax: cardiomegalia y aumento de la trama vascular pulmonar • El ECG revela hipertrofia ventricular derecha o hipertrofia ventricular combinada
- 21. Conducto arterioso persistente El conducto arterioso persistente se produce cuando el canal normal situado entre la arteria pulmonar y la aorta en el feto no se cierra al nacer. síntomas y signos • Asintomático. • Disnea de esfuerzo. • Fatiga. Examen Físico • Soplo intenso y continuo de “maquinaria” en el tercio superior del borde esternal izquierdo. • Si hay HTP el componente diastólico desaparece Diagnostico • Radiografía de tórax: cardiomegalia variable , arteria pulmonar y aumento de la vascularizad pulmonar. • En casos con corto circuito pequeño el estudio puede ser normal • ECG: En casos con corto circuito pequeño el estudio puede ser normal • el patrón es de HVI con un crecimiento atrial izquierdo y desviación izquierda de QRS • Ecocardiograma: estudio de elección para el diagnóstico del defecto y evaluar las características anatómica esenciales. Coartación de aorta Obstrucción de la aorta, situada casi invariablemente a la altura de la inserción del conducto arterioso y que frecuentemente se relaciona a anomalías intracardiacas. Signos y síntomas • Presión arterial alta • Dolores de cabeza • Debilidad muscular • Calambres en las piernas o pies fríos • Sangrados nasales • Dolor en el pecho Examen físico. • Soplo sistólico de eyección en la región interescápulovertebral. • Soplo holosistólico en 4º espacio intercostal izquierdo Diagnostico • ECG: Hipertrofia ventricular izquierda. Ecocardiograma: es de alta sensibilidad y especificidad para el diagnóstico de CoAo. El flujo aórtico a nivel abdominal registrado por Doppler contínuo o pulsado muestra un flujo contínuo o sistólico con componente diastólico
- 22. INFECCIONES NOSOCOMIALES La Organización Mundial de la Salud (OMS), define a las infecciones nosocomiales como “aquellas infecciones que afectan a un paciente durante el proceso de asistencia en un hospital u otro centro sanitario, que no estaba presente ni incubándose en el momento del ingreso. Incluyen también las infecciones que se contraen en el hospital, pero se manifiestan después del alta, así como las infecciones ocupacionales del personal del centro sanitario EPIDEMIOLOGIA Las infecciones intrahospitalarias se presentan en un 5 a 10 % de pacientes que se internan en el hospital. El desarrollo de las mismas está en función a: la edad, siendo más frecuentes en los personas edad avanzada, el estado inmunitario, ya que los inmunodeprimidos de diferente etiología son los más susceptibles y patología de base ETIOLOGIA 1: mundial,2 Mexico PRINCIPALES PATOGENOS RELACIONADOS A INFECCIONES NOSOCOMIALES
- 23. FACTORES DE RIESGO • PROCEDIMIENTOS INVASIVOS ( IVU por cateterismo urinario, la infección quirúrgica con el procedimiento quirúrgico, la infección respiratoria con la ventilación mecánica invasiva y la bacteriemia de catéter con el cateterismo vascular). • INMUNOSUPRESION (POR FARMACOS O UNA ENFERMEDAD). • TRASTORNOS EN LA DEGLUCION ( riesgo de infección respiratoria por aspiración). • RESISTENCIA ANTIBIOTICA FACTORES RELACIONADOS CON EL IMPACTO DE LA INFECCIÓN NOSOCOMIAL EN EL PACIENTE CRÍTICO TRATAMIENTO
- 24. FARMACO DOSIS Cíprofloxacíno 7,5-15 mg/kg/día repartido cada 12 horas vía oral Nitrofurantoína 5-7 mg/kg/día repartido cada 6 horas, vía oral. Profilaxis ITU 1-2 mg/kg cada 24 horas, por vía oral Ampicilina 250-500 mg/kg/día repartido cada 8 horas. Administración generalmente parenteral IM o IV Penicilina G o Bencilpenicilina 250 000 a 300 000 Ul/kg/día, repartida cada 6 horas Vancomícína 10-15 mg/kg cada 6 horas, vía IV 2,5-10 mg/kg cada 6 horas, vía ora Tetraciclina 25-50 mg/kg/día repartidos cada 6 horas por vía oral PREVENCION ELECTROCARDIOGRAMA (EKG)
- 25. DEFINICIÓN • Es el registro de la actividad eléctrica del corazón. • Su uso es principalmente diagnóstico de patologías cardíacas y algunas electrolíticas GENERALIDADES • Se realiza colocando electrodos en la superficie de la piel. • Aguja que se mueve según el voltaje. • Se realiza colocando electrodos en la superficie de la piel. • Aguja que se mueve según el voltaje. • Velocidad= 25mm/seg. •Onda P T: 0,1s V: 0,25mV •Onda Q T: 0,03s V: 0,3mV, >infarto •QRS T: 0,12-0,2s V: Variable •Onda T T: 0,10s V <0,1 •Segmentos PQ: 0,16-0,2s ST: Isoeléctrico QT: 0,35 seg-0.44 RITMO NORMAL O SINUSAL • Onda P positiva. • Se continúa con un QRS. • Intervalo R-R regular. • Segmento P-R constante. • FC: 60-100 lpm. FRECUENCIA CARDIACA • Midiendo la distancia entre 2 ondas R: • Se divide 300 entre la cantidad de cuadros grandes ó 1500 entre la cantidad de
- 26. • cuadros pequeños • Contando las ondas R en 6 seg y multiplicando por 10 ARRITMIA SINUSAL • Causas: Sx. Nodo SA enfermo, inspiración, esfuerzos, vagotonía. • Hallazgos: Ritmo Irregular. P seguido de QRS. EXTRASISTOLE SUPRAVENTRICULAR • Son de origen Auricular o nodal. • Hallazgos: Ritmo alternante (regular-irregular). QRS normal, seguido de pausa compensadora. SX WOLF-PARKINSON-WHITE (WPW) • Síndrome causado por haz AV accesorio (Haz de Kent) • Ondas Δ • Taquicardia supraventricular. • PR acortado. • QRS > 0,12 seg
- 27. FIBRILACIÓN AURICULAR FIBRILACIÓN VENTRICULAR • Actividad eléctrica desordenada. Por múltiples circuitos de reentrada. • Hallazgos: Frecuencia >350lpm, no hay complejos QRS identificables. No hay ondas ALTERACIÓN HIDROELECTRICA POTASIO • Hipocalemia: <3,5mmol/L • Ondas T planas o deprimidas. Segmento ST deprimido. • Hipercalemia: >5,5mmol/L • Ondas T picudas. Bloqueos AV. QRS ensanchado. Arritmias.