Artropatia de charcot
- 1. ARTROPATIA DE CHARCOT EDITH SÁNCHEZ TAYLOR OCTUBRE DEL 2012 MEDICINA INTERNA DR. SERGIO ZÚÑIGA
- 2. Definición Artropatía: (Del griego arthron, articulación, y pathos, enfermedad). Nombre genérico para todas las enfermedades de las articulaciones. Artropatía nerviosa. Cualquiera de las alteraciones tróficas articulares que se observan en las afecciones de los nervios periféricos o de los centros nerviosos.
- 3. Jean-Martin Charcot Neurólogo Francés, nació el 29 de noviembre de 1825 en Paris, y murió el 16 de agosto de 1893.
- 4. Profesor de anatomía patológica, titular de la cátedra de enfermedades del sistema nervioso, miembro de la Académie de médecine (1873) y de la Académie des Sciences (1883). Fundador junto a Guillaume Duchenne de la neurología moderna y uno de los más grandes médicos franceses.
- 7. Cronología 1860: Empieza a impartir clases de anatomía patológica en la Universidad de París 1862: comienza a trabajar para el Hospital de la Salpetriere 1869: descubre la esclerosis lateral amiotrofica, conocida como la enfermedad de Charcot 1873: Ingresa a la Académie de médecine
- 8. 1882: se inaugura la primera cátedra de neurología del mundo, que es de él. Crea una escuela de neurología en la Salpetriere, donde pronto empezó a dar clases. 1885: Sigmund Freud pasa un periodo de prácticas en la Salpetriere, , tomando clases con Charcot. 1885-1887: se publican sus lecciones sobre las enfermedades del sistema nerviosos
- 9. Evidencio relación existente entre lesiones de ciertas partes del cerebro y la afectación de las habilidades motrices. Freud fue uno de sus alumnos, así como Joseph Babinski, Gilles de la Tourette y Gilbert Ballet. Fueron relevantes sus investigaciones sobre la histeria.
- 10. Medical Muses M e d i c a l M
- 11. Mujer vestida con una maraña de sábanas, con una expresión que lo mismo puede ser de “éxtasis” que de “delirio”, fija en su objeto invisible de “amorosa súplica”
- 12. Photographer Unknown. Attitud es Passionelles plate 21 from Charcot’s P’lconographie photographique de La Salpetriere. 1876.
- 13. Jean-Martin Charcot. Hysteria induced epileptic seizures. 1878.
- 16. Charcot utilizaba la hipnosis para inducir un estado de histeria en los pacientes que creían que la histeria era una enfermedad neurológica. Hicieron presentaciones públicas semanales de sus pacientes que actuarían los síntomas de la enfermedad mental "Yo estoy aquí simplemente como un fotógrafo, escribo lo que veo." - Charcot
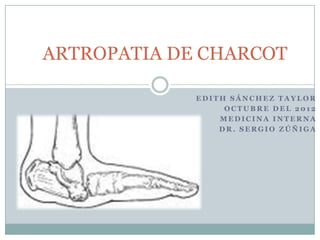
- 17. ARTROPATIA DE CHARCOT Síndrome asociado con neuropatía caracterizado por fragmentación y destrucción ósea y articular que puede llevar a severas deformidades e incluso a la amputación.
- 18. Etiología Actualmente la diabetes (tanto DM tipo 1 como 2) es la causa más frecuente de esta entidad vinculada a la sobrevida de estos pacientes con el descubrimiento de la insulina. La incidencia es igual en mujeres que en hombres
- 19. Puede tener otras causas como son la siringomielia, el alcoholismo, la tabes dorsal, el mielomeningocele e injurias nerviosas periféricas.
- 20. Existen 2 teorías que pretenden explicar la patogenia de esta artropatía: La primera (traumática): Tanto el microtraumatismo como un episodio agudo de trauma, pueden iniciar el proceso, en pacientes que por no tener sensibilidad que los proteja continúan caminando y apoyando su pie. Esto los llevaría progresivamente a la destrucción ósea y articular con fracturas y luxaciones.
- 21. La segunda (vascular): Postula que se producen shunts arteriovenosos, que llevan a la reabsorción ósea y a la disminución de la resistencia mecánica. Desde el punto de vista clínico es necesario que para que se produzca un pie de Charcot debe coexistir una neuropatía severa asociada a una buena vascularización.
- 22. El diagnóstico se sospecha en un paciente que, con los factores de riesgo mencionados, sobre todo si es diabético y tiene tumefacción, calor y rubor de su tobillo o pie sin lesiones en la piel, que tiene ausencia de sensibilidad vibratoria y al monofilamento, con ausencia de reflejos rotulianos y aquilianos, teniendo una vascularización buena o aceptable.
- 23. La evolución natural del Charcot se realiza a lo largo de tres etapas descritas por Eichenholtz:
- 24. Clasificación de Eichenholtz-Schon Fase 0 Paciente en Riesgo: • Neuropatía • Esguince • Fractura Fase 1 (Desarrollo y Fragmentación) Fase 2 (Coalescencia) Fase 3 Reconstrucción-Consolidación)
- 25. Fase 1 (Desarrollo y Fragmentación) Dura de 3 a 4 meses, produce una gran hiperemia que conduce a la destrucción y fragmentación ósea. El pie se presenta tumefacto rojo, caliente, tiene aspecto flemonoso (puede simular un proceso infeccioso, un flemón o una celulitis) La Rx puede ser normal o haber comenzado ya la etapa de fragmentación, fracturas peri articulares y luxaciones.
- 26. El diagnóstico diferencial con los procesos infecciosos se orienta por la ausencia de heridas u otra puerta de entrada o el no haber antecedentes de heridas previas; la desaparición de rubor si se realiza la maniobra de elevación del miembro afectado durante 5 minutos (lo que no sucede en los procesos infecciosos).
- 27. Etapa II. Coalescencia. Dura de 8 a 12 meses, comienza y predomina el proceso reparador. Clínicamente desaparece el rubor, disminuyen el edema y el calor. Radiológicamente se evidencia neoformación ósea, reacción perióstica con coalescencia, fusión y puentes entre los fragmentos óseos y las articulaciones destruidas. Aparece esclerosis ósea.
- 28. Etapa III. Consolidación. Consolidación y curación, generalmente con deformidad residual. Clínicamente desaparece el calor, pero puede persistir algo de tumefacción. Radiográficamente hay maduración del callo de fractura, remodelación ósea con redondeo de los extremos óseos y puede disminuir la esclerosis
- 29. . El pie queda muchas veces ensanchado con prominencias óseas en el sector plantar y en los bordes interno y externo.
- 30. El diagnóstico precoz permite brindar una mayor protección al pie mientras está inestable, lo que mejorará el pronóstico y a su vez permitirá mejores opciones de tratamiento.
- 31. Clasificación anatómica Basada en las 5 regiones más frecuentemente afectadas y es clínicamente muy útil: Tipo 1: Articulaciones tarso metatarsales. La localización más común es la articulación de Lisfranc, con una frecuencia de 60%.
- 32. Tipo 2: Articulaciones subastragalinas y medio tarsianas. Se ven afectadas en un 30%. Puede producirse luxación astrágalo escafoides, calcáneo cuboidea y de articulaciones subastragalinas.
- 33. Tipo 3a: Articulaciones del tobillo: Esta artropatía es frecuentemente secundaria a eventos traumáticos.
- 34. Tipo 3b: Calcáneo Es una lesión rara, que puede llevar al colapso del arco interno. Se caracteriza por avulsión fractura de la extremidad posterior de calcáneo pudiendo producir lesiones de piel e infección en el talón por la prominencia ósea que se produce.
- 35. Tipo 4: Múltiples articulaciones Es una lesión muy grave en que pueden verse fracturas de más de una región anatómica y es muy común la periastragalina es decir una combinación de los tipos 2 y 3 .
- 36. Tipo 5: Ante pie Poco frecuentes y se localizan fundamentalmente en las articulaciones metatarso falángicas, pudiéndose confundir con osteomielitis u osteoartritis de dichas articulaciones. Deben ser tratadas con inmovilización inmediata y descargando el apoyo porque rápidamente pueden extenderse a la articulación de Lisfranc.
- 39. Las complicaciones que suelen acompañar al pie de Charcot son múltiples y dentro de ellas se destacan 5: Ulceración: Relativamente frecuente. Puede ser producida por prominencias plantares, deformidades o salientes óseas que al rozar con el calzado determinen lesiones del pie.
- 40. Infección profunda: Secundaria a una úlcera; un error diagnóstico, confundiendo la artropatía neuropática en la etapa 1 de Eichenholtz con un flemón y por tanto siendo drenado, dejando una herida abierta que puede infectarse. Puede ser también una complicación de una cirugía.
- 41. Charcot contralateral: Se ve en pacientes a quienes se les quita el apoyo por la afección en un pie y sobrecargan el otro, produciendo una artropatía neuropática del pie inicialmente no afectado.
- 42. Charcot ipsilateral: Es una consecuencia de la hipermovilidad y sobrecarga de la una articulación, al quedar rígidas las otras. Por ejemplo el Charcot de la subastragaliana al quedar rígida la tibiotarsiana.
- 43. Los fines del tratamiento no pueden ser muy ambiciosos solamente se pretende llegar a la etapa de consolidación con un pie plantígrado y calzable.
- 45. BIBLIOGRAFIA http://www.um.edu.uy/docs/pie_de_charcot.pdf Artropatía de Charcot. Importancia del diagnóstico en fase aguda: Concepción-Medina, T.; Rodríguez-Hernández, O.; Illada-Navarro, L. Publicado en Rehabilitación (Madr). 2011;45:75-7. - vol.45 núm 01 http://www.whonamedit.com/doctor.cfm/19.html
