Espina bífida
- 2. Sistema nervioso. Se desarrolla de una placa de células pequeña y especializada a lo largo de la espalda del embrión. Al comienzo del desarrollo, los bordes de esta placa comienzan a enroscarse y acercarse entre sí, creando el tubo neural, un tubo estrecho que se cierra para formar el cerebro y la médula espinal del embrión.
- 3. A medida que progresa el desarrollo, la parte superior del tubo se convierte en el cerebro y el resto se convierte en la médula espinal. día 28 del embarazo. si ocurrieran problemas durante este proceso, el resultado puede ser trastornos cerebrales llamados defectos del tubo neural, incluida la espina bífida.
- 4. ¿Qué es la espina bífida? es una malformación congénita del tubo neural, que se caracteriza porque uno o varios arcos vertebrales posteriores no han fusionado correctamente durante la gestación y la médula espinal queda sin protección ósea.
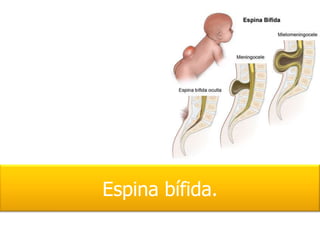
- 5. ¿Cuáles son los tipos diferentes de espina bífida? Existen tres tipos de espina bífida: La oculta. el meningocele. El mielomeningocele.
- 6. La oculta Es una apertura en uno o más huesos de la columna vertebral que no causa daño alguno a la médula espinal.
- 7. Meningocele Es una condición muy severa de espina bífida en la cual las meninges que son la cubierta protectora del cordón espinal escapan al exterior por una apertura en la columna vertebral. La bolsa que contiene esta parte expuesta al exterior se conoce como meningocele. La bolsa que puede ser tan pequeña como una tuerca o tan grande como una toronja puede corregirse mediante cirugía sin que se le ocasione un daño significativo a los nervios que componen el cordón espinal. Esta bolsa subcutánea contiene principalmente meninges y fluido, también pueden contener raíces nerviosas
- 8. Mielomeningocele Es la forma más severa de espina bífida. Consiste en una protuberancia de los nervios internos del cordón espinal a través de una apertura en la columna vertebral y sin una capa protectora de la piel. El líquido intrarraquídeo puede gotearse hacia el exterior y ocasionar un grave problema de infección.
- 9. • Esta condición suele ocurrir en la parte inferior de la espina dorsal. La lesión espinal puede afectar al tejido nervioso, meninges y hueso; el saco meningeo contiene una médula espinal malformada.
- 10. ¿Qué causa la espina bífida? La causa exacta de la espina bífida sigue siendo un misterio. Genéticos. Nutricionales. Ambientales. falta de ingesta de ácido fólico.
- 11. Signos y síntomas. Aspecto anormal de la espalda del bebé, que puede variar desde una zona pequeña cubierta de vello, un hoyuelo o una marca de nacimiento hasta una protuberancia en forma de saco ubicada a lo largo de la columna. Problemas intestinales y vesicales, pérdida del control de esfínteres. Pérdida de la sensibilidad por debajo de la zona de la lesión pude ser parcial o total, en especial en los bebés que nacen con meningocele o mielomeningocele.
- 12. Signos y síntomas. Debilidad en las caderas, las piernas o los pies de un recién nacido. Pies o piernas anormales, como pie zambo. Incapacidad para mover la parte inferior de las piernas (parálisis) Hidrocefalia se presenta en alrededor de un 80-90% de los casos. Problemas cardíacos. Problemas (óseos) ortopédicos.
- 13. Complicaciones de la espina bífida. Varían desde problemas físicos menores a incapacidades físicas y mentales graves. Es importante notar que la mayoría de las personas con espina bífida tiene inteligencia normal. La gravedad está determinada por el tamaño y ubicación de la malformación, si está cubierta o no por piel, si sobresalen nervios espinales de ella, y qué nervios están implicados.
- 14. Generalmente todos los nervios ubicados por debajo de la malformación están afectados. Por ello, cuanto más alta esté la malformación en la espalda, mayor será la cantidad de daño nervioso y la pérdida de función muscular y sensación.
- 15. otra complicación neurológica asociada con la espina bífida es la malformación de Chiari II, una afección rara en la cual el tallo cerebral y el cerebelo o porción posterior del cerebro sobresale hacia abajo en el canal espinal o el área del cuello.
- 16. Esta afección puede llevar a la compresión de la médula espinal y causar una variedad de síntomas como dificultades para alimentarse, tragar y respirar; ahogos y rigidez de los brazos.
- 17. La malformación de Chiari II también puede dar como resultado el bloqueo del líquido cefalorraquídeo, causando una afección llamada hidrocefalia. Algunos recién nacidos con mielomeningocele pueden contraer meningitis.
- 18. Diagnostico Prenatal. niveles altos alfa fetoproteína sérica materna del segundo trimestre. Hecha naturalmente por el feto y la placenta. Durante el embarazo, una ultrasonido. pequeña cantidad de AFP normalmente cruza la placenta y entra en el torrente sanguíneo materno. Pero si aparecen niveles altos anormales de esta proteína en el torrente sanguíneo materno, eso puede indicar que el feto tiene un defecto del tubo neural.
- 19. Diagnostico postnatal. Pueden detectarse en forma postnatal por radiografías durante un examen de rutina. pueden usar imágenes por resonancia magnética o una tomografía computarizada.
- 20. Cuidados de enfermería. Objetivos: Evitar y tratar la infección. Evitar la incontinencia y el estreñimiento. Evitar deformaciones y ulceraciones de las extremidades inferiores. Proporcionar apoyo emocional continuo a la familia.
- 21. Actividades. Conservar los glúteos y genitales bien limpios. No poner panales al lactante si el defecto se encuentra en la parte baja de la columna. Puede aplicarse un cojincillo o una gasa estéril, o un apósito húmedo, estéril. Es necesario evitar que el recubrimiento de gasa estéril se adhiera al saco y lo lesione. Vigilar signos de infección y avisar al medico. Administrar los antibióticos profilácticos prescritos.
- 22. Actividades. Administrar ablandadores de las heces o laxantes para aliviar el estreñimiento. Cambiar la posición del lactante cuando sea posible, para aliviar la presión. Realizar masajes con una crema protectora, en especial en tobillos, rodillas, punta de la nariz, mejillas y barbilla. Hacer ejercicios pasivos en el limite de la movilidad con los músculos y articulaciones que el lactante no usa en forma espontanea.
- 23. Actividades. Proporcionar información básica a padres sobre el trastorno, responder a sus preguntas en forma sencilla y directa, reforzar las interpretaciones medicas. Alentarlos a que participen en los cuidados del niño desde el inicio. Mostrarles las técnicas para cargarlo, alimentarlo y proporcionarle los cuidados comunes. Resaltar los aspectos normales y buenos de su lactante.
