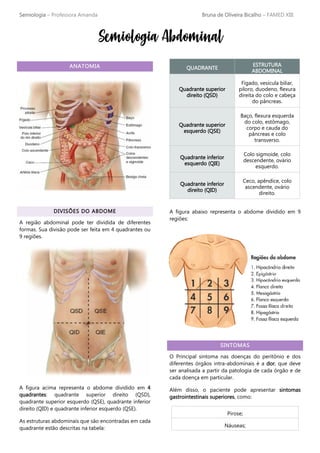
- 1. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII ANATOMIA DIVISÕES DO ABDOME A região abdominal pode ter dividida de diferentes formas. Sua divisão pode ser feita em 4 quadrantes ou 9 regiões. A figura acima representa o abdome dividido em 4 quadrantes: quadrante superior direito (QSD), quadrante superior esquerdo (QSE), quadrante inferior direito (QID) e quadrante inferior esquerdo (QSE). As estruturas abdominais que são encontradas em cada quadrante estão descritas na tabela: QUADRANTE ESTRUTURA ABDOMINAL Quadrante superior direito (QSD) Fígado, vesícula biliar, piloro, duodeno, flexura direita do colo e cabeça do pâncreas. Quadrante superior esquerdo (QSE) Baço, flexura esquerda do colo, estômago, corpo e cauda do pâncreas e colo transverso. Quadrante inferior esquerdo (QIE) Colo sigmoide, colo descendente, ovário esquerdo. Quadrante inferior direito (QID) Ceco, apêndice, colo ascendente, ovário direito. A figura abaixo representa o abdome dividido em 9 regiões: SINTOMAS O Principal sintoma nas doenças do peritônio e dos diferentes órgãos intra-abdominais é a dor, que deve ser analisada a partir da patologia de cada órgão e de cada doença em particular. Além disso, o paciente pode apresentar sintomas gastrointestinais superiores, como: Pirose; Náuseas; Semiologia Abdominal
- 2. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII Vômitos (de sangue ou de conteúdo gástrico); Disfagia; Odinofagia; Anorexia; Icterícia. Sintomas gastrointestinais inferiores também são comuns, como: Diarreia; Constipação; Alteração do ritmo intestinal; Eliminação de sangue nas fezes. Muitos sinais e sintomas também pode se originar dos sistemas genital e urinário, como: Disúria; Urgência urinária; Polaciúria; Hesitação; Redução do jato urinário; Grande volume de urina; Miccção durante a noite; Incontinência; Hematúria; Dor nos flancos; Cólicas renais. DOR ABDOMINAL A dor abdominal pode ser divida em três categorias: dor visceral, dor parietal e dor referida. 1 - DOR VISCERAL A dor visceral ocorre quando órgãos abdominais ocos, como o intestino ou a árvore biliar, se contraem de modo vigoroso ou se encontram distendidos ou estirados. Os órgãos sólidos, como o fígado, também podem causar dor em casos de estiramento de sua cápsula. A dor visceral pode ser difícil de ser localizada. Tipicamente, ela ocorre próximo à linha média, em níveis que variam de acordo com o órgão envolvido, como ilustrado na imagem abaixo:
- 3. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII OBS.: A isquemia também estimula as fibras de dor visceral. As características da dor visceral variam: ela pode ser sentida como corrosão, queimação, cólica ou até ser uma dor vaga e imprecisa. Quando intensa, pode vir acompanhada de sudorese, palidez, náuseas, vômitos e inquietação. A identificação do tipo e da localização da dor abdominal pode auxiliar no diagnóstico de diversas doenças. Por exemplo: • Dor visceral no QSD: dor visceral no quadrante superior direito sugere distensão da cápsula hepática por diversas causas de hepatite (incluindo hepatite alcoólica). • Dor visceral periumbilical: dor visceral na região periumbilical sugere a fase inicial da apendicite aguda, devido à distensão do apêndice inflamado. Na apendicite aguda, ocorre transição gradual da dor, que passa de visceral periumbilical para parietal no quadrante inferior direito, devido à inflamação secundária do peritônio parietal adjacente ao órgão. 2 - DOR PARIETAL A dor parietal é causada pela inflamação do peritônio parietal (peritonite). A sensação de dor é constante e vaga, geralmente mais intensa que a dor visceral, e com uma correspondência de localização mais precisa sobre a estrutura envolvida. Esse tipo de dor tem como característica se agravar pelos movimentos ou tosse. Os pacientes com dor parietal preferem ficar, em geral, deitados e imóveis. 3 – DOR REFERIDA A dor referida é percebida em locais distantes da região acometida. Isso pode acontecer quando as duas regiões são inervadas pelos mesmos níveis espinhais. A dor referida aparece à medida que a dor inicial se torna mais intensa, dando a sensação de se irradiar ou se disseminar a partir do seu ponto de origem. Em geral, a dor é localizada e pode ser palpada. Exemplos de alterações na região abdominal que podem levar ao surgimento da dor referida em outros locais estão listados abaixo: • A dor de origem duodenal ou pancreática pode ser referida para o dorso. • A dor originada nas vias biliares pode ser referida para a região escapular direita ou tórax posterior direito. Além disso, alterações em outros locais no corpo podem provocar o surgimento da dor referida na região abdominal, como: • A dor pleurítica ou do IAM pode ser referida para a região epigástrica do abdome. EXAME FÍSICO O exame físico da região abdominal também é composto por inspeção, palpação, percussão e ausculta, mas a ordem para realização de cada etapa é diferente das demais regiões do corpo. No exame do abdome, a ordem das etapas é a seguinte: 1. Inspeção; 2. Ausculta; 3. Percussão;
- 4. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII 4. Palpação. Como foi possível observar, a percussão e ausculta (normalmente as últimas etapas dos exames físicos), devem ser realizadas logo após a inspeção. Essa mudança é necessária, pois, durante a palpação abdominal, a disposição dos órgãos, do ar e dos fluidos presentes nas cavidades pode ser modificada, o que alteraria as características dos sons intestinais. PREPARAÇÃO DO PACIENTE Antes de iniciar o exame físico, o examinador deve explicar as etapas do exame do abdome ao paciente, procurar um local com boa iluminação e prestar atenção especial em resguardar o paciente durante a exposição do abdome. A tabela abaixo lista uma série de dicas para o exame do abdome: DICAS PARA EXAME DO ABDOME (LIVRO BATES) Durante o exame, o paciente deve estar com a bexiga vazia. O paciente deve estar confortável e relaxado, em decúbito dorsal (os músculos abdominais devem estar relaxados para melhorar todos os aspectos do exame, principalmente a palpação). O paciente deve manter os braços ao lado do corpo ou cruzados sobre o tórax (se os braços estiverem sobre a cabeça, a parede abdominal se distende, o que impede a palpação). O examinador, ao expor o abdome do paciente, deve cobrir com lençol ou avental a região da sínfise púbica e erguer as roupas para baixo da linha dos mamilos, logo acima do processo xifoide. A região inguinal deve ficar visível, mas a genitália deve permanecer coberta. Antes de começar, o examinador deve pedir ao paciente para indicar as regiões com dor, para que estas regiões sejam examinadas por último. O examinador deve aquecer as mãos e o estetoscópio ao tocar no paciente. Deve-se abordar o paciente com bastante calma e evitar movimentos rápidos e inesperados. As unhas não podem estar cumpridas, para que o paciente não seja machucado e arranhado. Deve-se visualizar cada órgão na região examinada, observando atentamente a face do paciente, à procura de sinais de dor ou desconforto. Caso seja necessário, o examinador pode distrair o paciente com conversa ou perguntas. Se o paciente estiver muito assustado ou sentindo cócegas, o examinador pode começar a palpação com a mão por cima da do paciente e, depois de algum tempo, realizar a palpação direta. 1 - INSPEÇÃO A inspeção deve ser realizada com o paciente em decúbito dorsal. O examinador, do lado direito do paciente, deve observar a superfície, os contornos e os movimentos do abdome. A figura abaixo representa a inspeção dos contornos do abdome, visualizados tangencialmente. Durante a inspeção, deve-se observar os seguintes aspectos do abdome: PELE Deve-se examinar a pele na região abdominal, incluindo os seguintes aspectos: EXAME FÍSICO ABDOME 1 - INSPEÇÃO 2 - AUSCULTA 3 - PERCUSSÃO 4 - PALPAÇÃO
- 5. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII • Temperatura: deve-se verificar se a pele está morna ou gelada e úmida. • Coloração: deve-se observar se há hematomas, eritema (vermelhidão) ou icterícia. • Cicatrizes: deve-se observar cicatrizes presentes no abdome e anotar sua forma e localização. A presença de cicatrizes pode indicar traumas e cirurgias passadas, o que pode contribuir para o diagnóstico clínico. Na imagem abaixo, podemos identificar 2 cicatrizes. Uma delas indica a realização de cirurgia de apendicectomia. A identificação desta cicatriz pode ajudar no diagnóstico clínico, pois, como já houve a retirada do apêndice, o médico pode excluir o quadro de apendicite das hipóteses diagnósticas diante de um paciente com dor abdominal. • Estrias: deve-se avaliar a presença de estrias no paciente. A presença delas pode indicar estirão de crescimento, obesidade, gravidez passada, etc. Estrias prateadas antigas são consideradas normais, mas estrias de coloração rosa-violácea podem indicar síndrome de Cushing. A síndrome de Cushing é uma doença causada pela concentração cronicamente elevada de cortisol ou corticoides. A síndrome causa obesidade centrípeta (ou seja, que ocorre na face e no abdome, mas não nos membros) e provoca o aparecimento de estrias largas e de cor violeta. Na próxima imagem, podemos perceber uma paciente com síndrome de Cushing que apresenta obesidade centrípeta e estrias violetas. • Veias dilatadas: o examinador deve observar a presença de veias dilatadas. Algumas veias de pequeno calibre são normalmente visíveis, mas a presença anormal de veias dilatadas pode sugerir hipertensão portal de cirrose (cabeça de Medusa) ou obstrução da veia cava inferior. • Erupções e equimoses: o examinador deve procurar a presença de erupções cutâneas e equimoses. Equimoses consistem em sangramentos que infiltram os tecidos do corpo, como a pele, o que resulta em manchas roxas pelo corpo. A presença de equimoses em locais específicos do abdome pode indicar a ocorrência de algumas patologias. Por exemplo: → Sinal de Cullen: o Sinal de Cullen é caracterizado por equimoses azuis-pretas na região periumbilical. O sinal ocorre em situações de hemorragia retroperitoneal, que pode ser causada principalmente por ruptura de gravidez ectópica e pancreatite aguda.
- 6. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII Na imagem abaixo podemos observar um paciente com sinal de Cullen: → Sinal de Grey Turner: o sinal de Grey Turner é caracterizado por equimoses localizadas nos flancos. O sinal também ocorre em situações de hemorragia retroperitoneal e é causada principalmente por um ataque severo de pancreatite aguda. O sinal de Grey Turner pode vir acompanhado pelo sinal de Cullen. Na imagem abaixo, podemos observar um paciente com o sinal de Grey Turner: UMBIGO Durante a inspeção, deve-se observar o aspecto do umbigo. Observa-se o contorno e a localização, se atentando a sinais de inflamação ou protusão, indicativos de hérnia ventral. Hérnias ventrais consistem em defeitos na parede abdominal, através dos quais ocorre a protusão de tecido. Para facilitar a visualização das hérnias, o examinador pode solicitar que o paciente realize a manobra de valsava. A manobra consiste em uma técnica na qual o paciente prende a respiração, segurando o nariz com os dedos e, em seguida, força a saída de ar, fazendo pressão. A manobra de valsava auxilia no diagnóstico de hérnias pois aumenta a pressão intra-abdominal, o que leva à protusão da hérnia. CONTORNO DO ABDOME Durante a inspeção, o examinador pode identificar diferentes formados de abdome, que são: • Abdome retificado. • Abdome arredondado. • Abdome protuberante: a causa mais comum para abdome protuberante é o acúmulo de tecido adiposo. A gordura aumenta a espessura da parede abdominal, do mesentério e do omento. Outras causas podem ser: distensão gasosa, tumores, gravidez e ascite (acúmulo de líquido na cavidade abdominal). • Abdome escafoide: o abdome escafoide é um abdome acentuadamente côncavo ou escavado. O abdome escafoide por ser consequência de caquexia, que consiste na perda de peso, massa corpórea e tecido adiposo, podendo estar
- 7. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII relacionada a doenças crônicas, como câncer e cardiopatias. Além do formato do abdome, deve-se analisar também: • Estado dos flancos, região inguinal e femoral: o examinador deve verificar se existem abaulamentos, protusões ou hérnias nesses locais. • Simetria do abdome: o examinador deve avaliar a simetria do abdome, pois um abdome assimétrico pode sugerir hérnias, presença de massas ou visceromegalias. • Órgãos ou massas visíveis: órgãos aumentados (como o baço e o fígado) podem ultrapassar o gradil costal e se tornarem “visíveis”. A presença de massas na parte inferior do abdome pode indicar tumor ovariano ou uterino. PERISTALTISMO As ondas peristálticas podem ser observadas em pessoas muito magras, sem que haja uma condição patológica. Porém, o aumento excessivo dessas ondas pode indicar obstrução intestinal. PULSAÇÕES A pulsação aórtica normal pode ser visível na região do epigástrio, sem que haja uma condição patológica. Entretanto, o aumento dessas pulsações pode ocorrer por aneurisma aórtico abdominal. 2 - AUSCULTA Como já mencionado, a ausculta do abdome deve ser realizada antes da percussão ou da palpação, pois são manobras que modificam as características dos sons intestinais. A ausculta fornece informações importantes sobre a motilidade intestinal. SEMIOTÉCNICA PARA AUSCULTA DO ABDOME Durante a ausculta, o diafragma do estetoscópio deve ser apoiado suavemente sobre o abdome. Os sons intestinais devem ser auscultados, verificando sua frequência e suas características. Como os sons são amplamente transmitidos pelo abdome, a ausculta em um único ponto, como o quadrante inferior direito (QID), é, em geral, suficiente. Durante o exame, deve-se identificar ruídos hidroaéreos normais, alterações nos sons e a presença de sopros e atritos. RUÍDOS HIDROAÉREOS Os ruídos hidroaéreos são ruídos fisiológicos produzidos pelo deslocamento de líquido e gases no lúmen intestinal.
- 8. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII Os sons normais consistem em estalidos e gorgolejos, que ocorrem em uma frequência estimada de 5 a 34 por minuto. Ocasionalmente, podem ser auscultados os sons chamados de borborigmos. Os borborigmos são ruídos intestinais (gorgolejos prolongados), provocados pela contração dos músculos gástricos e intestinais, e fazem parte do processo natural de digestão (é o “estômago roncando”). ALTERAÇÕES DOS RUÍDOS Alterações nos sons hidroaéreos podem indicar inflamação ou obstrução intestinal. Os sons intestinais alterados são comuns na diarreia, na obstrução intestinal, no íleo paralítico e na peritonite. Nos casos de diarreia e oclusão intestinal mecânica, os ruídos tornam-se mais intensos. No íleo paralítico, os ruídos desaparecem por completo, o que constitui o chamado silêncio abdominal. A ausculta abdominal é particularmente útil no pós- operatório de intervenções cirúrgicas intraperitoneais, quando os movimentos peristálticos cessam ou se atenuam por um tempo variável entre 24 e 72h (íleo paralítico). Em casos de infecção peritoneal ou desequilíbrio hidroeletrolítico, a duração da ausência de peristaltismo é mais prolongada. SOPROS E ATRITO ABDOMINAL Os sopros são ruídos vasculares semelhantes a bulhas cardíacas. Eles podem ser auscultados na aorta abdominal ou em outras artérias no abdome. A ausculta deve ser feita sobre a artéria aorta, artérias ilíacas e artérias femorais. Os locais no abdome onde o examinador deve posicionar o estetoscópio à procura de sopros estão representados na imagem abaixo: Na imagem abaixo, podemos relembrar a posição anatômica das artérias aorta abdominal, ilíacas e femorais.
- 9. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII A presença de sopros com componentes sistólicos e diastólicos nessas artérias sugerem turbulência do fluxo sanguíneo por causa de doença arterial aterosclerótica. Se o paciente for hipertenso, deve-se auscultar o epigástrio e cada quadrante superior do abdome à procura dos sopros. Em uma fase posterior do exame, quando o paciente estiver sentado, deve-se auscultar também os ângulos costovertebrais. OBS.: O ângulo costovertebral é constituído pela borda inferior da 12ª costela e pelos processos transversos das vértebras lombares superiores. A presença de sopros com componentes sistólicos e diastólicos em uma dessas regiões (quadrantes superiores ou ângulo costovertebral) é sugestivo de estenose da artéria renal, como causa da hipertensão arterial. Na imagem abaixo, podemos identificar o ângulo costovertebral: Além da identificação dos sopros, o examinador deve auscultar as regiões do fígado e do baço à procura de atritos. Os atritos podem ser auscultados em pacientes com hepatoma, infecções gonocócica peri-hepática, infarto esplênico e carcinoma pancreático. 3 - PERCUSSÃO O terceiro passo do exame físico abdominal é a percussão. A percussão auxilia na avaliação do volume e distribuição de gases no abdome, vísceras e nas massas (quem podem ser sólidas ou cheias de líquido). Além disso, auxilia no dimensionamento do tamanho do fígado e do baço. Durante o exame, deve-se percutir os quatro quadrantes do abdome para determinar a distribuição do timpanismo e da macicez. As vísceras maciças, como o fígado e o baço, produzem som maciço. Já as vísceras que contém ar produzem som timpânico. As regiões de timpanismo costumam predominar, devido a existência de gases no sistema digestório. Porém, existem regiões esparsas de macicez, devido a presença de líquido e fezes no abdome. No quadrante direito, geralmente observa-se macicez hepática, e no quadrante esquerdo, verifica-se um timpanismo causado pelo acúmulo de ar no estômago (bolha de ar gástrica) e na flexura esplênica do colo intestinal (também chamada de flexura esquerda do cólon). Na próxima imagem, podemos relembrar a posição anatômica da flexura esquerda do cólon: SOM TIMPÂNICO SOM MACIÇO Vísceras que contém ar. Vísceras maciças, como o fígado e o baço
- 10. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII A realização da percussão deve ser feita no sentido horário realizando dois golpes leves em cada ponto. A ordem que o examinador deve seguir na percussão é a seguinte: 1. Percutir os quatro quadrantes no sentido horário; 2. Percutir o Fígado (para avaliar hepatomegalia); 3. Percutir o espaço de Traube. ESPAÇO DE TRAUBE O espaço de Traube consiste em um espaço semilunar do 6º ao 11º espaço intercostal. Seus limites são: gradeado costal, baço, pâncreas, cólon, rim e estômago. Em condições fisiológicas, a percussão do Espaço de Traube resulta em um som timpânico, o que significa que o espaço se encontra “livre” de ocupação (é comum a utilização da expressão “Traube livre” para indicar normalidade na percussão do espaço). No entanto, alguns fatores podem alterar o timbre da percussão do Espaço de Traube, tornando-o maciço à percussão. Quando o Espaço de Traube torna-se maciço (é comum a utilização da expressão “Traube preenchido”), há suspeita de esplenomegalia, cardiomegalia, aumento de volume do lobo hepático esquerdo e derrames pleurais. Na imagem abaixo, podemos observar o examinador percutindo o Espaço de Traube do paciente: HEPATIMETRIA Na percussão do quadrante direito, o examinador deve realizar a hepatimetria, que consiste na delimitação do tamanho do fígado. O tamanho normal para o fígado é de 6 a 12 cm na linha hemiclavicular. Para realização da hepatimetria, o examinador deve delimitar a borda superior e inferior do fígado utilizando a percussão. Para delimitar a borda superior, deve-se percutir os espaços intercostais na linha hemiclavicular direita, iniciando pela parte superior do tórax e descendo em direção ao rebordo costal. Durante a percussão, o examinador perceberá a transição do som timpânico (que caracteriza o pulmão) para o som maciço (que caracteriza a borda superior do fígado). Para delimitar a borda inferior, o examinador deve percutir a região abdominal na linha hemiclavicular direita, iniciando no quadrante inferior direito e caminhando para o quadrante superior direito. Deve-se observar a transição do som timpânico (características do intestino) para o som maciço (que caracteriza a borda inferior do fígado. Na imagem abaixo, podemos notar o examinador percutindo os espaços intercostais do tórax, à procura da borda superior do fígado:
- 11. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII Já nesta imagem, podemos observar o examinador percutindo a região abdominal direita, à procura da borda inferior do fígado: ÁREAS COM AUMENTO DA MACICEZ Deve-se pesquisar regiões maciças sugestivas de massa ou um órgão aumentado de tamanho. A existência desses achados orientará a palpação na próxima etapa do exame físico. As áreas de macicez podem indicar útero gravídico, tumor ovariano, distensão da bexiga, hepatomegalia ou esplenomegalia. Caso haja macicez em ambos os flancos, deve-se iniciar uma investigação adicional de ascite. ÁREAS HIPERTIMPÂNICAS Um abdome protuberante e totalmente timpânico sugere obstrução intestinal ou íleo paralítico. Como vimos, em condições fisiológicas, a percussão do hipocôndrio direito produz um som maciço, devido a presença do fígado. Entretanto, em condições patológicas, a percussão produz um som timpânico, denominado sinal de Jobert. O sinal de Jobert é a presença de timpanismo na região hepática e geralmente é indicativo de pneumoperitônio ou interposição do cólon entre a parede abdominal e o fígado. SINAL DE PIPAROT O sinal de piparote é um sinal indicativo de ascite. O sinal consiste em um impulso percebido em um dos flancos, causado pela transmissão do líquido acumulado. Para a realização do procedimento, o examinador deve pedir o paciente (ou outra pessoa) para colocar a mão na linha mediana do abdome (a mão deve ser apoiada com firmeza, não apoiando a palma, e sim a lateral da mão esticada). Então, o examinador realiza a percussão em um dos lados do abdome e, com a mão espalmada no outro lado, observa se há transmissão de onda de líquido para o lado oposto do abdome. Caso haja transmissão da onda, o sinal é considerado positivo. Na imagem abaixo, podemos observar o paciente posicionando a parte lateral da mão na linha mediana: Na próxima imagem, observados o examinador percutindo o flanco de um lado, enquanto observa a transmissão da onda de líquido com a mão espalmada no flanco do outro lado: SINAL DE GIORDANO O sinal de Giordano é considerado positivo quando o paciente sente dor durante a manobra de Giordano. O sinal positivo é indicativo de doença renal (litíase ou pielonefrite aguda). A manobra de Giordano é realizada da seguinte maneira: com o paciente sentado e inclinado para frente, o examinador deve fazer uma punho-percussão com a borda ulnar da mão na fossa lombar do paciente
- 12. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII (especificamente na altura da loja renal, ou seja, na região dos flancos). 4 - PALPAÇÃO A última etapa do exame físico abdominal é a palpação. A palpação é a melhor maneira de avaliar o estado da parede abdominal, reconhecer as condições físicas das vísceras abdominais e explorar a sensibilidade abdominal. A palpação abdominal deve ser feita com o paciente em decúbito dorsal, com a cabeça apoiada em travesseiro baixo, com os braços e pernas estendidos e os músculos abdominais relaxados. Deve-se palpar o abdome como um todo e palpar cada órgão separadamente (existem técnicas e manobras especiais para palpação dos diferentes órgãos intra- abdominais). A palpação do abdome como um todo se divide em superficial e profunda e pode ser feita com uma só mão ou com ambas as mãos (palpação bimanual). PALPAÇÃO SUPERFICIAL A palpação superficial é delicada e auxilia na identificação de sensibilidade dolorosa à palpação, resistência muscular, temperatura, espessura e continuidade da parede abdominal, além da identificação de alguns órgãos ou massas superficiais. Também serve para tranquilizar e relaxar o paciente que sente medo da sensação dolorosa provocada pela palpação. Na palpação superficial, os dedos devem estar juntos e retos sobre a superfície abdominal, e o abdome é palpado com movimentos descendentes leves e suaves. O examinador, ao deslocar a mão de uma região para outra, deve elevá-la um pouco acima da pele. Todos os quadrantes devem ser palpados com movimentos suaves e uniformes, à procura de órgãos ou massas superficiais e de regiões de maior sensibilidade e rigidez à palpação. RESISTÊNCIA À PALPAÇÃO SUPERIFICIAL Se houver resistência à palpação, é importante diferenciar a defesa voluntária (causada por tensão e medo do paciente à sensação de dor) da rigidez do espasmo muscular involuntário. Geralmente, a rigidez proveniente da defesa voluntária diminui com as técnicas listadas a seguir: 1 Tente acalmar o paciente; 2 Palpe após pedir ao paciente para expirar, o que normalmente relaxa os músculos abdominais; 3 Peça ao paciente para respirar pela boca, com a mandíbula totalmente aberta. 4 Realize a manobra de Galambos, que consiste em comprimir outra região do abdome, enquanto se palpa o local desejado. Normalmente, a tensão abdominal é naturalmente maior em pacientes: → Jovens que praticam esportes; → Obesos; → Durante a inspiração. Normalmente, a tensão abdominal é naturalmente menor em pacientes: → Crianças; → Idosos; → Multíparas (mulheres que tiveram múltiplos partos); → Pacientes desnutridos; → Durante a expiração.
- 13. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII Em condições normais, a tensão abdominal é ligeiramente maior no centro do que nos flancos (devido à presença dos músculos retos abdominais) e do que na região epigástrica. SENSIBILIDADE À PALPAÇÃO SUPERFICIAL Existem alguns pontos na parede abdominal que tem a particularidade de se tornarem hipersensíveis quando há comprometimento de seus órgãos correspondentes. Os principais pontos dolorosos são o ponto epigástrico, o ponto cístico, o ponto apendicular e os pontos ureterais. • Ponto epigástrico: o ponto epigástrico está localizado na metade da linha xifoumbilical. Quando há sensibilidade aumentada neste ponto, suspeita-se de úlcera péptica em atividade. • Ponto cístico: o ponto cístico localiza-se no ângulo formado pelo rebordo costal direito, com a borda externa do músculo reto abdominal. A sensação dolorosa durante a palpação deste ponto é denominada sinal de Murphy. O sinal ocorre quando o paciente interrompe a inspiração (devido à dor) durante a palpação do ponto cístico. O sinal de Murphy é indicativo de processos inflamatórios da vesícula biliar. Na próxima imagem, podemos observar o examinador pressionando o ponto cístico do paciente: • Ponto apendicular: também chamado de ponto de McBurney, o ponto apendicular localiza-se na união do terço externo com os dois terços internos da linha que une a espinha ilíaca anterossuperior à cicatriz umbilical.
- 14. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII O sinal de Blumberg consiste na sensação dolorosa que ocorre após a compressão lenta do ponto apendicular, seguida de descompressão brusca (a dor ocorre principalmente no momento da descompressão). A presença do sinal indica inflamação do peritônio provocada por apendicite aguda. Na próxima imagem, podemos observar o examinador localizando o ponto apendicular do paciente: • Pontos ureterais: os pontos ureterais localizam-se na borda externa dos músculos retos abdominais em dois níveis: na interseção com uma linha horizontal que passa pela cicatriz umbilical, e outra que liga as duas espinhas ilíacas anterossuperiores. A sensibilidade dolorosa nesses pontos é sugestiva de cólica nefrética causada pela migração de um cálculo renal. TABELA RESUMO – PRINCIPAIS PONTOS SENSÍVEIS À PALPAÇÃO E AS COMORBIDADES ASSOCIADAS PONTO SENSÍVEL COMORBIDADE Ponto Epigástrico Úlcera péptica Ponto Cístico Inflamação da vesícula biliar (a dor neste ponto é chamada de sinal de Murphy) Ponto Apendicular Inflamação do peritônio devido à apendicite aguda (a dor neste ponto é chamada de sinal de Blumberg) Pontos Ureterais Cálculo renal ESPESSURA DA PAREDE ABDOMINAL A espessura da parede abdominal pode encontrar-se aumentada em casos de obesidade, aumento do panículo adiposo e quando há edema. Quando ocorrem abscessos profundos, o edema é restrito a uma determinada região e é acompanhado de aumento da temperatura local. A espessura da parede pode encontrar-se diminuída devido a perda de tecido adiposo ou por desidratação. Nesse caso, além do adelgaçamento do tecido celular subcutâneo, observa-se perda da elasticidade da pele. Quando se faz uma pequena prega com o polegar e o indicador, há persistência da dobra cutânea por tempo anormalmente longo quando se solta a pele. CONTINUIDADE DA PAREDE ABDOMINAL A continuidade da parede abdominal é avaliada deslocando-se a mão por toda a superfície do abdome. Dessa forma, é possível reconhecer diásteses e hérnias. A diástase mais comum encontrada é a diástase dos músculos retos abdominais, e consiste na separação desses músculos, formando uma brecha na linha
- 15. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII mediana por onde os dedos podem se aprofundar. A diástase dos músculos retos abdominais é mais comum acima da cicatriz umbilical, porém também pode ocorrer no abdome inferior. A diástase pode ser melhor observada quando o paciente em decúbito dorsal procura erguer o tronco. Dessa forma, uma proeminência é formada no local da diástese, tornando fácil sua localização. Na imagem a seguir, podemos observar um abdome com diástase do músculo reto abdominal. É evidente a brecha formada na linha mediana do abdome. PALPAÇÃO PROFUNDA A palpação profunda geralmente é necessária para delinear a borda do fígado, rins e massas abdominais. A palpação profunda deve ser realizada enquanto o paciente expira, devido à redução da tensão abdominal que ocorre nessa fase respiratória, o que facilita a palpação. Todos os quatro quadrantes devem ser palpados no exame. As mãos duas mãos espalmadas devem ser colocadas sobre a parede anterior do abdome, com os dedos em ligeira flexão, os quais se movimentam à medida que se aprofunda a palpação. O examinador deve verificar a presença de quaisquer massas e registrar as características listada abaixo: Durante a palpação, em condições fisiológicas, é não é possível palpar os seguintes órgãos: Corpo e antro do estômago Duodeno Vesícula biliar Baço Alças jejunoileais Cólon ascendente Cólon descendente Bexiga Útero Trompas Ovários Em condições ainda fisiológicas, é possível palpar os seguintes órgãos: Borda inferior do fígado Piloro Ceco Cólon transverso Cólon sigmoide Polo inferior do Rim direito (especialmente em mulheres) Aorta (em pacientes magros)
- 16. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII EXAME DO FÍGADO No exame físico abdominal, além da avaliação do abdome como um todo, alguns órgãos, como o fígado, devem ser avaliados individualmente. A maior parte do fígado permanece protegida pela caixa torácica, o que limita a sua avaliação. O tamanho e a forma do fígado podem ser estimados por percussão e, às vezes, por palpação. PERCUSSÃO DO FÍGADO Como já abordamos, a percussão do fígado é utilizada para estimar o tamanho do fígado (hepatimetria). A amplitude da macicez hepática pode se encontrar diminuída quando o fígado é pequeno ou quando existe ar livre abaixo do diafragma, como ocorre na perfuração de vísceras ocas ou intestinos. O gás existente no colo pode provocar timpanismo no quadrante superior direito, mascarando a macicez hepática, levando a uma falsa redução do tamanho estimado do fígado. PALPAÇÃO DO FÍGADO A palpação do fígado pode ser realizada por meio de três técnicas: mão estendida, mão em garra e mão em pinça. A - TÉCNICA DA MÃO ESTENDIDA Na técnica da mão estendida (também chamada de método de Lemos-Torres), o examinador coloca a mão esquerda por baixo do paciente (paralelamente à 11ª e 12ª costela), realizando a tração anterior do fígado. A mão direita é posicionada ao lado direito do abdome do paciente, lateralmente ao músculo reto do abdome, com as pontas dos dedos bem abaixo da borda inferior da macicez hepática. Uma suave compressão para dentro e para cima deve ser aplicada sobre o órgão. Deve-se solicitar ao paciente que inspire profundamente. Durante a inspiração, o fígado torna-se palpável cerca de 3 cm abaixo do rebordo costal direito, na linha hemiclavicular. O examinador deve sentir a borda do fígado enquanto ela desliza de encontro às pontas dos dedos da mão. Em condições normais, a borda hepática é macia, bem delimitada e regular, com a superfície lisa. Caso o fígado apresente consistência firme ou endurecida, borda romba ou arredondada e superfície irregular, a suspeita de doença hepática deve ser levantada. O examinador deve observar se o paciente sente dor durante a palpação. O fígado saudável pode ser discretamente doloroso à palpação, mas uma dor mais intensa deve ser investigada. Dor à palpação do fígado sugere inflamação, encontrada na hepatite ou na congestão da insuficiência cardíaca. O examinador também deve se atentar a massas presentes na borda inferior do fígado. A vesícula biliar, quando obstruída e distendida, pode fundir-se com o fígado, formando uma massa firme e oval abaixo da borda hepática e uma área maciça à percussão. B - TÉCNICA DA MÃO EM GARRA A - MÃO ESTENDIDA B - MÃO EM GARRA C - MÃO EM PINÇA
- 17. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII A técnica da mão em garra (também chamada de método Mathieu) é especialmente útil para a palpação do fígado em pacientes obesos. Na técnica, o examinador fica à direita do tórax, com as costas voltadas para a cabeça do paciente. As duas mãos, lado a lado, são posicionadas sobre o lado direito do abdome, logo abaixo da borda da macicez hepática. Deve-se pressionar os dedos para dentro e para cima, em direção ao rebordo costal, enquanto o paciente inspira profundamente. A borda hepática será palpada com as polpas digitais das duas mãos do examinador. C - TÉCNICA DA MÃO EM PINÇA Na técnica da mão em pinça, o examinador deve posicionar a mão esquerda sobre o ângulo costolombar direito, deixando o polegar na face anterior do abdome de modo a formar uma pinça. Assim como nas outras técnicas, deve-se palpar o fígado durante a inspiração. EXAME DO BAÇO Quando há esplenomegalia, o tamanho do baço aumenta no sentido anterior, inferior e medialmente. Nesses casos, é comum a substituição do timpanismo do estômago pela macicez de um órgão sólido. Quando aumentado, o baço passa a ser palpável abaixo do rebordo costal. PERCUSSÃO DO BAÇO Como já foi abordado, a percussão do baço pode auxiliar na detecção da esplenomegalia. Duas técnicas podem ser realizadas para determinação do tamanho do órgão: a percussão do Espaço de Traube e a pesquisa do sinal de percussão esplênica. A - PERCUSSÃO DO ESPAÇO DE TRAUBE O Espaço de Traube, como já mencionado, corresponde a um espaço semilunar do 6º ao 11º espaço intercostal, na região esquerda do abdome. Em condições normais, a percussão do espaço resulta em um som timpânico. Entretanto, em casos de esplenomegalia, a percussão resulta em um som maciço. OBS.1: A presença de líquidos ou sólidos no estômago ou colo também podem causar macicez no Espaço de Traube. OBS.2: A percussão do Espaço de Traube tem sensibilidade de 60 a 80% e especificidade de 72 a 94% no diagnóstico de esplenomegalia. A - PERCUSSÃO DO ESPAÇO DE TRAUBE B - SINAL DE PERCUSSÃO ESPLÊNICA
- 18. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII B - PESQUISA DO SINAL DE PERCUSSÃO ESPLÊNICA Neste método, o avaliador deve percutir o espaço intercostal mais abaixo (último espaço intercostal) na linha axilar anterior esquerda. O som, nesta região, costuma ser timpânico. Em seguida, o examinador deve pedir ao paciente que respire fundo, e repetir a percussão. Quando o tamanho do baço é normal, o som timpânico permanecerá. Quando há alteração do som e a percussão gera um som maciço, o sinal da percussão esplênica é considerado positivo a hipótese de esplenomegalia deve ser considerada. OBS.: Este método é apenas moderadamente útil para a detecção de esplenomegalia. PALPAÇÃO DO BAÇO A palpação do baço pode ser realizada como uma forma de auxiliar no diagnóstico de esplenomegalia. Quando o baço é palpável, a probabilidade de haver esplenomegalia é 8 vezes maior. A palpação é realizada em duas etapas: a primeira, com o paciente em decúbito dorsal e a segunda, com o paciente em decúbito lateral direito. ETAPA 1 – DECÚBITO DORSAL Com a mão esquerda, o examinador deve segurar o paciente, de modo a apoiar e pressionar para frente a região inferior da caixa torácica e os tecidos moles adjacentes. Com a mão direita por baixo do rebordo costal esquerdo, o examinador faz pressão para dentro, na direção do baço. Durante a palpação, o paciente deve inspirar profundamente, para que o baço se mova para baixo junto com o movimento do diafragma. O examinador deve tentar palpar a extremidade ou a borda do baço, enquanto ela desce ao encontro das pontas de seus dedos. Na palpação, o examinador deve avaliar o contorno do órgão, medir a distância entre o ponto mais baixo e o ETAPA 1 – PACIENTE EM DECÚBITO DORSAL ETAPA 2 – PACIENTE EM DECÚBITO LATERAL DIREITO
- 19. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII rebordo costal esquerdo e se atentar à sensação de dor do paciente. É importante que a palpação seja feita em uma posição baixa o suficiente para possibilitar a detecção do baço aumentado de tamanho. Uma palpação muito alta pode impedir o examinador de perceber o aumento do órgão. ETAPA 2 – DECÚBITO LATERAL DIREITO Em uma segunda etapa, a manobra de palpação deve ser repetida, mas dessa vez com o paciente em decúbito lateral direito e com os membros inferiores discretamente flexionados na altura dos quadris e nos joelhos (chamada posição de Shuster). Nesta posição, a gravidade desloca o baço para frente e para a direita, passando a ocupar uma localização palpável. EXAME DA VESÍCULA BILIAR Em condições normais, a vesícula biliar não é um órgão palpável. Sinal de Courvoisier Terrier: o sinal de Courvoisier ocorre quando a vesícula biliar se torna palpável em um paciente ictérico. O examinador percebe uma massa ovalada e indolor na região do hipocôndrio direito, que corresponde à vesícula biliar distendida. O sinal de Courvoisier positivo ocorre, principalmente, em casos de câncer de cabeça de pâncreas. SINAIS DE PERITONITE / APENDICITE A peritonite é uma inflamação do peritônio. Geralmente, a inflamação é resultado de uma infecção, ruptura ou inflamação de órgãos do abdome. A apendicite é uma das principais causas de peritonite, pois a inflamação do apêndice pode se estender através da cavidade abdominal, atingindo o peritônio. Durante o exame abdominal, alguns sinais podem servir de auxílio para o diagnóstico de apendicite. São eles: sinal de Blumberg, sinal do obturador, sinal de Rovsing e sinal do Psoas. MASSA OVALADA NO HIPOCÔNDRIO DIREITO INDOLOR PACIENTE ICTÉRICO SINAL DE COURVOISIER - TERRIER SINAL DE BLUMBERG SINAL DO OBTURADOR SINAL DE ROVSING SINAL DO PSOAS
- 20. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII SINAL DE BLUMBERG O sinal de Blumberg, como já mencionado na etapa de palpação do abdome, consiste na presença de dor durante a descompressão do ponto apendicular (também chamado de ponto de Mcburney). SINAL DO OBTURADOR Para avaliação do sinal do obturador, o examinador deve flexionar a coxa direita do paciente na altura do quadril, com os joelhos dobrados, efetuando rotação interna da coxa na altura do quadril. Essa manobra estira o músculo obturador interno. Caso o paciente sinta dor na região hipogástrica direita durante a manobra, o sinal do obturador é considerado positivo. O sinal positivo indica irritação do músculo obturador devido a um apêndice inflamado. OBS.: Esse sinal tem sensibilidade muito baixa para diagnóstico. Na imagem abaixo, podemos observar o examinador flexionando a coxa do paciente na altura do quadril: Já nesta imagem, observamos o examinador realizando a rotação interna da coxa do paciente na altura do quadril, com os joelhos dobrados (o examinador “puxa” a perna do paciente para si): SINAL DE ROVSING Para avaliação do sinal de Rovsing, o examinador deve palpar o quadrante inferior esquerdo do abdome do paciente. Se durante a palpação, o paciente referir dor no quadrante inferior direito, o sinal é considerado positivo. Essa técnica avalia a presença de inflamação no apêndice, pois provoca a “ordenha” do intestino grosso, a partir do colo sigmoide, em direção ao cólon
- 21. Semiologia – Professora Amanda Bruna de Oliveira Bicalho – FAMED XIII ascendente, transverso e descendente, onde o acúmulo de gases e fezes pressiona a região do apêndice, causando dor. Na imagem abaixo, observamos o examinador pressionando a região do QIE do paciente, enquanto observa se o paciente refere dor no QID. SINAL DO PSOAS Para avaliação do sinal do Psoas, o examinador (com o paciente em decúbito dorsal) deve posicionar a mão logo acima do joelho direito do paciente e pedir que ele eleve essa coxa contra sua mão. A extensão da perna nessa posição alonga o músculo psoas. O sinal do Psoas também pode ser investigado com o paciente em decúbito lateral esquerdo. O examinador deve estender a coxa do paciente de forma forçada, visando estirar as fibras do músculo Psoas. Quando o paciente refere dor durante as manobras, o sinal de psoas é considerado positivo, o que sugere irritação do músculo psoas devido a um apêndice inflamado.