Presentación de esclerosis sistémica.
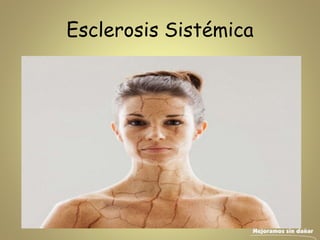
- 2. Concepto • La esclerosis sistémica (ES) es una enfermedad generalizada del tejido conjuntivo, de etiología desconocida, caracterizada por fibrosis en la piel y órganos internos, principalmente pulmón, riñón, tracto gastro intestinal, corazón y vasos sanguíneos. La morbi-mortalidad es significativa y se relaciona directamente con la extensión y gravedad de la afectación visceral. Es más frecuente en mujeres en edad fértil.
- 3. Etiopatogenia Fibroblastos • Fibrosis cutánea. • Fibrosis visceral. C. endoteliales • Obliteración de la luz de las pequeñas arterias y arteriolas. S. inmunológico • Anormalidades en la inmunidad humoral y celular.
- 4. Agente etiológico Sustrato genético permisivo Linfocitos TFibroblastos C. endoteliales Linfocitos B Fibrosis tisular Obliteración de pequeñas arterias y arteriolas Producción de autoanticuerpos Infiltración celular
- 5. Síntomas y signos sospechosos Fenómeno de Raynaud Edema de las manos y dedos Dismotilidad esofágica Disnea de esfuerzos Engrosamiento cutáneo Lesiones isquémicas en los dedos
- 6. Clasificación de la esclerosis sistémica Con esclerodermia cutánea difusa Engrosamiento cutáneo del tronco, además de la cara y las regiones proximales y distales de las extremidades. Con esclerodermia cutánea limitada Engrosamiento cutáneo limitado a las regiones distales al codo y la rodilla, pero también con afectación de la cara y el cuello. Sinónimo: síndrome CREST (calcinosis, fenómeno de Raynaud,dismotilidad esofágica, esclerodactilia y telangiectasias) Sin esclerodermia Manifestaciones características de los órganos internos, y anomalías vasculares y serológicas, pero sin alteración cutánea clínicamente detectable. En superposición Cualquiera de las tres formas previas, junto con un diagnóstico de lupus eritematoso sistémico (LES), enfermedad muscular inflamatoria o artritis reumatoide (AR). Sinónimos: enfermedad mixta del tejido conjuntivo, lupoderma, esclerodermatomiositis . Enfermedad indiferenciada del tejido conjuntivo Fenómeno de Raynaud con características clínicas, serológicas, o ambas, de esclerosis sistémica (ulceración de los dedos, asas capilares anormales en los pliegues ungueales, anticuerpos séricos contra el centrómero, edema de los dedos), pero sin engrosamiento cutáneo ni anomalías de los órganos internos típicas de la esclerosis sistémica.
- 7. Manifestaciones clínicas Manifestaciones cutáneas. Evoluciona por 3 fases: edematosa, endurecida y atrófica. Edema, rigidez de las manos, pérdida de los pliegues cutáneos de los dedos, aspecto liso y brillante, pérdida de las faneras, disminución de la sudoración, facies inexpresiva, microstomía, telangiectasias, lesión en sal y pimienta, calcificaciones periarticulares o en zonas de apoyo, úlceras en los pulpejos de los dedos y contracturas en flexión.
- 10. Aparato gastrointestinal Disfagia acompañado o no de reflujo gastroesofágico. En intestino delgado y colon pseudoobstrucción con malabsorción intestinal y crecimiento bacteriano con formación de pólipos en el colon. Con frecuencia aparece cirrosis biliar primaria.
- 11. Aparato pulmonar Fibrosis pulmonar (tos seca y estertores bibasales, en ocasiones roces pleurales) Hipertención pulmonar (disnea, dolor torácico, fatiga progresiva a los esfuerzos, síncope) Manifestaciones renales Insuficiencia renal Hipertensión arterial Crisis renal(Hipertensión arterial maligna, encefalopatía, retinopatía, oliguria, hipoproteinemia, cilindros, incremento de la creatinina, anémia hemolítica)
- 12. Compromiso músculoesquelético. Artritis, artralgias, sinovitis, retracción y contractura de fascias y tendones, crujidos y roces tendinosos, bursitis olecraneana, manos en garra, síndrome del tunel carpiano, acroosteolisis, atrofia y esclerosis de los músculos por desuso, miositis con elevación de la CPK. Compromiso cardiovascular. Los síntomas pueden ser subclínicos y tardios(derrame pericárdico, fibrosis miocárdica, disfunción ventricular sistólica y diastólica, raynaud miocárdico, miocarditis con elevación de la CPK.
- 13. Función sexual y embarazo Dispareunia, menopausia precoz, infertilidad, aumento de abortos espontáneos y muertes perinatales.
- 14. Autoanticuerpos en la Esclerosis Sistémica. Anticuerpos antinucleares 89% - Muy frecuente en escleroderma sistémica Anticuerpo anticentrómero (ACA) 22% - Se asocia a menor compromiso renal y fibrosis pulmonar y mayor hipertensión pulmonar. Característico de escleroderma sistémica limitada (70%-80%) Anticuerpo anti-ADN topoisomerasa 20% - Característico de escleroderma sistémica difusa (30%) (Anti Scl-70) - Se asocia a mayor compromiso visceral, especialmente pulmonar y cardíaco. Anticuerpos antinucleolares 30%-50% - Más frecuentes en la forma difusa. Anti-ARN polimerasas 8%-20% - Se asocia a fibrosis pulmonar, nefropatía y compromiso cardíaco. Anti-fibrilarina 8%-20% - Se asocia a enfermedad cardíaca y fibrosis pulmonar Asociados: Anticuerpos antimitocondriales (AMA) 13% - Se asocia a cirrosis biliar primaria Anticuerpos anti-SSA (Ro)-SSB (La) 5%-3% - En escleroderma sistémica aislada 17%-22% - En escleroderma sistémica asociada a síndrome de Sjögren. Anticuerpos. anti-células endoteliales 20%-50% - Favorece el daño endotelial Anticuerpo anti-U1 sn RNP <5% - Se asocia a enfermedad mixta del tejido conectivo.
- 15. Criterios Criterio mayor Esclerodermia proximal: cambios dérmicos típicos de esclerodermia: engrosamiento, tensión e induración de la piel, excluyendo las formas localizadas (morfea y esclerodermia lineal), proximales a las articulaciones metacarpo falángicas, aunque afectan otras partes de las extremidades, cara, cuello el tórax y el abdomen; la afectación de ordinario es bilateral y simétrica. Criterios menores Esclerodactilia: Los cambios dérmicos referidos están limitados a los dedos. Microinfartos: cicatrices digitales umbilicadas y pérdida de la sustancia en pulpejos: áreas deprimidas de la piel en la punta de los dedos o pérdida de tejido del pulpejo digital; estos cambios deben ser producto de isquemia y no de traumatismos u otras causas exógenas Fibrosis pulmonar basal bilateral: patrón reticular bilateral con densidades lineales o lineonodulares, más pronunciadas en las regiones basales de los pulmones, observadas en una radiografía normal anteroposterior de tórax; puede dar la apariencia de infiltrado moteado difuso o imagen de pulmón en panal de abejas. Diagnóstico: se precisa 1 criterio mayor o 2 criterios menores
- 16. Factores de mal pronóstico La mayor extensión de la afectación cutánea. Afectación visceral precoz (aparición en los 2 primeros años)
- 17. Diagnóstico diferencial Esclerodermia inducida por bleomicina Esclerosis digital de la diabetes mellitus Distrofia simpática refleja crónica Micosis fungoide Enfermedad por cloruro de vinilo Amiloidosis Acrodermatitis crónica atrófica Enfermedad celíaca del adulto Enfermedad por vibración Esclerodermia del adulto de Buschke Escleromixedema Fascitis eosinófila Síndrome de eosinofilia-mialgia Morfea subcutánea generalizada Esclerodermia inducida por pentazocina Enfermedad injerto contra huésped humana Porfiria cutánea tarda Esclerodermia lineal Coup de sabre Cirrosis biliar primaria Trastornos caracterizados por fenómeno de Raynaud
- 18. Tratamiento Afectación cutánea Lubricantes tópicos y emolientes Esteroides tópicos (hidrocortisona 1 %, triancinolona 0,1 % Vitamina E (tabletas 400 mg): 1 tableta diaria D Penicilamina (tabletas 250 mg o 150 mg): comenzar con 1 tableta diaria y aumentar 250 mg con intervalo de 6 semanas (no hacerlo si el paciente presenta mejoría o se sospecha toxicidad potencial). Dosis máxima: 1 gramo que se debe mantener como mínimo 6 meses (si hay toxicidad suspender); si hay mejoría o no hay progresión (según índice de Rodnan) continuar con dosis de mantenimiento (250 mg diario). Si a los 6 meses el puntaje se mantiene igual suspender. Colchicina (tableta 0.5 mg) 1 tableta cada 12 horas
- 19. Aparato gastrointestinal Reflujo gastrointestinal, esofagitis y/o disfagia: Evitar comidas antes de acostarse, elevar la cabecera de la cama, ingerir la comida en pequeñas cantidades y frecuentes, evitar ropas ajustadas, suspender tabaco, chocolate y grasas. Tratamiento medicamentoso: Omeprazol (tabl 20 mg): 20 a 40 mg diarios + Metoclopramida (tabl 10 mg): 1 tableta 30 minutos antes del desayuno, almuerzo, cena y al acostarse. Cimetidina (tabl 200 mg): 200 mg en desayuno, almuerzo, cena y al acostarse + Metoclopramida (tabl 10 mg) 10 mg 30 minutos antes del desayuno, almuerzo, cena y al acostarse + Sucralfato o alusil: 1 tableta después de desayuno, almuerzo, cena y al acostarse o Ranitidina (tabl 150 mg): 150 mg cada 12 h + Metoclopramida (tabl 10 mg) 10 mg 30 minutos antes de desayuno, almuerzo, cena y al acostarse + Sucralfato o alusil: 1 tableta después de desayuno, almuerzo, cena y al acostarse. La alteración del intestino delgado y grueso (distensión, dolor intermitente, alternancia entre diarrea y estreñimiento, pseudo obstrucción, crecimiento bacteriano): Evitar bloqueadores de los canales del calcio y opiáceos. Proquinéticos: metoclopramida (a la misma dosis) o eritromicina: 250 mg 1 hora antes de las comidas Antibióticos (2 semanas de cada mes en pacientes con sospecha de mala absorción o crecimiento bacteriano) Suplementos calóricos Calcio, vitaminas, hierro Tratamiento quirúrgico (ruptura de divertículos de boca ancha; un vólvulo colónico, con o sin estrechamiento, puede simular una pseudo obstrucción y tiene indicación de descompresión endoscópica o la reparación quirúrgica del estrechamiento para salvar la vida.
- 20. Sistema musculoesquelético. Artralgias, mialgias, tendinitis: Antiinflamatorios no esteroideos (AINEs): Ibuprofeno (tabl 200 o 400 mg): 1200 a 2400 mg en 24 horas (frecuencia: cada 6 u 8 horas), o Indometacina (tabl 25 mg): hasta 200 mg diario (frecuencia cada 6 u 8 horas), o Ketoprofeno (tabl 20 mg): hasta 200 mg diarios (frecuencia cada 8 o 12 horas) Corticoides: prednisona (tabl 5 o 20 mg): 5 a 10 mg diario si no hay mejoría con AINEs. Miositis: ver protocolo de miopatias inflamatorias idiopáticas
- 21. Aparato cardiovascular Pericarditis. AINEs o corticoides (0.25mg/kg/día) Miocarditis: sospechada ante una arritmia cardiaca, episodio de insuficiencia cardiaca y comprobada por ecografía. Tratamiento con inhibidores de la ECA (captopril hasta 150 mg diarios) + anticálcicos (nifedipina hasta 60 mg diarios) + corticoides (prednisona 1mg x kg/día) e inmunosupresores (azathrioprina o ciclofosfamida a 2 mg x kg/día) Arritmias: antiarrítmicos
- 22. Sistema renal Tratamiento del la hipertensión arterial: Inhibidores de la ECA: captopril 150 mg diarios o enalapril 20 mg diarios Anticálcicos: nifedipina hasta 60 mg/día o metildopa hasta 1200 mg/día. Cuando se hospitaliza: Tratamiento de la crisis renal (paciente con presión diastólica de 110 mm Hg ó más con al menos 2 de los siguientes síntomas: anemia hemolítica o función renal rápidamente cambiante) Captopril (tabl 25 mg) 25 mg cada 1 hora hasta que la TA se controle (dosis máxima 450 mg diarios).
- 23. Fenómeno de raynaud Proteger del frío los dedos de las manos y pies Evitar el tabaquismo Evitar el estrés Aspirina: 80 mg diarios Nifedipina (tabl 30 mg): 30 a 60 mg diarios o amlodipino (tabl 5 mg): hasta 10 mg diarios Si hay fracaso o toxicidad con anticálcicos: prazosin comenzar con 1mg y después aumentar a 2 o 5 mg 3 veces/día por vía oral (dosis máxima 20mg) Otras variantes: prostaciclinas parenterales (epoprostenol) 0,5 ng/kg/min en infusión de 6 a 8 horas c/3 días por vena central. Oxigenación hiperbárica.
- 24. Afectación pulmonar Neumopatía intersticial aguda. Prednisona: 0,50 mg/kg/día por 6 semanas; después rebajar a 0,25 mg/kg/día más ciclofosfamida 2 mg/kg/día vía oral diario o en pulsos i.v a 0.75 mg/m2 mensuales, durante 6 meses; al cumplir este periodo se reevalúa con PFR y LAB: si hay mejoría del LAB y una mejoría o estabilización en la PFR se continua tratamiento por 1 año. Se debe seguir por la sintomatología y la PFR cada 3 meses; en caso de deterioro en la PFR y sintomatología recurrente asociado a alveolitis activa se debe restaurar tratamiento durante 1 año más. Neumopatía intersticial crónica. Fibrosis pulmonar. Tratamiento sintomático. Hipertensión pulmonar. Tratamiento en coordinación con Cardiología y Cirugía Cardiovascular: Anticálcicos: nifedipina 10 a 30 mg cada 8 horas, o diltiazen hasta 720 mg Inhibidores de la ECA: captopril (25 mg) hasta 150 mg diario Anticuagulación: warfarina Diuréticos Si no hay mejoría: prostaciclinas endovenosas. Si fallan los tratamientos médicos: valorar con los Servicios de Cardiología y Cirugía Cardiovascular el trasplante corazón-pulmón.
- 25. MUCHAS GRACIAS
