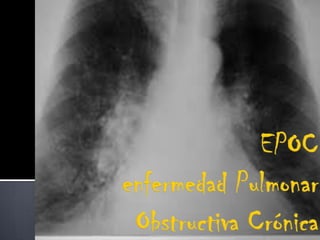
EPOC: Enfermedad Pulmonar Obstructiva Crónica
- 1. EPOCenfermedad Pulmonar Obstructiva Crónica
- 2. EPOC Se caracteriza por la presencia de obstrucción crónica y poco reversible al flujo aéreo Asociada a una reacción inflamatoria anómala principalmente frente al humo del tabaco (sólo una cuarta parte de fumadores lo desarrolla) Es prevenible y tratable
- 3. La limitación crónica al flujo de aire se debe a: bronquiolitis obstructiva.- afectación de las pequeñas vías aéreas enfisema: la destrucción parenquimatosa La obstrucción al flujo aéreo se define por espirometría cuando: FEV1/FVC pos-broncodilatador es <0.7 (o por debajo del límite inferior de la normalidad en sujetos mayores de 60 años).
- 4. Epidemiología La morbilidad edad y + hombres que en mujeres El Estudio del Impacto Global de las Enfermedades ha estimado que: Era la 6ta causa de muerte en 1990, Será la 3ra para el año 2020 Actualmente 4ta
- 5. Tendencia de las 6 primeras causas de muerte en USA 1970-2002
- 6. Muertes por EPOC x sexo con proyeccion al 2010 en canada
- 7. Se presenta en la mayoría de los casos en individuos con una larga historia de tabaquismo, en la edad media de la vida
- 8. Factores de riesgo El humo de tabaco es el factor de riesgo #1 para la EPOC. 80-90% Los fumadores de pipa y de cigarros presentan tasas de morbimortalidad + elevadas que los no fumadores, aunque son más reducidas que en los fumadores de cigarrillos
- 9. Polvos y sustancias químicas laborales: La exposición laboral incluye polvos orgánicos e inorgánicos,sustancias químicas y vapores. Según la American ThoracicSociety entre el 10 y el 20% son causados por exposición laboral
- 10. Contaminación ambiental en espacios abiertos y cerrados: La contaminación de espacios cerrados, por combustibles utilizados para cocinar y calentar ambientes pobremente ventilados, ha sido implicada como factor de riesgo para el desarrollo de la EPOC. Los altos grados de contaminación ambiental urbana son dañinos para cardiópatas o con enf pulmonares Pero esta causa de EPOC es incierta.
- 11. Infecciones: Antecedente de infecciones respiratorias graves en la infancia se ha asociado a una reducción de la función pulmonar y a un incremento de los síntomas respiratorios en la edad adulta.
- 12. Situación socioeconómica: El riesgo de desarrollar EPOC se relaciona inversamente con la situación socioeconómica. No se ha aclarado si esta situación refleja La exposición a contaminantes ambientales Hacinamiento Mala alimentación otros factores relacionados con la situación socioeconómica
- 13. Genes: El factor genético mejor documentado es el déficit hereditario de la enzima alfa-1-antitripsina. Alteración recesiva poco frecuente, que puede presentarse en individuos del norte de Europa. Los resultados de los estudios sobre los genes asociados a la EPOC son inconcistentes. a excepción del déficit de alfa-1 antitripsina
- 14. Síntomas Los síntomas característicos son: Disnea, Tos y expectoración de evolución crónica y progresiva. La tos crónica y el aumento de la expectoración preceden al desarrollo de la limitación del flujo de aire. Algunos individuos desarrollan una limitación importante al flujo de aire, sin presentar tos ni aumento de la expectoración.
- 15. Comorbidos
- 16. CLASIFICACION ESPIROMÉTRICA DE LA GRAVEDAD Y ESTADIOS GOLD
- 17. ESPIROMETRÍA Se hace el estudio de la ventilación, medida de los volúmenes pulmonares y la rapidez con la que éstos pueden ser movilizados (flujos aéreos). Espirometría forzada: Prueba más sencilla y que mayor información aporta de todas las pruebas de función pulmonar, tras su realización se obtienen dos curvas: flujo/ volumen volumen /tiempo
- 18. Los parámetros más importantes son los que siguen: FVC: Volumen total de aire que puede ser expulsado durante la maniobra de espiración forzada después de una inspiración máxima. FVE1: Volumen de aire exhalado en el primer segundo de una espiración forzada después de una inspiración máxima. FEV1/FVC: Valor porcentual de los dos parámetros anteriores , expresados en valor absoluto.
- 20. Estadio I: EPOC leve Caracterizado por limitación leve del flujo de aire FEV1/FVC < 0,70%, FEV1 ≥ 80% del valor De referencia Generalmente tos crónica y aumento de la expectoración. En este estadio, el individuo puede ignorar que su funciónpulmonar es anormal
- 21. Estadio II: EPOC moderada Caracterizado por un mayor deterioro de la limitación del flujo de aire FEV1/FVC < 0,70, 50% ≤ FEV1 < 80% del valor de referencia Progresión de los síntomas y de la dificultad respiratoria característicamente durante el ejercicio. Los pacientes usualmente solicitan atención médica debido a la disnea o a una exacerbación de la enfermedad
- 22. Estadio III: EPOC grave Caracterizado por limitación importante del flujo de aire FEV1/FVC < 0,70 30% ≤FEV1 < 50% del valor de referencia Más disnea Disminución de la capacidad para el ejercicio Exacerbaciones frecuentes que casi siempre impactan sobre la calidad de vida
- 23. Estadio IV: EPOC muy grave Caracterizado por una limitación del flujo de aire FEV1/FVC < 0,70 FEV1 < 30% del valor de referencia FEV1 < 50% en presencia de insuficiencia respiratoria La insuficiencia respiratoria se define como una disminución de PaO2 <60 mm Hg (8.0 kPa), con o sin una paCO2 >50 mm Hg (6.7 kPa), medidos a nivel del mar. La insuficiencia respiratoria puede llevar a la aparición de corpulmonalcuyos signos clínicos son la ingurgitación yugular y los edemas de los miembros inferiores. La calidad de vida se encuentra sustancialmente afectada y las exacerbaciones pueden poner en riesgo la vida de los pacientes.
- 24. PATOGENÉSIS, ANATOMÍA PATOLÓGICA YFISIOPATOLOGÍA
- 25. Las alteraciones anatomopatológicas características de la EPOC pueden encontrarse en: las vías aéreas centrales y periféricas el parénquima la circulación pulmonar
- 26. La inflamación y el remodelado aumentan con la severidad de la enfermedad y persisten al dejar de fumar
- 27. La inflamación pulmonar parece ser una respuesta ampliada de la respuesta inflamatoria a irritantes como el humo del tabaco. No se conoce el mecanismo por el que se produce esta respuesta pero podría estar determinada genéticamente. Otros procesos que parecen ser relevantes en la patogénesis de la EPOC son: Estrés oxidativo Desequilibrio de enzimas proteolíticas y antiproteasas en el pulmón.
- 28. Las alteraciones anatomopatológicas son responsables de los cambios fisiológicos correspondientes de la enfermedad y de los síntomas El descenso del FEV1 es debido a la inflamación y estrechamiento de las vía aéreas periféricas La destrucción parenquimatosa en el enfisema reduce la capacidad del pulmón para el intercambio gaseoso. Las alteraciones del intercambio gaseoso provocan hipoxemiae hipercapnia.
- 29. Al progresar la enfermedad la capacidad del pulmón para el intercambio gaseoso disminuye. La hipertensión pulmonar de grado leve o moderado, aparece tardíamente se produce por vasoconstricción hipóxica de las arteriolas pulmonares.
- 30. DIAGNOSTICO EN CUALQUIER INDIVIDUO MAYOR DE 40 AÑOS
- 31. Examen físico: Es de poca utilidad Los signos físicos de limitación del flujo aéreo pocas veces son patentes antes de que se presente un deterioro significativo de la función pulmonar Su detección tiene una sensibilidad y especificidad relativamente bajas.
- 32. Medición de la limitación del flujo aéreo: Debe realizarse espirometría en todo paciente con sospecha de EPOC. Los valores espirométricosse comparan con los valores de referencia basados en la edad, altura, sexo y etnia Lospacientes con EPOC muestran una disminución en FEV1 y FVC. La presencia de limitación al flujo de aire se define por un cociente FEV1/FVC post broncodilatador < 0,70%. En lo posible, deben compararse con valores de referencia, corregidos por la edad, para evitar un sobre diagnóstico de la enfermedad en pacientes ancianos.
- 33. Exploraciones adicionales: Prueba de reversibilidad con broncodilatadores. En pacientes que se encuentran en el estadio II: EPOC moderada, o superior: Radiografía de tórax. Es de gran valor para excluir dx alternativos y establecer la presencia de comorbilidades como insf cardiaca.
- 34. TC de tórax De suma utilidad cuando se contempla la posibilidad de una intervención quirúrgica, como la bullectomía o la reducción de volumen pulmonar Medición de los gases en sangre arterial. Pacientes con EPOC avanzada, con un FEV1 < 50% del valor de referencia o con signos clínicos sugestivos de insf respiratoria o cardiaca derecha
- 35. Investigación del déficit de alfa-1-antitripsina. Pacientes caucásicos que desarrollen EPOC a edad temprana (<45 años), o una historia familiar muy sugestiva.
- 38. EPOC VS ASMA
- 39. TRATAMIENTO
- 40. REDUCCION DE LOS FACTORES Y EDUCION DEL PACIENTE La reducción de la exposición individual total a humo del tabaco polvos y sustancias químicas laborales contaminación del medioambiente y de los espacios cerrados son metas importantes para prevenir el inicio y la progresión de la EPOC
- 41. LA EDUCACION DEL PACIENTE REDUCE HOSPITALIZACIONES
- 42. Los temas más apropiados que debe cubrir un programa educativo incluyen: cesación del hábito de fumar información básica sobre la EPOC y la fisiopatología de la enfermedad conceptos generales de la terapéutica y aspectos específicos del tratamiento médico habilidades para el autotratamiento
- 43. Estrategias para reducir la sensación de la disnea; Consejos sobre cuándo buscar ayuda; Toma de decisiones y autotratamiento de las exacerbaciones, y Las recomendaciones sobre los cuidados médicos al final de la vida.
- 44. La abstención del hábito de fumar es la intervención más simple –y más rentable– parareducirel riesgo de desarrollar EPOC y detener su progresión
- 46. Broncodilatadores La medicación broncodilatadora es clave para el tratamiento sintomático de la EPOC Es preferible la terapéutica inhalatoria La elección entre agonistas beta-2, anticolinérgicos, teofilina o terapéutica combinada dependerá de: Su disponibilidad Respuesta individual en cuanto a mejoría de los síntomas y efectos adversos
- 47. Se prescriben siguiendo un régimen a demanda o en forma regular para prevenir o reducir los síntomas Son preferibles los inhalados de acción prolongada La combinación puede mejorar la eficacia y disminuir el riesgo de efectos
- 49. Glucocorticoesteroides El tratamiento regular con glucocorticosteroidesinhalados es apropiado para tratar pacientes sintomáticos con un FEV1 <50% del valor de referencia Estadio III: EPOC grave y Estadio IV: EPOC muy grave exacerbaciones repetidas Debe evitarse el tratamiento crónico con sistémicos por una relación riesgo-beneficio desfavorable La combinación de un agonista beta-2 de acción prolongada con un glucocorticosteroideinhalado es más efectiva
- 51. OTROS TRATAMIENTOS: Vacunas. La vacunación antigripal puede reducir en el 50% las formas graves y la muerte por EPOC. Se deben ajustar las cepas cada año y la vacunación debe hacerse 1 vez al año. Se recomienda la vacuna antineumocócicaen individuos con EPOC y con 65 años o más. eficacia para disminuir la NAC en individuos con EPOC menores de 65 años, con FEV1 < 40% del valor de referencia
- 52. Tratamiento sustitutivo con alfa-1-antitripsina. Candidatos: Pacientesjóvenes, con déficit hereditario grave de alfa-1-antitripsina y que hayan desarrollado enfisema Es muy costosa y que no está disponible en la mayoría de los países. No se recomienda su uso en enfermos con EPOC que no esté relacionada con déficit de alfa-1-antitripsina
- 53. Antibióticos. El uso profiláctico de antibióticos no se ha demostrado efectivo para disminuir la frecuencia de las exacerbaciones en la EPOC No está recomendado, más allá del tx de las exacerbaciones infecciosas de la EPOC y de otras infecciones bacterianas
- 54. Mucolíticos , mucocinéticos, mucorreguladores ambroxol, erdosteína, carbocisteína, glicerol yodado Aunque algunos pacientes con esputo viscoso pueden beneficiarse del tratamiento con mucolíticos, los beneficios globales parecen ser muy escasos.
- 55. Sustancias antioxidantes. En particular N-acetilcisteína, han demostrado reducir el número de exacerbaciones Un estudio no demostró un efecto positivo de la Nacetilcisteína sobre las exacerbaciones, salvo en aquellos individuos que no estaban en tratamiento con corticosteroides inhalados.
- 56. Inmunorreguladores, inmunoestimulantes, inmunomoduladores Un estudio demostró la reducción de la gravedad y frecuencia de las exacerbaciones. Antes de recomendar su uso regular se necesitan más estudios que evalúen los efectos a largo plazo de esta terapéutica
- 57. Antitusivos. Aunque la tos es frecuentemente un síntoma molesto de la EPOC, tiene un papel protector significativo. Por consiguiente, no esta recomendado en pacientes con EPOC estable
- 58. Narcóticos (morfina). Los opiáceos por vía oral y parenteral son efectivos en el tratamiento de la disnea de los pacientes con EPOC avanzada. Estudios clínicos sugieren que el uso de morfina para controlar la disnea puede tener efectos adversos graves y que sus beneficios se limitan a unos pocos individuos sensibles
- 59. Tratamientos no farmacologicos Rehabilitación Pulmonar: Los principales objetivos son: reducir los síntomas, mejorar la calidad de vida aumentar la participación física y emocional en las actividades cotidianas.
- 60. Para lograr estas metas, cubre un espectro de problemas extrapulmonares como: falta de entrenamiento al ejercicio el relativo aislamiento social alteración del estado de ánimo (depresión) pérdida de masa muscular reducción de peso corporal. Afectan en especial a individuos en: Estadio II :EPOC moderado, Estadio III: EPOC grave y Estadio IV: EPOC muy grave
- 61. Oxigenoterapia: La administración a largo plazo de oxígeno (>15 horas por día) en pacientes con insfrespiratoria crónica ha demostrado que aumenta la supervivencia. También impacto beneficioso sobre: las condiciones hemodinámicas y hematológicas, la capacidad del ejercicio, la mecánica pulmonar la capacidad intelectual.
- 62. La oxigenoterapia a largo plazo se indica generalmente en pacientes con EPOC en estadio IV: EPOC muy grave, que presentan: PaO2 igual o inferior a 55 mmHg (7,3 kPa) o SaO2 inferior a 88%, con o sin hipercapnia; PaO2 entre 55 mm Hg (7,3 kPa) y 60 mm Hg (8,0kPa) o SaO2 de 88%, si existen evidencias de hipertensión pulmonar, edema periférico sugestivo de insuficienciacardiaca congestiva o policitemia(hematócrito > 55%)
- 63. Tratamientos quirúrgicos Bullectomía. En pacientes cuidadosamente seleccionados Eficaz para reducir la disnea y mejorar la función pulmonar. Antes de decidir son esenciales: TC torácica Medición de los gases en sangre arterial Pruebas funcionales respiratorias.
- 64. Cirugía de reducción de volumen pulmonar (CRVP). Un estudio mostró que a los 4,3 años, los pacientes con enfisema de los lóbulos superiores y baja capacidad de ejercicio, operados de CRVP tenían mayor supervivencia que pacientes similares, que habían recibido tratamiento médico 54% vs. 39.7 % Los pacientes operados tenían: mejoría en la carga máxima tolerada al esfuerzo y en la calidad de vida. Es un procedimiento paliativo costoso que puede ser indicado sólo en un grupo cuidadosamente seleccionado de pacientes.
- 65. Trasplante pulmonar. En pacientes adecuadamente seleccionados con EPOC muy avanzada, el trasplante pulmonar ha demostrado mejorar la calidad de vida y la capacidad funcional de los pacientes Los criterios que deberían cumplirse para derivar a un paciente para trasplante pulmonar incluyen: FEV1 < 35% del valor de referencia, PaO2 < 55-60 mm Hg (7,3-8,0kPa), PaCO2 > 50 mm Hg (6,7 kPa), e hipertensión pulmonar secundaria.
- 66. Tratamiento en exacerbaciones Evento en el curso natural de la enfermedad, caracterizado por un cambio más allá de la variabilidad diaria en: la disnea tos y/o expectoración del paciente de instauración aguda que puede requerir un cambio en la medicación habitual
- 67. Las causas más comunes de una exacerbación son: las infecciones del árbol traqueobronquial la contaminación ambiental, aunque en aproximadamente una de cada tres exacerbaciones graves no puede llegar a identificarse la causa
- 68. Los broncodilatadoresinhalados (particularmente los agonistas beta-2 y/o los anticolinérgicos) y glucocorticosteroidessistémicos por vía oral, son eficaces para el tratamiento de las exacerbaciones
- 69. Los pacientes que presentan exacerbaciones con signos clínicos de infección de las vías aéreas (p. ej., aumento del volumen o cambios en la coloración del esputo y/o fiebre) pueden beneficiarse del tratamiento antibiótico
- 70. En las exacerbaciones, la ventilación no invasiva con presión positiva (VNI) mejora la acidosis respiratoria, disminuye la necesidad de ventilación invasiva y la intubación, reduce la PaCO2, la gravedad de la disnea, acorta el tiempo de hospitalización y disminuye la mortalidad
- 71. En el seguimiento debe considerarse, la administración de medicación y la educación del paciente para prevenir futuras exacerbaciones, ya que afectan a la calidad de vida y el pronóstico de los pacientes con EPOC.
- 72. Indicaciones de evaluación o ingreso hospitalario por exacerbaciones de EPOC Marcado incremento en la intensidad de los síntomas,como desarrollo súbito de disnea en reposo Antecedentes de EPOC grave Aparición de signos físicos cianosis, edemas periféricos) Falta de respuesta al tratamiento médico inicial Comorbilidades significativas Exacerbaciones frecuentes Aparición de arritmias Dudas diagnósticas Edad avanzada Soporte domiciliario insuficiente
- 73. Indicaciones de ingreso en la UCI de pacientes con exacerbaciones Disnea grave que responde inadecuadamente al tratamiento inicial en el servicio de urgencias Confusión, letargia, coma Hipoxemia persistente o que empeora (PaO2 < 40 mm Hg, 5,3 kPa,), y/o Hipercapnia grave o que empeora (PaCO2 > 60 mm Hg, 8,0 kPa), y/o acidosis grave o que empeora (pH < 7,25 ), a pesar de oxígeno suplementario y ventilación mecánica no invasiva Necesidad de ventilación mecánica invasiva Inestabilidad hemodinámica- necesidad de uso de vasopresores
- 74. Tratamiento hospitalario o en servicios de urgencias de las exacerbaciones graves sin riesgo de muerte Evaluar la gravedad de los síntomas, la gasometría arterial la radiografía del tórax Administrar oxígeno en forma controlada y repetir la medición de la gasometría arterial pasados 30 min
- 75. Broncodilatadores: Incrementar la dosis o la frecuencia Combinar agonistas beta-2 y anticolinérgicos Utilizar cámaras espaciadoras o nebulizadores propulsados por aire Si es necesario, considerar la asociación de metilxantinaspor vía intravenosa
- 76. Agregar - Glucocorticoesteroides por vía oral o intravenosa Considerar los antibióticos - Cuando existen signos de infección bacteriana, por vía oral u ocasionalmente intravenosa Considerar la ventilación mecánica no invasiva
- 77. En todo momento: Monitorizar el balance de fluidos y la nutrición Considerar la heparina subcutánea Identificar y tratar las condiciones asociadas (p. ej. insuficiencia cardiaca, arritmias) Monitorización estricta de la situación del paciente
- 78. Indicaciones y contraindicaciones relativas de la ventilación mecánica no invasiva Criterios de selección Disnea de moderada o grave intensidad con utilización de músculos accesorios y movimiento paradójico abdominal Acidosis moderada-grave (pH ≤ 7,35) y/o Hipercapnia (PaCO2 > 45 mm Hg, 6,0 kPa)251 Frecuencia respiratoria > 25 respiraciones/min
- 79. Criterios de exclusión Paro respiratorio Inestabilidad cardiovascular (hipotensión, arritmias, IAM) Alteración del estado de conciencia, paciente no colaborador Alto riesgo de aspiración Secreciones viscosas o copiosas Cirugía facial o gastrointestinal reciente Traumatismo craneofacial Anormalidades nasofaríngeas fijas Quemaduras Obesidad extrema
- 80. Criterios para el alta de pacientes con exacerbaciones de EPOC No requerir usualmente un tratamiento con agonistas beta-2 superior a c/4hrs El paciente, previamente ambulatorio, es capaz de caminar en su habitación El paciente es capaz de comer y de dormir sin despertarse frecuentemente por disnea El paciente ha estado clínicamente estable durante 12-24 h Los gases arteriales han estado estables durante 12-24 hrs
- 81. El paciente (o el encargado de cuidarlo) comprende perfectamente el uso correcto de los medicamentos Se han hecho arreglos de seguimiento y de cuidados en el domicilio (p. ej. visitas de enfermeros, aprovisionamiento de oxígeno y alimentos) El paciente, sus familiares y el médico confían en que el paciente puede ser tratado con éxito.
- 82. Bibliografia Resumen 2008: Estrategia Global para Diagnostico, Tratamiento y Prevencion de la Enfermedad Pulmonar ObstructicaCronica