adenopatia 2014
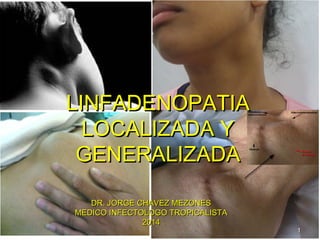
- 1. LLIINNFFAADDEENNOOPPAATTIIAA LLOOCCAALLIIZZAADDAA YY GGEENNEERRAALLIIZZAADDAA DDRR.. JJOORRGGEE CCHHAAVVEEZZ MMEEZZOONNEESS MMEEDDIICCOO IINNFFEECCTTOOLLOOGGOO TTRROOPPIICCAALLIISSTTAA 22001144 11
- 2. 22
- 3. 33
- 4. ADENOPATÍA, LINFADENOPATÍA O LINFADENOMEGALIA Aumento del tamaño, de la consistencia o del número de los ganglios linfáticos. En general: El tamaño normal es < 1 cm, a excepción de los inguinales que suelen medir entre 0.5 - 2 cm. 44
- 5. 55
- 6. Consideraciones preliminares en evaluación de adenopatía • Edad del paciente • Localizada vs. generalizada • Características clínicas del nódulo • Duración de la tumoración • Signos y síntomas asociados 6
- 7. Evaluación de linfoadenopatía Historia • Existe antecedentes de enf sistémica? • Ha habido contacto con VIH, sífilis? • Rasguño de animal? • Existe fiebre, sudoración, anemia? • Síntoma o alteración nasofaríngea (epistaxis o carraspera)? • Alguna droga? 7
- 8. 8
- 9. CLASIFICACION LOCALIZADA: Solo afecta un área ganglionar (75%) GENERALIZADA: Afecta ≥ 2 áreas ganglionares NO contiguas (25%) - SUPERFICIALES cervicales, supraclaviculares, axilares, epitrocleares, inguinales y poplíteos - PROFUNDOS mediastínicos, mesentéricos, retroperitoneales. 9
- 10. ADENOPATÍAS PERIFÉRICAS Ganglios linfáticos: Exploración Localización. Temperatura. Sensibilidad. Si hay necrosis. Tamaño. Simetría. Movilidad. Consistencia. Si se adhiere a los planos profundos 1100
- 11. SIGNOS DE ALARMA SSuupprraaccllaavviiccuullaarr ((GGaanngglliioo ddee VViirrcchhooww)) AAddeennooppaattííaa ((llooccaalliizzaaddaa)) ppééttrreeaa,, ffiijjaa,, iinnddoolloorraa SSíínnddrroommee CCoonnssttiittuucciioonnaall aassoocciiaaddoo.. AAddeennooppaattííaa >> 44 ccmm SSuuddoorraacciióónn nnooccttuurrnnaa EEddaadd >> 4400 aaññooss LLaass aaddeennooppaattííaass:: eeppiittrroocclleeaarreess yy ppooppllíítteeaass,, ((eenn aauusseenncciiaa ddee iinnffeecccciióónn llooccaall)).. ssuupprraaccllaavviiccuullaarreess,, mmeeddiiaassttíínniiccaass yy aabbddoommiinnaalleess ssiieemmpprree:: DEBEN CONSIDERARSE PATOLOGICAS. 1111
- 12. ADENOPATÍAS BANALES Sólo requieren VIGILAR EVOLUCIÓN si cumplen todos los siguientes criterios: Tamaño < a 1.5 cm Ausencia de otros síntomas y signos de enfermedad subyacente No crecimiento progresivo No fistulización 1122
- 13. ADENOPATÍA S:: Ex. Física – Aproximación diagnóstica Dolor + Móvil + Blandas + Asimétricas ADENITIS REACTIVA (INFLAMATORIA) Calor + Eritema de la piel + dolor ADENITIS INFECCIOSA Periadenitis, necrosarse y fistulizarse (Ej. Tuberculosis, Actinomicosis, Aspergilosis) PASADAS /RECIENTES (calor + No edema + No eritema de la piel INFECCIONES CRÓNICAS Grandes + Simétricas + Firmes + Poco sensibles + Elásticas LEUCEMIAS CRÓNICAS Y LINFOMAS Pétreas + No dolorosas + No movibles CARCINOMA METASTÁSICO Signos de Alarma 1133
- 14. BBeenniiggnniiddaadd MMaalliiggnniiddaadd EEddaadd((**)) EEvvoolluucciióónn CCrreecciimmiieennttoo NNuummeerroo TTaammaaññoo CCoonnssiisstteenncciiaa DDoolloorr aa llaa ppaallppaacciióónn AAddhheerreenncciiaa SSiiggnnooss ddee IInnffllaammaacciióónn JJoovveenn <<1155 dd RRááppiiddoo MMúúllttiipplleess PPeeqquueeññaa BBllaannddaa DDoolloorroossaa MMóóvviill SSii >>4400aa >>11mm LLeennttoo ÚÚnniiccaa >>22ccmm DDuurraa IInnddoolloorraa AAddhheerriiddaa NNoo 1144
- 15. AANNAATTOOMMÍÍAA SISTEMA LINFÁTICO SUPERFICIAL 1. Ganglios suboccipitales: Entre protuberancia occipital externa y apófisis mastoides. Drenaje linfático de la cabeza. Síntomas: Cefalea. 2. Ganglios postauriculares: A nivel de inserción del esternocleidomastoideo en apófisis mastoides por detrás de la oreja. Drenan el conducto auditivo externo, dorso de oreja y cuero cabelludo temporal. Síntomas: Hipersensibilidad mastoidea. 1155
- 16. 3. Ganglios preauriculares: Ubicados frente al trago de la oreja. Drenan párpados, conjuntivas, piel temporal, CAE y superficie anterior de la oreja. 4. Ganglios cervicales: a) G. submentonianos: Bajo el mentón en línea media. Drenan labios inferiores, suelo boca, lengua y piel mejilla. b) G. submandibulares: Debajo de la mandíbula cerca del arco de la misma. c) G. yugulares superiores: En el borde anterior del esternocleidomastoideo, desde el ángulo maxilar hasta clavícula. Drenan lengua salvo la punta, amígdalas, oreja y parótida. d) G. yugulares medios: Entre el bulbo carotideo inferior y músculos hioideos. 1166
- 17. e) G. yugulares inferiores: Entre músculo omohioideo inferior y clavícula. Drenan cuero cabelludo y cuello, ganglios cervicales superiores, axilares, piel brazos y de la superficie del tórax. f) G. posterocervicales medios e inferiores: Entre el borde posterior del esternocleidomastoideo y el trapecio. Drenan cabeza, brazo, pared torácica y mama. 5. Ganglios axilares: Centrales, laterales y subescapulares. Drenan extremidades superiores, pared torácica y mamas. 1177
- 18. 6. Ganglios epitrocleares: A 3 cm del epicóndilo humeral, entre m. bíceps y tríceps. Drenan superficie cubital del antebrazo. 7. Ganglios inguinales: 1. Ganglios del grupo oblicuo, situados a lo largo del ligamento de Poupart. Drenan linfa de genitales externos y zona superficial de miembros inferiores. 2. Ganglios del grupo longitudinal, a lo largo de los vasos sanguíneos. Drenan la parte baja de la pared abdominal anterior, pene, escroto, vulva, vagina, perineo, región glútea y parte baja conducto anal. 8. Ganglios poplíteos: Parte posterior pierna y de la rodilla, rodean arterias y venas y intervienen en la recogida de linfa de las piernas y pies. 1188
- 19. ETIOLOGÍA 1. Enfermedades infecciosas • Virus: Síndromes mononucleósicos ( VEB, CMV ), hepatitis, herpes simplex, herpes-6, V-Z, rubeola, gripe, sarampión, adenovirus, VIH, queratoconjuntivitis epidémica, vacuna. • Bacterias: Estreptococo, estafilococo, brucelosis, Enf. arañazo de gato, tularemia, salmonela, peste, chancro, melioidosis, muermo, tuberculosis, m. atípicas, sífilis primaria y secundaria, difteria, lepra. • Chlamydia sp: Linfogranuloma venéreo, tracoma. • Parásitos: Toxoplasmosis, tripanosomiasis, leishmaniasis, filariasis. 1199
- 20. 2. Enfermedades inmunológicas Artritis reumatoide, AR juvenil, Enfermedad mixta del tejido conectivo, LES, Dermatomiositis, S. Sjogren, Enfermedad del suero, Cirrosis biliar primaria, Sarcoidosis, Amiloidosis, Enfermedad injerto contra huésped (relacionada con implantes de silicona). Linfadenopatía angioinmunoblástica (Hipersensibilidad a fármacos): difenilhidantoína, alopurinol, hidralacina, primidona, sales de oro, carbamazepina, etc. ). 3. Enfermedades malignas Hematológicas: Linfomas Hodgkin, linfomas no Hodgkin, LLA, LLC, LMC, Leucemia de células peludas, Histiocitosis maligna. No hematológicas: Metástasis. 4. Enfermedades endocrinas: Hipertiroidismo. 2200
- 21. 5. Enfermedades de depósito Gaucher, Nieckman-Pick, Fabry, Tangier. 6. Otras enfermedades diversas y de causa desconocida Enfermedad de Castleman o Hiperplasia linfoide folicular gigante. Histiocitosis benignas: Enfermedad de Rosai-Dorfman, histiocitosis de células de Langerhans. Enfermedad de Kawasaki, Sarcoidosis, Amiloidosis. Granulomatosis linfomatoide. Pseudotumor inflamatorio. Fiebre mediterránea familiar. Hipertrigliceridemia grave. 2211
- 22. Linfo Adenopatía Compromiso Etiología Occipital inf. Cuero cabelludo Auricular ant. Inf. Párpados, conj. Auricular post. Rubéola Cervical post. Toxoplasmosis Submentoniano Inf. Dental, TBC Cervical ant. Inf. Cav. bucal, far. Cervical sup. TBC Supraclavicular Met. Ca en tórax o intraabd. 22
- 23. GANGLIO DE VIRCHOW Orientación diagnóstica según localización HIDROADENITIS No confundir con 2233
- 24. AADDEENNOOPPAATTÍÍAASS PPRROOFFUUNNDDAASS Clínicamente se distinguen por la compresión que producen sobre las estructuras vecinas. Mediastínicas: Pueden producir un síndrome de la cava superior. Abdominales (Intra y retroperitoneales): las del hilio hepático, un síndrome íctero-ascítico . Abdominales (Intra y retroperitoneales): Las del hilio hepático, pueden producir síndrome íctero-ascítico . Lumboaórticas: Pueden producir un síndrome de cava inferior, con edema en ambos miembros inferiores. 2244
- 25. 2255
- 26. 2266
- 27. ADENOPATÍ A HC + ALGORITM O LOCALIZADA GENERALIZAD Ex.Física Signos de Infección Local o Regional SI NO Signos de Alarma SI A DERIVAR ESPECIALIDA D NO Persistencia (*) SI CURACIÓN NO URGENT E Tto. Según etiología. P. Complementarias (1) P. Complementarias (2) SI Dx. Etiológico NO P. Complementarias (3) (*) Inicialmente valorar 2 – 4 semanas 2277
- 28. ALGORITMO 2288
- 29. ALGORITM O 2299
- 30. PRUEBAS COMPLEMENTARIAS Iniciales (1) Hemograma completo, VSG, T. Coombs TGP, TGO, GGT, Bilirrubina, Fosfatasa Alcalina, LDH, Creatinina. PAAF / Biopsia (Alta sospecha de malignidad) Intermedias (2) Serología E-B, CMV, Toxoplasma; VHB, VHC, VIH, LUES, Rubeola, Brucella. TSH Cultivos, Baciloscopia y Mantoux. Rx Tórax, Ecografía Regional (según el requerimiento) Posteriores (3) * FR; Inmunoglobulinas, ANA, Ac Anti DNA… TAC Toraco/Abdominal GMG con 67Ga y GMG de tiroides PAAF / Biopsia Si con las pruebas anteriores no se llega a un diagnóstico etiológico se debe plantear la realización de PAAF y/o Biopsia ganglionar (*) Se pedirán de forma gradual en función de resultados. 3300
- 31. 3311
- 34. Caso: TB Peritoneal 3344
- 35. MODULO DE CAPACITACION “MANEJO INTEGRAL DE LAS ENFERMEDADES OPORTUNISTAS EN PVVS CON Y SIN TARGA” PROBLEMA: LINFADENOPATIA
- 36. EPIDEMIOLOGÍA Se presenta en el 21% de los casos desde la infección por VIH hasta el desarrollo de SIDA. En pacientes con SIDA se reporta hasta en un 70%. Localizaciones frecuentes: cervical, axilar, y a nivel abdominal. En nuestro medio, la causa más frecuente de adenopatía cervical o axilar asimétrica es la adenitis tuberculosa. A veces linfoma.
- 37. Linfadenopatia = SIGNO DE ALARMA Toda PVVS con LINFADENOPATIA de las siguientes características: • De aparición reciente, • Asimétrica, • Sintomática, • Crecimiento progresivo y rápido, • Asociada a desnutrición o consunción. Considerar signo de alarma EVALUACIÓN EXAHUSTIVA LO MAS PRONTO POSIBLE
- 38. ETIOLOGÍA Infecciones: Sindrome retroviral agudo LPG Bacteriana: TTuubbeerrccuulloossiiss, sífilis Hongos: Histoplasma Viral: CMV
- 39. ETIOLOGÍA Neoplasias: LLiinnffoommaass Sarcoma de Kaposi linfoadenopático Otros: Piodermitis, dermatitis seborreica
- 40. DIAGNOSTICO 1. ANAMNESIS 2. EXPLORACIÓN FÍSICA Características físicas de los ganglios linfáticos Localización de las adenopatías 3. PRUEBAS COMPLEMENTARIAS 4. PAAF GANGLIONAR 5. BIOPSIA DE GANGLIO
- 41. TBC GANCLIONAR En nuestro medio la causa más frecuente de adenopatía asimétrica inflamatoria es Mycobacteriun tuberculoso, independientemente del nivel de CD4. La TB se caracteriza por: fiebre, astenia, malestar general, hiporexia, sudoración, pérdida de peso, Adenopatía localizada: dolorosa, eritematosa, caliente, que pude fistulizar a piel
- 42. LINFOMA El linfoma generalmente es de consistencia dura y poco móvil fijado a planos profundos y se presenta en inmunosupresión moderada a severa (CD4 menor a 100) El linfoma puede presentarse en algunas ocasiones con características similares a la adenopatía tuberculosa
- 43. ENFERMEDADES ENDEMICAS Deben considerarse otras infecciones prevalentes dependiendo de la zona geográfica de origen del paciente y de los antecedentes de viajes como: histoplasmosis, paracoccidioidomicosis.
- 44. DIAGNOSTICO: Rol del laboratorio. PVVS con: * linfadenopatía reciente, sintomática, crecimiento rápido, asimétrica y Biopsia * asociados a síntomas constitucionales. -Técnica: 1º Biopsia por punción aspiración con aguja fina (PAAF). si no es posible el diagnostico, 2º Biopsia por escisión. - Enviar muestra para: * directos y cultivos de BAAR, hongos y bacterias (en frasco estéril) * estudio anatomopatológico (en formol)
- 45. Fluxograma de Manejo de linfadenopatía En PVVS
- 46. TRATAMIENTO El Tratamiento es etiológico
- 47. HHaacceerr uunnaa bbuueennaa HHiissttoorriiaa ccllíínniiccaa.. HHaacceerr uunn bbuueenn EExxaammeenn ffííssiiccoo.. 4477
