EndocrinometabóLicos
- 1. CUIDADOS DE ENFERMERIA EN LA ADMINISTRACION DE FARMACOS A LAS PERSONAS CON ALTERACIONES ENDOCRINO METABOLICAS Mg. Mercedes López Díaz
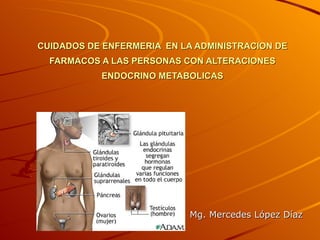
- 2. El sistema endocrino tiene efectos de largo alcance en el cuerpo humano debido a su relación con el sistema nervioso y el inmunitario. La medula suprarrenal secreta sustancias como la adrenalina y noradrenalina que actúan como neurotransmisores. El sistema inmunitario interactúa con el sistema endocrino, reacciona frente a agentes extraños por medio de químicos (Interleucina, interferón) y son regulados por hormonas secretadas por la corteza suprarrenal.
- 3. TRANSTORNOS DE LA GLANDULA TIROIDES La glándula tiroides afecta el índice metabólico de los tejidos: b) Acelera las reacciones químicas. c) Acelera el volumen de oxigeno consumido. d) La cantidad de calor producido. Produce dos hormonas: f) Levotiroxina (T4) contiene 4 átomos de yodo, conserva el metabolismo del cuerpo. g) Triyodotironina (T3), contiene tres átomos de yodo, es 5 veces más potente que la tiroxina.
- 4. HIPOTIROIDISMO Hipotiroidismo primario: incapacidad de la glándula tiroides para secretar suficiente hormona. Hipotiroidismo secundario: insuficiencia de la glándula hipófisis para secretar TSH en cantidad adecuada ( hormona estimulante de la tiroides). Hipotiroidismo terciario: falta de producción de hormona que libera Tirotropina por el Hipotálamo.
- 5. OBJETIVO DEL TRATAMIENTO Restablecer un estado metabólico normal (eutiroidismo) con la mayor rapidez y seguridad, y el menor costo posible. Tratamiento y cuidados de enfermería: • Administrar hormona tiroidea : levotiroxina. • Vigilancia de los efectos del tratamiento: a.- controlar diurésis. b.- disminución de edema. c.- aumento de reflejos y el tono muscular. d.- aceleración de la frecuencia del pulso. e.- aumento ligero de la tiroxina sérica total.
- 6. HIPERTIROIDISMO Es la actividad excesiva de glándula tiroides. TIPOS: Enfermedad de Graves (más frecuente), hiperfunción difusa de la glándula tiroides acompañado de oftalmo- patía , en mujeres jóvenes remite espontáneamente. Bocio nodular tóxico: (aislado o múltiple) es común en Mujeres de edad avanzada con bocio preexistente, continúa hiperactivo si no se extirpa o se da tratamiento supresor.
- 7. CUIDADOS DE ENFERMERIA EN EL TRATAMIENTO INMEDIATO Administrar sedantes o tranquilizantes para combatir el nerviosismo, hiperactividad y la irritabilidad. Proporcionar suplementos vitamínicos para cubrir las demandas de apetito. Administrar digital (cedilanid) si hay insuficiencia cardiaca o fibrilación auricular. Dar propanolol para la taquicardia sinusal y otras arritmias supraventriculares. Tomar electrocardiograma.
- 8. FARMACOS QUE CONTROLAN LAS MANIFESTACIONES PERIFERICAS DEL HIPERTIROIDISMO Propanolol: 1.- Actúa como bloqueador beta adrenérgico. 2.- Suprime la taquicardia, el temblor, la exudación excesiva y el nerviosismo. 3.- Controla los síntomas de hipertiroidismo en tanto actúan los fármacos antitiroideos o el yodo radioactivo.
- 9. YODO RADIACTIVO 1.- Acción: a) Limita la secreción de hormona tiroidea dañando y destruyendo tejido tiroideo. b) Controla las dosis de tal forma que no haya hipotiroidismo. 2.- Ventajas y desventajas: a) La principal ventaja es que se puede lograr una remisión duradera. b) La desventaja es que puede causar hipotiroidismo permanente
- 10. SEGURIDAD RADIOLÓGICA, PRECAUCIONES Y CONSEJOS A LOS PACIENTES QUE RECIBEN DOSIS TERAPÉUTICAS DE I-131. ¿Porqué va a recibir un tratamiento con yodo radiactivo 131I? Ud. va ha recibir un tratamiento con yodo radiactivo porque en conjunto con su médico han decidido que es la mejor alternativa para su enfermedad. La mayoría de la radiación aportada por el yodo será absorbida por su glándula tiroides la que se ubica en la parte anterior del cuello. Esta radiación interfiere con el funcionamiento de su glándula provocando un efecto esperado y benéfico para su enfermedad
- 11. Cómo se administra el yodo radiactivo y que preparación se requiere? El yodo radiactivo se administra en forma líquida por vía oral en una cantidad variable según su tipo de enfermedad. Esta dosis será determinada por su médico tratante en conjunto con el médico que le administrará el tratamiento. Según la cantidad administrada y su condición es posible que deba permanecer hospitalizado por algunos días. Las mujeres deben estar seguras de no estar embarazadas en el momento de recibir tratamiento. Al recibir el tratamiento deberá abstenerse de ingerir alimentos en las dos horas previas y en algunos casos se le recomendará una dieta baja en yodo por algunos días. Converse previamente con su médico para aclarar todas las dudas y poder organizar tanto sus actividades como las de su familia
- 12. ¿Cuanto tiempo permanece el yodo en mi cuerpo? El yodo radiactivo permanece sólo temporalmente en su cuerpo por algunos días. La mayoría del yodo no retenido en su tiroides es eliminado en las primeras 48 horas principalmente por la orina. Una pequeña cantidad estará presente también en la saliva, el sudor y en las deposiciones. La cantidad de yodo radiactivo retenido en su tiroides también disminuye rápidamente. Esto significa que la posibilidad de radiación innecesaria para otras personas va disminuyendo con los días.
- 13. ¿Cómo se pueden exponer otras personas a la radiación de mi cuerpo Las radiaciones emitidas por el yodo radiactivo de su cuerpo son muy similares a los rayos X empleados para tomar una radiografía. Esto hace que las personas que permanecen a poca distancia suya y por tiempo prolongado puedan estar expuestas a recibir una cantidad de radiación innecesaria y evitable. Además de la radiación señalada existe la posibilidad que otras personas cercanas a Ud. puedan ingerir directamente pequeñas cantidades de yodo radiactivo eliminado de su cuerpo por la orina, saliva o sudor.
- 14. ¿Cómo puedo reducir el riesgo de exposición a radiaciones de otras personas? Los tres principios básicos para evitar la exposición innecesaria a las radiaciones son: DISTANCIA: Evite el contacto muy próximo a otras personas. La radiación disminuye en forma muy importante con la distancia. TIEMPO: La radiación a otras personas depende de cuanto tiempo permanezcan junto a Ud. Por lo tanto evite los contactos prolongados con otras personas. HIGIENE: La buena higiene minimiza las posibilidades de contaminación directa con yodo radiactivo. Como la mayoría del yodo deja su cuerpo por la orina es muy importante que Ud. se lave muy bien las manos después de ir al baño
- 15. HIPERPARATIROIDISMO Es la actividad excesiva de las paratiroides. Objetivos del tratamiento y cuidados de enfermería: C) Evitar la posibilidad de complicaciones inminentes: 1.- Hidratación adecuada: administrar agua, glucosa y electrólitos por vía bucal o intravenosa. 2.- No dar calcio ni alcalinos en la dieta para evitar la formación de cálculos y calcificación renal. Obtener determinaciones diarias del calcio sérico y el Nitrógeno de la urea sanguínea. 3.- Administrar diuréticos: furosemida. 4.- Administrar fosfatos en la forma prescrita para controlar la hipercalcemia.
- 16. HIPOPARATIROIDISMO Es un trastorno ocasionado por disminución o falta de secreción de las glándulas paratiroides. Tratamiento y cuidados de enfermería: 1.-Administrar gluconato de calcio por vía intravenosa: diluir una ampolla de gluconato de calcio en 90 cc. de cloruro de sodio al 9%0 y perfundir en el lapso de 1 hora hasta controlar la tetania. 2.- Añadir vitamina D, lo que aumenta la absorción de calcio.
- 17. ADMINISTRACIÓN DE INSULINA La Diabetes Mellitus es la más común de las enfermedades metabólicas en los seres humanos, caracterizada por la alteración en la producción y/o acción de la hormona insulina. Una de sus complicaciones es la cetoacidosis y a largo plazo puede afectar los ojos, riñones, nervios y vasos sanguíneos
- 18. OBJETIVOS 1. Identificar las características de los diferentes tipos de insulina 2. Identificar las actividades de enfermería relacionadas con el manejo de la persona diabética, principalmente la insulinoterapia 3. Establecer normas para la administración segura de la insulina.
- 19. DEFINICIÓN La insulina es una hormona sintetizada en las células ß de los islotes de Langerhans, que constituyen la porción endocrina del páncreas . Las células ß la segregan en pulsos cada 1 a 2 horas. Durante el ayuno, la tasa de secreción basal es constante, aproximadamente de una unidad/hora . Después de comer se produce un incremento de 5 a 10 veces para compensar la carga adicional de glucosa . Dado que la insulina tiene una vida media de alrededor de 5 minutos, el cuerpo puede mantener unas concentraciones normales de glucosa en sangre.
- 20. Al actuar sobre receptores celulares específicos, la insulina interviene principalmente en el metabolismo de la glucosa, pero también en el metabolismo de las proteínas y de las grasas La insulina aumenta el consumo de glucosa y favorece la síntesis de glucógeno, por lo cual cuando se produce un déficit de insulina se origina la diabetes y es necesario la administración de insulina exógena.
- 21. ORIGEN Las insulinas pueden ser de procedencia animal (porcina o bovina) y de procedencia humana (humana semisintética y humana recombinante) . Actualmente las más usadas son las de origen humano ya que además de ser absorbidas más rápidamente, causan menos reacciones alérgicas
- 22. TIPOS DE INSULINA 1) insulina de corta y rápida acción 2) insulina de acción intermedia 3) insulina de acción prolongada.
- 23. . Insulinas de acción rápida: pertenecen la insulina regular (también llamada normal o soluble) Habitualmente se inyectan por vía subcutánea, pero son las únicas que se pueden inyectar, cuando es necesario, por vía endovenosa, logrando un efecto prácticamente inmediato y también pueden aplicarse vía intramuscular
- 24. 2. Insulinas de acción intermedia: modificadas artificialmente con la finalidad de prolongar su absorción y, por lo tanto, su tiempo de acción. Son de aspecto lechoso y se administran únicamente por vía subcutánea, nunca por vía IV. Las dos preparaciones usadas con mayor frecuencia son la insulina isofano o NPH (Neutra-Protamina- Hagedorn) y la insulina lenta o insulina en suspensión de zinc. La NPH es una suspensión de insulina en un complejo de Zinc y protamina en un buffer fosfato.
- 25. 3. Insulinas de acción prolongada: Dentro de este grupo se encuentra la insulina ultralenta (suspensión insulina zinc extendida), la cual tiene un comienzo y pico de acción muy lento. Se emplean muy poco
- 26. FARMACOCINETICA Por vía oral, la insulina es una proteína que se destruye por las enzimas pepsina y quimotripsina. Por vía subcutánea se absorbe perfectamente, depende del tipo de insulina utilizada. La insulina cuando pasa al torrente sanguíneo circula en forma libre y en forma combinada con las globulinas beta y gamma del plasma. Luego pasa al hígado riñón y tejido adiposo. Alrededor del 10% se excreta por la orina. Por vía endovenosa su acción dura 2 horas. Por vía subcutánea su acción dura de 6 á 8 horas
- 27. TOXICIDAD , hipotensión, sudoración, La dosis excesiva de insulina origina glucemia muy baja produciendo shock hipovolémico que se caracteriza por sensación de hambre y vacío en el estómago, palidez, taquicardia debilidad, ansiedad, cefalea vértigo. - Tratamiento: administrar glucosa 20 grs. en agua o jugo de naranja cada 10ª 15 minutos. Por vía endovenosa se administra dextrosa al50% 50 ml. O dextrosa al33%.
- 28. TOXICIDAD Reacciones alérgicas, se debe a la presencia de los anticuerpos de Inmunoglobulina E y puede producir alergia con urticaria, edema angioneurótico, accesos asmáticos, shock anafiláctico. -Tratamiento: antihistamínicos, adrenalina,corticoides.
- 29. PREPARADOS: VIAS DE ADMINISTRACION Y DOSIS Insulina corriente: fco. ampolla de 10ml. (1ml. De 40 o de 80 uds.) Suspensión de insulina Zinc protamina: fco. Ampolla de 10ml.(1ml. De 40 a 80 uds.) Suspensión de insulina Isófano: N.P.H fco. De 10ml. (1ml.de 40 o de 80 uds.). Insulina porcina purificada (corriente, lenta) fco. Ampolla de 10ml. Vía de elección es la vía subcutánea. La vía intravenosa o de acción rápida se usa en caso de emergencia como en la cetoacidosis o coma diabético, sólo por esta vía se usa la insulina corriente o cristalina, las demás son insolubles. Se requiere de 1 unidad de insulina para metabolizar 1.5 gr de glucosa
- 30. INTERACCIONES MEDICAMENTOSAS La adrenalina provoca hiperglucemia y antagoniza la acción de la insulina, es necesario disminución de la dosis. El propanolol exagera la hipoglicemia producida por la insulina. Las hormonas tiroideas antagonizan la acción de la insulina, debe aumentarse la dosis. Los corticoides son hiperglucemiantes, aumentar la dosis de insulina en los diabéticos. Los anticonceptivos orales disminuyen la tolerancia a la glucosa. En pacientes diabéticos pueden requerir un aumento de la dosis de los fármacos hipoglucemiantes.
- 31. INDICACIONES En la diabetes Mellitus. Diabetes infantil. Diabetes tipo I o insulinodependiente Diabetes en el embarazo. En la diabetes del adulto con obesidad. La glicemia se realiza en ayunas y 2 horas después de la comida principal, todos los días ,luego 2 veces por semana, 1 vez por semana, 1 vez al mes.
- 32. REACCIONES HIPOGLICEMICAS DE LA INSULINA Hipoglicemia es una cantidad de glucosa en sangre anormalmente baja ( por lo general menor de 50 mgrs por decilitro.) Puede deberse a exceso de insulina, falta de alimento, actividad física excesiva, o todos ellos. Suele presentarse 1 á 3 horas después de la insulina cristalina, 4 á 8 horas después de la insulina NPH o de 18á 30 horas después de la insulina protamina o ultralenta.
- 33. PREVENCION DE REACCIONES HIPOGLUCEMICAS POR INSULINA La hipoglicemia puede evitarse conservando un programa regular de alimentación, insulina y ejercicio. Identificar y tratar los síntomas iniciales de hipoglicemia. Llevar consigo alguna forma de carbohidratos y tomarla al primer síntoma de hipoglicemia. Quizá necesite bocadillos entre comidas y al acostarse para conservar una glicemia normal . Antes de cualquier actividad física poco común debe tomar más alimentos. Realizar pruebas de orina con frecuencia.
- 34. Cuidados de Enfermería Educación al paciente para que se autoadministre la insulina, o instruir a un familiar, o persona allegada para que le administre la insulina si no esta en condiciones de hacerlo. Aplicar de preferencia en las extremidades superiores por que la absorción es más rápida, el trabajo muscular determina el grado de absorción. Enseñar al paciente a variar el lugar de inyección conforme a un programa regular para evitar las lipodistrofias. Promover la realización de ejercicios ,refuerza la utilización periférica de glucosa como fuente de energía en las celulas musculares.
- 35. ADMINISTRACIÓN DE INSULINA La administración de insulina es el tratamiento para los pacientes con DM tipo I, tipo II que no tienen un adecuado control con hipoglicemiantes orales y/o dieta, para los pacientes con diabetes post pancreatectomía y diabetes gestacional. Por lo general se inyecta por vía subcutánea (SC), ya que este tejido la absorbe de forma gradual. También puede administrarse por vía IV en condiciones agudas como la cetoacidosis diabética, hiperglicemia, síndrome hiperglucémico hiperosmolar no cetósico, estadios infecciosos graves y en el manejo perioperatorio de algunos pacientes diabéticos tipo II.
- 36. CUIDADOS DE ENFERMERÍA Almacenamiento 1. Las insulinas de acción rápida son transparentes y las únicas que se pueden administrar por vía endovenosa 2. Las insulinas de acción intermedia y prolongada son de aspecto lechoso y deben ser agitadas suavemente antes de extraerlas, a excepción de la insulina Glargina, la cual es una solución transparente que no necesita ser agitada
- 37. 3. Con las nuevas insulinas humanas ya no es imprescindible mantener el vial en el refrigerador que se está utilizando, a menos que el calor sea excesivo.(10,14) Pueden almacenarse a temperatura ambiente hasta por un mes 4. Los viales que no están en uso se deben mantener a una temperatura entre 4 y 8ºC, evitan 5. Anote la fecha de apertura del frasco sobre la etiqueta 6. Deseche el frasco si ha sido congelado o expuesto a altas temperaturas, si ha cambiado de color, si observa grumos o precipitados.
- 38. Preparación 1. Verifique la orden médica de la administración de insulina para seleccionar la insulina correcta y la dosis. 2. Conozca los diferentes tipos de insulina, conocer su inicio, concentración máxima y duración. 3. La insulina no debe mezclarse con otros fármacos.
- 39. 4. Debe disponerse de insulina a temperatura ambiente, ya que la inyección de insulina fría puede a veces resultar dolorosa. 5. Verifique la fecha de expiración del vial. 6. Utilice siempre jeringas de insulina. 7. La insulina de una marca no deberá mezclarse con la de otra
- 40. 8. Si se necesita administrar mezcla de insulinas, generalmente de una insulina rápida y otra de acción intermedia, se mezclan estas dos insulinas en la misma jeringa, cargando primero la de acción rápida. Una vez hecha la mezcla, inyéctela inmediatamente, pues de lo contrario la insulina pierde esta característica.
- 41. Administración • Como se debe hacer con todo medicamento, revisar los cinco correctos: medicamento correcto, paciente correcto dosis correcta, vía correcta y hora correcta. • La insulina suele administrarse antes de las comidas: 30 minutos antes si se trata de una insulina regular, 10 a 15 minutos si se trata de insulina Lispro y 45 a 60 minutos antes si se trata de las de acción intermedia y prolongada.
- 42. 3. La absorción de la insulina inyectada vía SC está determinada por factores tales como el sitio de inyección, ejercicio del área o miembro, flujo sanguíneo subcutáneo, profundidad de la inyección, temperatura ambiente, anticuerpos circulantes contra la insulina, volumen y tipo de insulina. 4. Seleccione el sitio de inyección adecuado, sabiendo que la absorción es más rápida en el abdomen, seguido por los brazos, los glúteos y el muslo.
- 43. 4. Seleccione el sitio de inyección adecuado, sabiendo que la absorción es más rápida en el abdomen, seguido por los brazos, los glúteos y el muslo. 5. Rote los sitios de inyección para prevenir el engrosamiento y hundimiento de la piel. Conviene alternar entre diversos puntos de una misma área por espacio de varios días y después pasar a otro sitio, en vez de alternar diariamente entre diferentes regiones anatómicas . Cada inyección debe estar separada de la que le antecede en unos 2,5 y se debe dejar descansar un área de 4 a 6 semanas antes de inyectar de nuevo en ese lugar.
- 45. 6. Eduque al paciente acerca del procedimiento de administración de insulina, informándolo del tipo de preparado que recibe, su acción, horario y factores que afectan su absorción. Actualizar las aptitudes de autocuidado con relación a zonas y técnica de inyección, autocontrol de glucemia, comida y ejercicio físico e identificación de síntomas de hipo o hiperglucemia
- 46. 7.Evite las inyecciones en áreas que van a tener más actividad muscular durante el día, ya que el ejercicio acelera la absorción de la insulina . 8. Si hay alguna duda en relación con la administración de la dosis de insulina, debe pedir asesoría al médico tratante
- 47. Después de la administración 1. Valore en el paciente signos de hipoglucemia. Inicialmente se presenta sudor, hambre, parestesias, taquicardia, debilidad, temblor y ansiedad. Luego aparece dificultad para concentrarse, confusión, obnubilación, mareo, visión borrosa, pérdida de la conciencia, convulsiones y coma 2. Observe los sitios de inyección en busca de reacciones alérgicas locales y alteraciones de la piel y grasa.
- 48. ADMINISTRACIÓN SUBCUTÁNEA 1. Realice lavado de manos con agua y jabón 2. Agite el vial, rodándolo entre las manos para suspender todas las partículas 3. Limpie el vial con alcohol antiséptico, deje secar y extraiga la cantidad de unidades de insulina que requiera .
- 49. 4. Limpie la zona seleccionada con alcohol o agua y jabón, realizando un movimiento circular del centro a la periferia. Si utiliza alcohol, asegúrese de que la piel esté seca antes de insertar la aguja para prevenir su irritación 5. Forme un pliegue de tejido subcutáneo pellizcando con los dedos pulgar e índice unos 2,5 cm. de la piel seleccionada 6. En un ángulo de 45º en un niño o en adultos muy delgados o muy musculosos, inserte la aguja con un movimiento rápido
- 50. 7. Extraiga la aguja de la piel con lentitud, a fin de prevenir la tracción dolorosa de la piel durante la extracción y sostenga una torunda con alcohol encima de la zona sin realizar masaje, ya que esto podría provocar una absorción más rápida 8. Deseche la jeringa en el guardián ubicado en cada habitación 9. Registre la insulina en la hoja de medicamentos inmediatamente después de su administración (tipo de insulina, dosis, vía, fecha, hora y firma)
- 51. ADMINISTRACIÓN DE INSULINA INTRAVENOSA se administra una dosis intravenosa de insulina en inyección rápida de 0,1 a 0,5 U/Kg., seguida de una perfusión de 0,1 U/ Kg./hora hasta cuando la concentración de glucosa en sangre regrese a los valores normales. La infusión es continua por lo que requiere el uso de bomba. Durante la infusión, es necesario controlar cada hora la concentración de glucosa en sangre, para que ésta no llegue a cifras demasiado bajas.
- 52. EFECTOS SECUNDARIOS DE LA INSULINA Hipoglucemia: es la complicación más frecuente y se define como una concentración de glucosa sérica inferior a 50 mg/dl. Puede presentarse cuando se inyecta una cantidad de insulina superior a la ordenada o cuando se administra la cantidad ordenada, pero se reduce la dieta, se hace más ejercicio o ambas.
- 53. SIGNOS Y SINTOMAS hipoglucemia se asocia con la respuesta del sistema nervioso autónomo, como palidez, taquicardia, temblores, ansiedad, palpitaciones, hambre súbita, sudoración fría y piel húmeda. Una respuesta moderada provoca una clínica autónoma y neuroglucopénica. Incluye cefalea, vértigo, confusión, irritabilidad, conducta extraña, somnolencia, dificultades del habla, fatiga, agitación irracional, visión borrosa, parestesias (en forma de entumecimiento y hormigueos peribucales) y debilidad extrema. Una respuesta grave incluye falta de respuesta, inconciencia y convulsiones
- 54. TRATAMIENTO Incluye la administración oral de carbohidratos y en los casos agudos 50 ml de dextrosa al 50% en bolo IV. Si no se dispone de vía intravenosa, administrar 1 mg de glucagón por vía SC o IM. Controlar el estado del paciente; valorar el nivel de conciencia y signos vitales y repetir la determinación de la glucemia en 15 minutos
- 55. Lipodistrofia: puede adoptar la forma de lipoatrofia o de lipohipertrofia. La lipoatrofia consiste en una disminución de la grasa en el lugar de la inyección de la insulina, formándose una depresión en la piel. La lipohipertrofia consiste en una acumulación local de grasa cuando se inyecta insulina siempre en el mismo sitio. Resistencia: se define como la necesidad de administrar más de 100 U/día de insulina. Muchas veces se debe a la existencia de anticuerpos contra la insulina, lo que era más frecuente con las insulinas de origen animal. Alergias: con el uso de insulinas humanas, la incidencia de reacciones alérgicas locales como prurito, eritema y de reacciones sistémicas ha disminuido.
- 56. DROGAS HIPOGLUCEMIANTES SINTETICAS SULFONILUREAS Y BIGUANIDAS. Las sulfonamidas modificadas : 1.-La carbutamida. 2.-La tolbutamida. 3.-La glibenclamida. 4.-La clorpropamida
- 57. MODO Y MECANISMO DE ACCION Actúan estimulando la secreción de insulina por las células B de los islotes de Langherhans. FARMACOCINETICA: se absorven por todas las vías por lo que actúan bien y rápidamente cuando se administra por vía oral. Una vez ingerido existe una concentración demostrable en el plasma sanguíneo a los 30 a 60 minutos, llega al máximo a las 3 á 5 horas y luego desciende en forma lenta.
- 58. TOXICIDAD Las sulfonilureas son capaces de producir anorexias, molestias epigástricas, náuseas, vómitos, diarreas, alteraciones hepáticas. Contraindicaciones: No debe emplearse en la diabetes infantil, juvenil o insulinodendiente o del tipo I, ni en la diabetes del embarazo o en la complicada con infecciones graves.
- 59. INTERACCIONES MEDICAMENTOSAS El alcohol aumenta la hipoglicemia. Las tiazidas aumentan la glucemia, antagonizan la acción hipoglucemiantes de las sulfonilureas Los anticoagulantes sintéticos orales aumentan el efecto hipoglucemiante. El cloramfenicol aumenta el efecto de los hipoglucemiantes. La rifampicina estimula el metabolismo de los hipoglucemiantes, disminuye la actividad hipoglucemiante.
- 60. PREPARADOS Clorpropamida: diabenese,tabletas de 250 mgrs. Glibenclamida: tabletas de 5 mgrs. INDICACIONES: Diabetes del adulto no insulinodependiente o del tipo II.
- 61. AGENTES HIPERGLUCEMIANTES La glucosa o dextrosa es un azúcar, un monosacárido que se obtiene por hidrólisis ácida del almidón de maíz. PREPARADOS: Dextrosa al 5%, al 10%, 33%, 50%
- 62. FARMACODINAMIA Suministra 4.1 k/caloría por gramo, disminuye el catabolismo proteico. La glucosa es la única fuente energética del sistema nervioso central y que la hipoglicemia lleva a graves trastornos cerebrales, que son corregidos por administración de glucosa.
- 63. FARMACODINAMIA Tracto gastrointestinal.- por vía oral, retarda la evacuación gástrica y puede originar irritación de la mucosa gástrica, náuseas y vómitos si es que se da glucosa concentrada de 25% o más. Sobre el hígado.- la glucosa protege al hígado y permite la regeneración hepática Sobre el riñón.- posee acción diurética ya que a nivel de los túbulos renales retiene agua por acción osmótica (diurésis osmótica)
- 64. FARMACOCINETICA Por vía bucal la glucosa se reabsorve en el intestino delgado. La velocidad máxima de absorción intestinal dela glucosa es de 120 gr. Por hora en un adulto. Una vez absorbida es almacenada como glucógeno en el hígado, músculo; oxidada en los tejidos por dióxido de carbono y agua, convertida en grasa y almacenada en los ácidos grasos.
- 65. NUTRICION PARENTERAL TOTAL Las personas gravemente enfermas pueden requerir NPT para satisfacer sus necesidades nutricionales debido a hipermetabolismo o a una función inadecuada del tracto gastrointestinal. La administracìón segura depende de una adecuada valoración de la persona, de la estabilidad en la velocidad de infusión y de un minucioso control para detectar potenciales complicaciones
- 66. OBJETIVOS Objetivos generales: • Mantener el estado nutricional óptimo. • Evitar el consumo proteínico y calórico en la respuesta metabólica a la lesión al minimizar los efectos del ayuno. • Prevenir las deficiencias de nutrimentos específicos y proporcionar apoyo nutricional durante la respuesta inflamatoria aguda. • Favorecer la respuesta inmunológica del organismo con el uso farmacológico de nutrientes específicos.
- 67. OBJETIVOS ESPECIFICOS Mantener un balance nitrogenado en niveles razonables. Conservar los niveles viscerales de proteínas. Asegurar un coeficiente respiratorio adecuado. Evitar las complicaciones de la hiperalimentación
- 68. INDICACIONES La persona con desnutrición debe ser sometido en etapa temprana al apoyo nutricional . La persona en estado crítico portador de sepsis, politraumatismo, o de estancia prolongada en UCI. La nutrición debe iniciarse cuando se alcance la estabilidad hemodinámica que ocurre a las 48 a 72 horas de la admisión
- 69. COMPONENTES PARA LA NPT Soluciones intravenosas de glucosa desde 5% a 70%. Soluciones de aminoácidos intravenosos , promueven la síntesis de proteínas para mantener un balance nitrogenado positivo. Electrólitos básicos (potasio, fósforo, magnesio), mantienen un adecuado gasto urinario y niveles normales séricos. Vitaminas y oligoelementos. Lípidos que proporcionan kilocalorías deben administrarse en un período máximo de 24 horas
- 70. CUIDADOS DE ENFERMERIA La línea del catéter para nutrición parenteral debe ser exclusiva, no debe utilizarse para el manejo de líquidos corporales, soluciones o monitorización. Uso de técnica aséptica y guantes estériles en el manejo del catéter. Limpieza de la piel alrededor del catéter con solución de clorhexidina al 2%. No aplicar pomadas antimicrobianas alrededor del catéter.
- 71. Uso de apósitos oclusivos de gasa o transparentes. Observar y comprobar en cada curación la presencia de edema, eritema o induración, secreción, fuga de líquido, dolor local, acodadura, catéter fuera de lugar, suturas flojas o ausentes. El cambio de extensiones debe ser diario o con cada bolsa de nutrición. Mantener y vigilar la permeabilidad del catéter para reducir la formación de fibrina o trombos.
- 72. Controlar en la persona la presencia de antecedentes de enfermedades crónicas, cardíacas, hepáticas, renales, o pulmonares. Evaluar las proteínas séricas que señalan déficit nutricional: albúmina <3,5 g/dl, proteínas totales <6,0 g/dl. Controlar la concentración de triglicéridos séricos y los antecedentes de hiperlipidemia. Valorar la función endocrina, los antecedentes de diabetes y la glucosa sérica de base
- 73. Evaluación de los resultados: 1.-Controlar el flujo urinario o la glucosa sérica y los requerimientos de insulina del paciente. 2.- Pesar a la persona si es posible diariamente. 3.- Evaluar la turgencia cutánea, ruidos respiratorios. 4.- Monitorear los ingresos y egresos. 5.- Control de electrólitos séricos, función hepática, estudios hematológicos. 6.- Controlar la presencia de déficit de cicatrización de heridas, intolerancia a la glucosa, caída del cabello ´7.- Monitorear la temperatura y los signos vitales cada 4 horas
- 74. NUTRICION ENTERAL El apoyo nutricional enteral está indicado en aquellos pacientes que no son capaces de satisfacer sus requerimientos nutricionales por vía oral También es el medio de ayuda del paso de NPT a una nutrición por vía oral . Para determinar la necesidad de nutrición enteral se requiere evaluar la función intestinal
- 75. CONTRAINDICACIONES Obstrucción intestinal. Distensión abdominal. Íleo intestinal. Diarrea intensa. Fístulas digestivas. Sangrado abundante de tubo digestivo. Pacientes con riesgo de aspiración.
- 76. EQUIPO Bolsa contenedora de la dieta: diseñada para reducir el riesgo de contaminación bacteriana. Bombas de infusión: permiten introducir la nutrición enteral en forma segura, sin importar la viscosidad de la dieta, y al volumen y goteo requeridos
- 77. Vías de acceso Accesos enterales: a través de las sondas de gastrostomia, se colocan quirúrgicamente por vía laparoscopica. Accesos pospilóricos: a través de sonda nasoenteral, sonda nasogastroyeyunal, yeyunostomia
- 78. TIPOS DE DIETA Dieta polimérica: contienen vitaminas, minerales, están libres de lactosa y las calorías no proteínicas son proporcionados en forma de carbohidratos los cuales pueden ser polisacáridos, maltodextrinas o polisacáridos. Dieta oligomerica: contiene aminoácidos cristalinos u oligopeptidos, se usa en insuficiente digestión o absorción o en etapa de recuperación del intestino delgado
- 79. CUIDADOS GENERALES DE LAS SONDAS DE NUTRICION ENTERAL Verificar la posición de la sonda de alimentación antes de administrar la nutrición. Elevación de la cabecera de la cama a 45 grados durante la administración continua de las dietas. Es recomendable la administración continua con el uso de bombas de infusión. Irrigar la sonda cada 4 horas, antes y después de la administración de medicamentos o nutrición con 50 mililitros de agua tibia. Cambiar las bolsas cada 24 horas.
- 80. CUIDADOS DE ENFERMERIA Verificar la orden de la nutrición. Lavarse las manos. Elevar la cabecera de la cama a 30 grados. Llenar la bolsa de alimentación con la formula correspondiente. Purgar la tubuladura del sistema de administración y montarlo correctamente en la bomba de infusión. Aspirar residuo gástrico antes de la alimentación y cada 4 horas
- 81. EVALUACION DE LA NUTRICION ENTERAL Administración actual de nutrientes. Exámenes de laboratorio. Peso diario. Intolerancia al tratamiento (distensión, diarrea) y vigilancia de residuo gástrico cada 4 horas. Signos y síntomas de exceso o defecto del nutrimento. Evolución clínica del paciente