Lecture rapide de l’ecg amis med.com
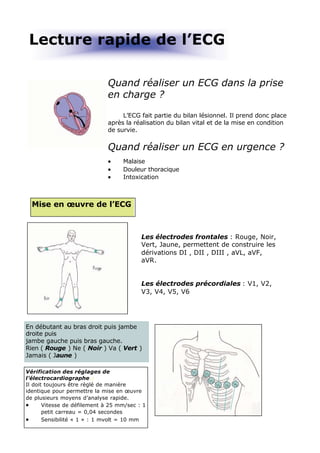
- 1. Lecture rapide de l’ECG Quand réaliser un ECG dans la prise en charge ? L’ECG fait partie du bilan lésionnel. Il prend donc place après la réalisation du bilan vital et de la mise en condition de survie. Quand réaliser un ECG en urgence ? • Malaise • Douleur thoracique • Intoxication Mise en œuvre de l’ECG Les électrodes frontales : Rouge, Noir, Vert, Jaune, permettent de construire les dérivations DI , DII , DIII , aVL, aVF, aVR. Les électrodes précordiales : V1, V2, V3, V4, V5, V6 En débutant au bras droit puis jambe droite puis jambe gauche puis bras gauche. Rien ( Rouge ) Ne ( Noir ) Va ( Vert ) Jamais ( Jaune ) Vérification des réglages de l’électrocardiographe.: Il doit toujours être réglé de manière identique pour permettre la mise en œuvre de plusieurs moyens d’analyse rapide. • Vitesse de défilement à 25 mm/sec : 1 petit carreau = 0,04 secondes • Sensibilité « 1 » : 1 mvolt = 10 mm
- 2. • Nécessité d’une analyse rigoureuse et Analyse de l’ECG reproductible. • Un tracé ECG ne s’analyse qu’en fonction de la clinique. • Obtenir en conclusion une conduite à tenir. Toujours vérifier la bonne Le schéma d’analyse de l’ECG est toujours iden- position des électrodes : tique. Si les ondes P et les QRS 1— La fréquence. sont globalement négatives 2— Le rythme. en D1 et D2, c’est probable- 3— Largeur des QRS. ment une inversion des 4— Recherche troubles de repolarisation. électrodes frontales. 5— Conduite à tenir. 1° La Fréquence. Au premier regard, le rythme est plutôt rapide : Tachycardie ( >100 bpm) Au premier regard, le rythme est plutôt lent : Bradycardie ( < 50 bpm) Il existe une astuce pour déterminer la fréquence des QRS: Repérer un QRS qui tombe sur un gros interligne. Si le QRS suivant tombait sur le gros interligne suivant, la fréquence serait à 300, sur le suivant 150, sur le suivant 100, etc.
- 3. 2° Le rythme. Tout trouble du rythme ne s’analyse qu’en fonction de la clinique. L’analyse du rythme repose sur trois ques- La question à poser est : Est- tions. Elles doivent être posées dans l’ordre ce bien toléré sur le plan et leurs réponses permettent d’obtenir une conduite à tenir face à un trouble du rythme. hémodynamique ? 1° Question : Existe-t-il des ondes ? « Il existe des ondes P » signifie que toutes les ondes P sont de morphologie identique sur une même dérivation. Si des ondes P sont repérées mais que leurs formes sont différentes les unes des autres, on considère que la réponse est non. L’analyse des ondes P doit se faire sur la dérivation ou les ondes P sont les plus claires. Si la réponse est claire sur une dérivation, la réponse est ob- tenue. Les ondes P sont plus faciles à analyser en DII, V1. Si la réponse est OUI, passer à la question suivante, sinon : Ce sont le plus souvent des Rythme Irrégulier C’est une TACFA ! rythmes rapides (tachycardie). Flutter auricu- laire Rythme Régulier Tachycardie de Bouveret QRS fin Toute ( < 0,12 sec ) tachycardie Tachysystolie mal tolérée auriculaire doit être ralentie ! TV jusqu’à preuve QRS large du contraire ( > 0,12 sec )
- 4. 2° Question : Toutes les ondes P sont-elles sui- vies d’un QRS ? Si la réponse est OUI, passer à la question suivante, sinon : S’il existe des ondes P, mais que certaines ondes P ne sont pas suivies d’un com- C’est un BAV de plexe QRS. haut degré ! Les blocs auriculo-ventriculaires sont Toute bradycardie mal des rythmes lents (bradycardies). tolérée doit être C’est la tolérance hémodynamique accélérée. qui est à prendre en compte. Dans ce cas, l’es- pace PR augmente pro- gressivement sur 2 à 3 BAV II Mobitz I cycles. Puis, il existe une onde P bloquée. Une onde P bloquée est une onde P qui n’est pas suivie d’un complexe QRS. Dans ce cas, des ondes P sont bloqués de ma- BAV II Mobitz II nière rythmique. Le rythme peut être de 1/2 ; 1/3… Dans le cas 1/2, une onde P est suivie d’un complexe QRS, l’onde P suivante est bloquée, etc . BAV III Dans ce cas, la porte entre oreillette et ventricule est complètement close. Les oreillettes possèdent leur rythme propre. Aucune onde P n’est suivie de QRS. Les ventricules non stimulés, s’échappent grâce à un pace-maker naturel ventriculaire. Ce pace-maker est plus lent que le nœud sinusal ( < 30 / min ). Les QRS sont larges car ils ne passent pas par les voies de conductions habituelles. Le tracé est en fait la superposition de 2 ECG, le premier auriculaire avec son rythme propre, le deuxième ventriculaire avec son rythme propre.
- 5. 3° Question : L’espace PR est-il normal ? Définition de l’espace PR : Se mesure du début de l’onde P à la première déflexion du complexe QRS que se soit une onde Q ou une onde R. L’espace PR normal est compris entre 0,12 et 0,20 se- condes Soit 2 à 5 petits carreaux. 3 à 5 petits carreaux ( 0,04 x 3 = 0,12 ) ( 0,04 x 5 = 0,20 ) PR < 0, 12 secondes PR entre 0,12 et PR > 0,20 secondes 0,20 secondes Wolf Parkinson Normal BAV I White 3° Largeur des QRS. Mesurée du début du complexe QRS ( A ) corres- pondant à la première déflexion positive ou néga- tive du complexe. A la fin du complexe ( B ) cor- respondant au retour à la ligne iso-électrique. La largeur normale d’un complexe QRS est infé- rieure à 0,12 secondes soit 3 petits carreaux. Si le complexe QRS est supérieur à 0,12 secondes, c’est un bloc de branche. Caractéristiques des blocs de branches : L’existence des troubles de • QRS > 0,12 secondes. repolarisation rend impossible • Présence de troubles de repolarisation l’analyse de signes ischémi- ques. BBD BBG Aspect onde « M » en V1,V2 Aspect onde « M » en V5,V6
- 6. 4° Troubles de repolarisation. Les signes ECG doivent toujours êtres confrontés Ces signes ECG traduisent une ischémie myocardi- à la clinique . que. La nouvelle classification des syndromes coronariens aigus détermine 3 classes : 1° Modification de l’onde T _ Angor stable _ SCA non ST+ _ SCA ST+ Les ondes T négatives en DIII, AVL, V1 Il existe un continuum jusqu’à la lésion trans- sont physiologiques. murale. Traduit une ischémie et perturbe la repolarisation. Plu- sieurs degrés d’ischémie existent : • Onde T positive mais symétrique. • Modification de l’amplitude de l’onde T • Négativation de l’onde T 2° Modification du ST Traduit une lésion (plus sévère que l’ischémie) encore réversible. • Sous décalage du segment ST. • Sous décalage du segment ST. > 0.2 mV dans les dérivations précordiales. > 0.1 mV dans les dérivations périphériques. Dans 2 dérivations contiguës. La mesure du décalage du segment ST se fait à partir du point « J ». Il est situé comme sur la figure ci- contre À 1 mm après la fin de l’onde S.
- 7. 3° Onde Q C’est le stade le plus grave de l’ischémie car il y a mort cellulaire. Il n’y a plus d’activité électrique dans la zone infarcie. Un trou électrique est observé à ce niveau. Au maximum, l’aspect prend celui d’un « QS » comme ci-contre. Pour être significative sa largeur doit excéder 0.04 s soit un petit carreau et sa profondeur doit être supérieure au 1/3 de l’onde R. SCA avec sus décalage persistant de ST (SCA ST+) Sus décalage dans au moins 2 dérivations. SCA sans sus décalage persistant de ST (SCA non S+) Sus décalage transitoire de ST Sous décalage du segment ST Anomalie isolée de l’onde T ECG Normal En l’absence de BBG Sur ECG complet 18 Dérivations. 4°Territoires
- 8. V1 Antéro septal V2 Antérieur IVA strict V3 Apical V4 V5 Antérieur Circonférentiel Latéral bas étendu Marginale Circonflexe V6 Latéral haut DI, AVl V7,V8,V Coronaire 9 droite DII, Inférieure DIII, AVf Traitement des troubles du rythmes
- 9. On remarque que la réponse négative à la question existe-t-il des ondes « P » en- traîne la présence quasi systématique de troubles du rythme tachycardes. A l’inverse, la réponse négative à la question toutes les ondes « p » sont elles suivies d’un « QRS » correspond à des rythmes bradycardes. Les tachycardies La TACFA Les oreillettes se dépolarisent de manière anarchique, il n’y a plus de contraction auricu- laire. La porte auriculo -ventriculaire s’ouvre de ma- nière irrégulière lorsqu’une stimulation le per- met. Le rythme est donc irrégulier. Digoxine®. La porte auriculo -ventriculaire franchie, la 1 ampoule = 0,5 mg IVD dépolarisation suit les voies de conductions nor- Cordarone®. males, les QRS sont donc fins 2 ampoules dans 100 ml à passer à 60 gouttes par minutes soit 100 ml en 30 min. (G5%) Flutter auriculaire Il existe une dépolarisation des oreillettes à 300 cycles par minutes. Le nœud AV ne peut pas suivre et transmet à 1/2 : QRS à 150 ou à 1/3 : QRS à 100. La porte auriculo -ventriculaire franchie, la dépolarisation suit les voies de conductions normales, les QRS sont donc fins Digoxine®. 1 ampoule = 0,5 mg IVD Cordarone®. 2 ampoules dans 100 ml à passer à 60 gouttes par minutes soit 100 ml en 30 min. (G5%) Tachycardie de Bouveret Le problème se situe au niveau du nœud AV. Il existe en son sein, une voie antérograde et une voie rétrograde. Après la stimulation ventriculaire, la dépolarisation remonte dans le nœud AV et restimule l’oreillette qui stimule le ventricule. D’où tachycardie. On ne voie pas d’ondes P car le plus souvent, elles sont dans les QRS.
- 10. Massage du sinus carotidien : • La tête en rotation controlatérale. • Recherche du pouls carotidien à hau- teur du cartilage thyroïde. • Massage ferme et circulaire. • Surveillance du scope. Massage du sinus carotidien d’un côté puis de l’autre. Si échec Striadine® 1 ampoule IVD sous contrôle du scope ( une seringue de 1 mg d’atropine doit être prête) Tachycardie ventriculaire La TV est le témoin d’un automatisme patholo- gique à l’étage ventriculaire. C’est la tolérance qui dirige la prise en charge. Elle peut être bien tolérée, mal tolérée avec persistance d’un pouls et enfin, elle peut être sans pouls. Une TV mal tolérée présente un risque d’ar- rêt cardio respiratoire imminent ! Cardioversion ? défibrillation, dans la pre- mière, la fonction doit être activée pour synchroniser le choc électrique au rythme du patient. Xylocaïne.® Cardioversion en débutant à 50 Injection de 1 mg / Kg. joules puis 100 joules après une ou petite Cordarone®. sédation si mauvaise tolérance. 2 ampoules dans 100 ml à passer à 60 Titration Valium® ou Hypnovel®. gouttes par minutes soit 100 ml en 30 min Les bradycardies Quelque soit l’étiologie 1/ Atropine 1 mg IVD utilisable en première intention de la bradycardie, une dans toute bradycardie mal toléré. Renouvelable une mauvaise fois. tolérance nécessite une accélération de la fré- 2/ Adrénaline en titration : 0,05 mg par 0,05 mg jus- quence qu’à obtenir une fréquence cardiaque et une tension cardiaque artérielle conforme à ses objectifs.
- 11. Syndrome de Wolf Parkinson-White Il existe un faisceau anormal (Kent) congénital entre oreillette et ventricule servant de voie de conduction supplé- mentaire provoquant une excitation prématurée des ventricules (préexcitation) Ce faisceau favorise les tachycardies par réentrée qui ressemble à la tachy- cardie de Bouveret. Torsade de pointe Débute le plus souvent sur un intervalle QT long, avec parfois un bigéminisme ven- triculaire. Puis prend l’aspect d’une succession d’au moins 5 à 10 complexes de type TV avec une rotation progressive autour de la ligne iso-électrique. Sulfate de Magnésium 10 % 1 gr sur 1 à 2 minutes renouvelable une fois. Si la perfusion est trop rapide, il existe une chute de la TA, en IVD, il provoque une asystolie. Si échec EES externe avec une fréquence élevée (100/min) pour réaliser une capture du rythme. Aucune indication de choc électrique.
- 12. Extrasystoles ventriculaires Présence inopinée de complexe QRS élar- gis Une pause compensatrice peut exister après une extra-systole. Il existe un dan- ger lorsqu’elles deviennent nombreuses et se succèdent et surtout lorsqu’elles sur- viennent très proche d’une onde T voire sur l’onde T. Troubles ioniques Les 3 électrolytes sanguins usuels dont une variation du taux entraine des trou- bles électrocardiographiques sont le calcium, le magnésium et le potassium. Nous étudierons ici le potassium. LE POTASSIUM Hypokaliémie: L'hypokaliémie donne des troubles ECG diffus apparaissant souvent avant les signes cliniques (crampes, paresthésies,…). Ces troubles s'installent dans l'or- dre suivant, selon le profondeur de l'hypokaliémie : • ondes T aplaties ; • ondes U agrandies, d'où un aspect de pseudo QT long (avec un espace QT normal) ; • dépression du segment ST ; • à l'extrême, divers troubles du rythme : torsade de pointe, extrasystoles ventriculaires, fibrillation ventriculaire, tachysystolie auriculaire, fibrilla- tion auriculaire, … Hyperkaliémie: L'hyperkaliémie entraîne des troubles ECG diffus, mal corrélés au taux de po- tassium, mais quasi-constants si la kaliémie dépasse 6 mmol / l. On observe dans l'ordre : • ondes T amples, pointues, symétriques, à base étroite ; • allongement du PR ; • élargissement du complexe QRS au-delà de 7 mmol / l, avec onde S large dite en " lame de sabre " • à l'extrême, aspect de R.I.V.L. (rythme idioventriculaire lent,avec un as- pect de TV ralentie) allant jusqu'à l'asystolie ou la fibrillation ventricu- laire.
- 13. LE CALCIUM Le taux de calcium normal varie (aux normes de laboratoire près) entre 2.2 mmol/l et 2.8 mmol/l, soit 4.4 mEq/l et 5.6 mEq/l respectivement. Les anomalies de ce taux plasmatique peuvent s'accompagner de modifications ECG. Hypocalcémie (<2.2 mmol/l): L'hypocalcémie a une conséquence sur le tracé ECG, fonction de son improtance : l'al- longement de l'espace QT, avec à l'extrême, risque de torsade de pointe. Hypercalcémie (> 2.8 mmol/l): L'hypercalcémie donne un raccourcissement de l'espace QT et une bradycardie fonc- tion de son importance. LE MAGNESIUM Le magnésium : L'hypomagnésémie et l'hypermagnésémie donnent respectivement les mêmes trou- bles ECG que l'hypokaliémie et l'hyperkaliémie. Heureusement, ses variations sont moins importantes et plus rares. Intoxication médicamenteuse Digitaliques L'intoxication aiguë par les digitaliques (digoxine, digitoxine et deslanoside) est rare mais potentiellement grave. Elle est responsable de manifestations digestives, neurosenso- rielles et de troubles du rythme et de l'automatisme cardiaque. Les facteurs pronosti- ques sont l'âge (supérieur ou égal à 60 ans), le sexe masculin, les antécédents car- diaques, la présence d'une hyperkaliémie et un bloc auriculo-ventriculaire quel que soit son grade. Les signes ECG sont : _ Modification de l’onde T (aplatie, inversée) _ Allongement du PR, BAV _ Élargissement du QRS _ Bradycardie _ ESV, TV La mortalité est élevée, aux environs de 20%. L'utilisation des fragments Fab d'anti- corps antidigoxine a récemment révolutionné le traitement ; ils sont administrés soit à dose stoechiométrique en cas de menace vitale, soit à dose semi-molaire préven- tive devant la présence de facteurs de pronostic défavorables. Ce traitement est dis- ponible 24 h/24 dans certains centres spécialisés. Les traitements anti-arythmiques et l'entraînement électrosystolique sont désormais réservés aux cas de non- disponibilité de l'immunothérapie
- 14. Chloroquine Valeur d'alarme: précèdent toujours les manifestations hémodynamiques. Aplatissement onde T voire apparition onde U responsables d'un allongement du QT. Elargissement QRS> 0,10sec(peut atteindre 0,40sec), respectant la morpholo- gie QRS physiologique ou prenant l'aspect d'un bloc de branche. BAV I(fréquent) II ou III (rare). Troubles du rythme: associés en général à collapsus ESV,TV,FV. Torsade de pointes. Tachycardie supraventriculaire à QRS larges+++ La Tachycardie supraventriculaire à QRS larges est difficile à différencier d'une TV, mais en fait est beaucoup plus fréquente. Ce trouble du rythme est important à reconnaître car le traitement est différent(Choc électrique externe si TV++): En faveur de la Tachycardie supraventriculaire à QRS larges FC<150/mn Présence d'ondes P avant QRS Absence de phénomène de capture Test au bicarbonate molaire(84°/00 ): administration de 250 ml de bicarbonate mo- laire(84°/00 ) qui affine les complexes QRS(<0,10sec), et permet de faire le diagnos- tic+++ Tricycliques • Tachycardie sinusale • Aplatissement de l'onde T • Allongement de l'espace QT • Elargissement du QRS (effet stabilisant de membrane) • Torsade de pointe • Tachycardie ventriculaire • Brady-arythmie à complexes larges • Asystolie
- 15. Le Scope défibrillateur En plein essor, le matériel de monitorage transplantable permet maintenant la lecture de paramètres multiples. Certains permettent d’obte- nir un monitorage ECG sur plusieurs dériva- tions, un ECG 12 pistes sur papier, la pres- sion artérielle non invasive automatique, la saturation, le capnogramme, défibrillation, entraînement électrosystolique externe… Le tout malheureusement à des prix inaccessibles. Néanmoins, certains fabricant développent des dispositifs plus simples et plus abordables. Le scope Le scope est un dispositif médical qui permet une surveillance du rythme car- diaque sur une ou plusieurs dérivations. Une nappe doit être connectée au patient. Elle peut être composée de 3 à 5 brins. Scope à 3 brins Rouge Epaule droit Permet de monitorer les dérivations frontales ( DI,II,III ) Les brins sont repérées par un code Noir ou vert Sous xyphoïdien couleur. Le code couleur est le même que Jaune Epaule gauche celui de l’ECG. Scope à 5 brins Rouge Épaule droite Permet de monitorer V5 en plus des Noir Flanc droit dérivations frontales. Vert Flanc gauche Jaune Épaule gauche Blanche V5
- 16. Le scope est un moyen de surveillance il permet de mettre en évidence des troubles du rythme. Les signes ischémiques doivent être confirmés par un ECG. Le défibrillateur Le défibrillateur est composé d’un module de commande muni d’un condensateur fournis- sant l’énergie. Deux palettes délivrent l’énergie. Sélection de l’énergie. Un curseur permet de sélectionner l’énergie désirée. Généralement étalonné de 5 à 360 joules. Charge du condensateur. L’énergie sélectionnée, un contacteur placé le plus souvent sur l’une des deux palettes commande la charge du condensateur. Une tonalité avertie de la progression de la charge. La charge terminée, la tonalité change. Amélioration du contact palettes / patient. L’utilisation de gel de contact est nécessaire. Il permet de diminuer la résistivi- té cutané et permet la délivrance de la totalité de l’énergie. Positionnement des palettes. Une des palettes doit être positionnée au niveau de la base du cœur. La deuxième doit être positionnée au niveau de l’apex.
- 17. Le Saturomètre. Il permet d’obtenir le pourcentage de satura- tion de l’hémoglobine en oxygène. Le fonctionnement est basé sur l’analyse de la lu- mière absorbée par le sang. Il existe un spectre différent pour l’oxyhémoglobine et la carboxyhé- moglobine Le capteur se positionne à l’extrémité d’un doigt ou d’un orteil. La désaturation du patient n’est pas linéaire. Il existe tout d’abord une lente diminu- tion de la saturation suivie vers 80 % d’une nette accélération. De plus, elle peut être prise en défaut dans certaines situations : _ Fonctionnement aléatoire pendant le transport. _ Hypothermie _ Choc _ Saturation faussement rassurante dans les intoxications au monoxyde de car- bone alors qu’une part de l’hémoglobine est occupée par le CO. ( spectre de l’hémo- globine saturée en oxygène identique à celle du monoxyde de carbone ) Elle ne peut remplacé la clinique d’autant qu’il existe un décalage de 30 secondes en- tre l’épisode et le chiffre affiché. Le tensiomètre automatique Il est nécessaire de programmer un rythme de prise de tension dès la mise en place du brassard. Si cette précaution n’est pas prise, la première tension est affiché indéfiniment ce qui peut être faussement rassurant. La taille du brassard doit tenir compte du poids. L’entraînement électrosystolique externe Il permet temporairement d’obtenir un effet compa- rable à un pace maker. Ses indications regroupent les troubles de l’automatisme cardiaque mal tolérés. _ Blocs auriculo-ventriculaires de haut de- gré. _ Dysfonction d’un pace maker interne. _ Torsades de pointes.
- 18. Le principe de la stimulation repose sur un courant discontinu administré au travers de deux électrodes placées de part et d’autre du cœur. Le matériel qui peut être intégré au scope défibrillateur est composé de deux éléments. Le stimulateur Deux paramètres sont à régler. Intensité : de 0 à 200 milliampères ( mA ). Fréquence de stimulation de 0 à 180 par minutes. Les électrodes Elles sont à usage unique, autocollantes et prégélifiées. La mise en œuvre est simple. Positionnement des électrodes : L’électrode antérieur ( NEGATIVE ) est positionnée au niveau de V3. L’électrode postérieure ( POSITIVE ) est positionnée au niveau de la pointe de l’omoplate gauche. Régler la fréquence de stimulation. Régler l’intensité de stimulation en débutant à 10 mA. L’intensité est progressive- ment augmentée jusqu’à trouver le seuil de stimulation. L’efficacité de la stimulation est jugé sur la présence d’un pouls synchrone à la stimulation et l’amélioration des paramè- tres hémodynamique. La stimulation qui entraîne une contraction musculaire rythmique peut être désagréable voire douloureuse. Il est parfois nécessaire de réaliser une petite sédation par titration de Valium® ou d’Hypnovel®.
