05 diferenciación sexual femenina
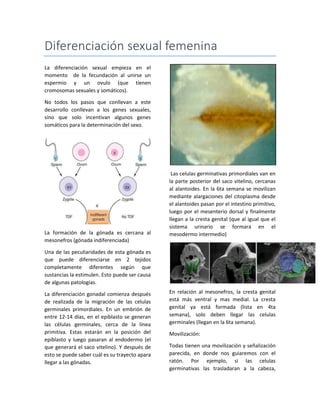
- 1. Diferenciación sexual femenina La diferenciación sexual empieza en el momento de la fecundación al unirse un espermio y un ovulo (que tienen cromosomas sexuales y somáticos). No todos los pasos que conllevan a este desarrollo conllevan a los genes sexuales, sino que solo incentivan algunos genes somáticos para la determinación del sexo. La formación de la gónada es cercana al mesonefros (gónada indiferenciada) Una de las peculiaridades de esta gónada es que puede diferenciarse en 2 tejidos completamente diferentes según que sustancias la estimulen. Esto puede ser causa de algunas patologías. La diferenciación gonadal comienza después de realizada de la migración de las celulas germinales primordiales. En un embrión de entre 12-14 días, en el epiblasto se generan las células germinales, cerca de la línea primitiva. Estas estarán en la posición del epiblasto y luego pasaran al endodermo (el que generará el saco vitelino). Y después de esto se puede saber cuál es su trayecto apara llegar a las gónadas. Las celulas germinativas primordiales van en la parte posterior del saco vitelino, cercanas al alantoides. En la 6ta semana se movilizan mediante alargaciones del citoplasma desde el alantoides pasan por el intestino primitivo, luego por el mesenterio dorsal y finalmente llegan a la cresta genital (que al igual que el sistema urinario se formara en el mesodermo intermedio) En relación al mesonefros, la cresta genital está más ventral y mas medial. La cresta genital ya está formada (lista en 4ta semana), solo deben llegar las celulas germinales (llegan en la 6ta semana). Movilización: Todas tienen una movilización y señalización parecida, en donde nos guiaremos con el ratón. Por ejemplo, si las celulas germinativas las trasladaran a la cabeza,
- 2. igualmente llegarían a la cresta genital, debido a los factores de quimiotaxis. La única forma de identificar una gónada o el sexo de un embrión es mediante un cariograma La cresta genital se formo por varias proteínas WT-1 SF-1 LIM1 Estas se formaron en la cresta genital, y permiten que en ese grupo celular es la expresión de distintos genes, lo que permite la diferenciación de ese tejido EN mujeres Posterior a la aparición de la cresta gonadal, se produce la WNT-4, la que ayuda a la diferenciación hacia ovario, mediante la expresión de DAX1 y otros genes aun no completamente determinados, pero que también ayudan a que el tejido de la Cresta GONADAL se diferencie hacia ovario. El WNT-4 además, inhibe la producción de los genes de diferenciación para macho Estos factores son producidos por el mesénquima que rodea a la cresta genital. La gónada se diferencia hacia un ovario, el cual contiene folículos, solo se producirá si las celulas primordiales llegan, pero si no lo hacen, se formará un ovario vestigial o tiras ováricas (gónada que no se desarrollo). En el caso del hombre, si no llegan las células primordiales, se tendrá la estructura característica, pero no se producirá esperma En la imagen, lo verde es el epitelio celómico, y lo amarillo es el mesénquima subyacente. Cada una tendrá funciones diferentes. El epitelio genera la corteza del ovario, y el mesénquima subyacente formará la médula del ovario. El epitelio celómico empieza a proliferar hacia la médula, hacia el interior de la gónada primitiva, y esas agrupaciones celulares abrazarán al mesénquima, y luego, cuando las celulas germinativas llegan, son rodeadas por este epitelio.
- 3. Los cordones sexuales primitivos (cordones de células) posteriormente se transformarán en células foliculares. Dependiendo del sexo genético del individuo se diferencia la gónada. Las celulas del cordón son las que determinan si esa gónada será ovario o testículo, y dependiendo de distintos genes, permitirán la diferenciación hacia el ovario. Aquí ocurren 2 procesos principales. ocurre la primera secuencia de estos cordones, que serán los cordones sexuales primarios. Luego ellos se serán del epitelio, e ingresan a la medula de la gónada y pasan a ser cordones sexuales medulares, los que son ejemplificaos como varillas, luego degeneran, lo que finalmente se transformará en la médula del ovario. Luego el epitelio prolifera de nuevo, formando los cordones sexuales corticales, porque están en la corteza. Estos cordones cubrirán a las celulas primordiales, y luego se empiezan a disgregar, formando acúmulos celulares, que en el medio tienen una ovogonia. Esos acúmulos celulares generarán los folículos primordiales, en cuyo interior estará la ovogonia. Gónada: Ovario En ausencia de factores virilizantes como la proteína SRY o la hormona Antimülleriana la cresta gonadal comienza a diferenciarse en ovario una vez que las celulas germinales primordiales llegan al futuro ovario, se concentran en la región cortical del pliegue gonadal Aquí empieza a aparecer el conducto paramesonéfrico (en rojo en la imagen) Finalmente cuando el ovario ya posee un desarrollo más completo, empieza el descenso, que es más bien discreto. Quedando en la regio pelviana. Cuando desciende el ovario, también se lateraliza
- 4. Conductos genitales: formaran tubas, útero y vagina. Hacia finales de la quinta e inicios de la sexta semana un nuevo par de conductos (paramesonéfricos o de Müller) comienzan a formarse lateralmente a los conductos mesonéfricos en embriones de ambos sexos. Se forman como una invaginación longitudinal del epitelio (ingresa al conducto) Conductos genitales Como hay 2 epitelios celómicos, uno lateral, que forma el conducto paramesonéfrico, mediante una evaginación, en la cual prolifera formando esta estructura. El conducto paramesonéfrico tiene 3 partes. La ultima pasa medial al conducto mesonéfrico, y es vertical, para fusionarse con el conducto paramesonéfrico del otro lado.
- 5. Las primeras 2 porciones forman la tuba uterina y el útero. La vagina es formada por la última porción de los conductos paramesonéfricos. Cercano al seno urogenital, las porciones mas caudales del conducto paramesonéfrico se fusionan, para formar el útero. Desde el seno urogenital, la porción más baja del conducto paramesonéfrico genera la vagina. En la región donde se unen los conductos paramesonéfricos salen la vagina y el útero (tercera porción). Las 2 porciones superiores dan lugar a las tubas uterinas. El sistema de conductos sexuales femeninos constituirá en los conductos paramesonéfricos, en que se mantendrán, y dará lugar a las tubas uterinas, útero y parte de la vagina. Los conductos mesonéfricos regresionan. Conductos genitales: Para la diferenciación de las distintas partes de las tubas sexuales femeninas están los genes: Lim1 Emx2 Wnt-4 Permiten la expresión de los genes Hox, los cuales diferenciaran los conductos paramesonéfricos, dando lugar a los conductos definitivos. Recordar imagen, ahí están que genes diferencian que cosa. Genitales externos: Los genitales externos derivan de un complejo de tejido mesodérmico localizado alrededor de la cloaca. En la tercera semana del desarrollo aparecen estos primordios de genitales externos.
- 6. Para la formación de estos primordios, se requiere la expresión de proteínas Fgf8 (fibroblast growth factor 8) SHH La primera sección que es para que aparezcan los genitales externos, es debido a los factores de crecimiento y movilidad. Toma alrededor de 2 semanas pasar de una etapa indiferenciada a una diferenciada. Los genitales externos son la última porción de la vagina, los labios mayores, menores y el clítoris. De la 3ra a la 10ma semana se mantienen indiferenciados, a partir de la semana 15 se puede diferenciar el sexo. Imagen que no entendían, abajo son pliegues anales, arriba en amarillo son las prominencias genitales. En la mujer, el 푡푢푏푒푟푐푢푙표 = 푐푙í푡표푟푖푠, los 푝푙푖푒푔푢푒푠 푢푟푒푡푟푎푙푒푠 = 푙푎푏푖표푠 푚푒푛표푟푒푠. El pliegue rectal será el ano, y las prominencias genitales serán los labios mayores. El seno urogenital pasará a ser el vestíbulo. La uretra se genera en los pliegues uretrales. Los pliegues no se fusionan. Defectos del desarrollo y diferenciación sexual Una de las tantas patologías que se pueden dar es que a veces, la señalización que permiten la destrucción de los conductos paramesonéfricos, se formarán los úteros o el ovario de manera defectuosa. En el caso de la mujer, se tienen que degenerar los conductos mesonéfricos, pero a veces la señalización, se da en los conductos paramesonéfricos también. Con esto se puede malformar todo lo demás. En un caso de que en un solo lado se destruya, un lado estará bien, pero la situación contralateral será que no se forme bien. Como son conductos separados, se dará una vagina unicornada. Otro defecto se puede dar por una unión incompleta, con lo que se pueden provocar las malformaciones de la imagen Por ejemplo, un útero doble, con doble vagina, la cual es la alteración más grave. Útero bicornado: 1 vagina, 2 úteros
- 7. Útero unicornado, con conexión solo para un lado del útero Atresia cervical: formación incompleta de la vagina, por lo que no hay canal que conecte útero con la vagina. Se puede operar Atresia vaginal: la vagina se mantiene cerrada Otra malformación es la de las tiras ovárica, cuando solo se encuentran vasos sanguíneos en un útero, pero no folículos. Esto se encuentra en el síndrome de Turner, en el cual hay deficiencia de UN cromosoma X (de la forma XO, ya que no tiene un par de cromosomas, sino que solo uno). Poseen aparatos reproductores de mujer, pero no desarrollan mamas, hormonas femeninas, con lo que no hay desarrollo de las características sexuales secundarias, vello púbico ni vello axilar. Físicamente será como un cuerpo de niña. Para las mujeres, los conductos mesonéfricos degeneran, pero si persisten, pueden generarse fistulas y quistes, por ejemplo, el quiste de Gartner, el cual normalmente está en la región vaginal, y se genera por ___ (Debes buscarlo).} Hidátide de morgagni: (una hidátide es una vesícula anómala que generalmente tiene líquido) esta se genera porque en el infundíbulo (porción final del conducto paramesonéfrico), en donde generalmente se pueden formar estos quistes. Son pequeñas, a veces ni siquiera es necesario extirparlas. Es un vestigio del conducto paramesonéfrico.
- 8. Intersexualidad: son patologías como el hermafroditismos. El termino hermafrodita viene de Hermafrodito (dios griego de gran belleza), el que se alejo del Olimpo, y fue a las tierras mortales. Como hacía calor, se fue a bañar a una laguna. Se tiro desnudo, y la laguna tenía una ninfa (diosa bien menor) ella, al ver el cuerpo de Hermafrodito se enamoró, pero era tímida. Lo que sucedió es que por ahí estaba el medio hermano de hermafrodito llamado Heros (Cupido), y para molestar a su medio hermano, y le tiró una flecha a la ninfa, y ella se abalanzo contra Hermafrodito, quien no quería. Ella le pidió a los dioses que nunca los separaran, y generaron un hermafrodita. Hermafrodita en estricto rigor en humanos son individuos que poseen ovarios y testículos, ya sean separados o juntos (si son juntos se llama ovotestis). Estas personas solo desarrollan uno completamente y el otro es vestigial (no puede embarazar y ser embarazados) Generalmente los clasifican como hombres, ya que el tamaño del falo es muy grande. Su genotipo es del 70% XX. En el caso de ellos, el tuberculo genital es más largo, pero es ambiguo, no es ni uno ni el otro. Generalmente la zona cortical es ovárica. También se pueden generar ambas hormonas sexuales, por eso las características sexuales son ambiguas. Esto se da porque el SOX9 no inhibe al WNT- 4 y viceversa. Pseudohermafroditismo femenino: aquí todas las gónadas internas (ovarios, tuba uterina, útero, etc.) están presentes, pero los genitales externos no corresponden y parecen mas de hombre. Por dentro son mujeres, por fuera son "hombres". A veces también pueden ser genitales ambiguos. Estas personas pueden operarse y dar a luz sin problemas, pero los primeros años de vida son identificados como hombre. Sus características sexuales secundarias serán parecidas a las del hombre. Las causas de esto son el aumento de andrógenos en el feto (testosterona), y como la reciben, son virilizados (formación de pene y escroto). Las gónadas producirán estrógeno y permite la diferenciación de los genitales en periodo embrionario. En este caso, los andrógenos son mucho mayores que los estrógenos, por lo tanto las características sexuales externas cambiaran. Esos andrógenos pueden venir de 3 lugares: Hiperplasia suprarrenal: aquí hay una sobreproducción de andrógenos, producidos por la glándula hiperplásica Terapias de la madre: en caso de que sufra riesgo de aborto, se le dan corticoides, los que son transformados en andrógenos (fuente exógena) Fuente endógena de la madre, porque en alguna etapa de la vida de la madre produce muchos andrógenos.
