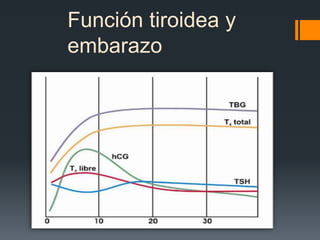
Tiroideopatías y embarazo
- 2. Transferencia placentaria • TRH Si • TSH No • T3 y T4 Si • ATPO/TRAb Si • Iodo libremente • MMI libremente • PTU 10 veces menos que el MMI
- 3. Aumento del requerimiento de hormona tiroidea • Aumento de TBG • Aumento de la deiodinación placentaria de T4 • Mayor volumen de distribución (vascular, hepático, unidad feto placentaria)
- 4. Hipotiroidismo y embarazo Diagnóstico TSH > 2,5 mUI/L en primer trimestre o > 3 en segundo o >3,5 en tercer trimestre T4Libre: permitirá determinar si se trata de HC o HSC. Idealmente en el tercio superior T4Total: se ha re jerarquizado su utilización (rango de normalidad para el embarazo: rango normal para no embarazadas x 1,5) Anticuepos antitiroideos: Mujeres EUTIROIDEAS con AIT mayor riesgo de aborto durante el primer trimestre, de abortos recurrentes, de prematurez, muerte perinatal, alteraciones en coeficiente intelectual y en las capacidades motoras de niños evaluados entre 25 y 30 meses de vida. ¿¿SERÍA ÚTIL EN ELLAS EL TRATAMIENTO CON LT4??
- 5. Prevalencia % Hipotiroidismo Referencia Anemia Aumentada 31 Clínico a Hemorragia post 19 Clínico Hipotiroidismo y embara parto Aumentada 17 Sublínico a a Abrupto Aumentada 20 Clínico placentario b Ruptura Aumentada 17 No aclarado prem.memb. c Preeclampsia 15 Subclínico Aumentada HTA 22 Clínico 60 Clínico Aborto Aumentada d 71 Subclínico a - Davis, L.E and col Hypothyroidism complicating pregnancy. Obstet.Gynecol. 72:108-112 b - Briceño Perez and col. Disfunciones tiroideas y embarazo. Ginecol.Obstet.Mex. 74:462-470 c - Leung, A and col. Perinatal outcome in hypothyroid pregnancies. Obset.Gynecol.81:349-353 d – Abalovich and col. Overt and subclinical hypothyroidism complicating pregnancy. Thyroid 12:63-68
- 6. Prevalencia % HT - Referencia Distres fetal Aumentada 14 Clínico a Aumentada 31 Clínico b Premat/BP Aumentada 22 Clínico c Aumentada 9 Subclínico d Malfor. Cong. Aumentada 4 Clínico c Aumentada 12 Clínico b Muerte fetal Aumentada 4 Clínico c Muerte perin Aumentada 9 Clínico e Admisión UTI Aumentada 4 Subclínico f a – Wasserstrum N. Perinatal consequences of maternal hypothroidism in early pregnancy and inadequate replacement. CEndocrinology 42:353-358 b - Davis, L.E and col Hypothyroidism complicating pregnancy. Obstet.Gynecol. 72:108-112 c - Leung, A and col. Perinatal outcome in hypothyroid pregnancies. Obset.Gynecol.81:349-353 d - Abalovich and col. Overt and subclinical hypothyroidism complicating pregnancy. Thyroid 12:63-68 e – Montoro,M and col. Successful outcome of pregnancy in women with hypothyrodism. Ann Intern. Med 94:31-34 f – Panesar,N.S Reference intervals for thyroid hormones in pregnant chinese women. Ann Clin Biochem 38: 329-332
- 7. Sustitución con hormona tiroidea • Con levotiroxina (LT4) • La dosis sustitutiva de inicio debe superar entre un 25-50% la estimada para no gestantes (2-2,4 mcg/kg/día) • Si reciben tratamiento previo: incrementar la dosis entre un 25-40% TEMPRANAMENTE (si no se dispone de resultados rápidamente aumentarla cuando se tome conocimiento del embarazo) • No suspender LT4 en ninguna paciente que se embarace bajo tratamiento. • La ingesta de suplementos de hierro, calcio, vitaminas y fibras deben ser espaciadas al menos 4 hs desde la toma de la LT4
- 8. Sustitución con hormona tiroidea ¿Ajuste preconcepcional? Management of thyroid dysfunction during pregnancy and postpartum: an Endocrine Society Clinical Practice Guideline TSH previa al embarazo < 2,5 mUI/L What is the recommended pre-conception TSH level in hypothyroid women on levothyroxine therapy? Abalovich M. and col TSH previa al embarazo < 1,2 mUI/L
- 9. Hipertiroidismo y embarazo Prevalencia: 0,2 % ( 0,1 - 0,4%) Causas frecuentes Enfermedad de Graves (85 - 90%) Tumores trofoblásticos Hipertiroidismo transitorio de la hiperemesis gravídica Causas infrecuentes TSA Adenoma tóxico Bocio multinodular tóxico Tirotoxicosis por yodo Tirotoxicosis facticia Estruma ovárico Hipersecreción TSH
- 10. Repercusión del hipertiroidismo en el embarazo Maternas Fetales Hipertensión y pre Hipertiroidismo fetal eclampsia Hipertiroidismo neonatal Insuficiencia cardíaca Prematurez congestiva Retardo crecimiento Fibrilación auricular intrauterino Crisis tirotóxica Bajo peso edad Aborto gestacional Parto prematuro Morbilidad neonatal Desprendimiento prematuro placenta Infección Anemia
- 11. Diagnóstico de hipertiroidismo fetal Por pasaje transplacentario de TRAb con función tiroestimulante Medirlos en semana 20 de gestación debido a su alto valor pronóstico de tirotoxicosis fetal Taquicardia fetal sostenida, bocio, RCIU, aceleración de la maduración ósea
- 12. Hipertiroidismo y embarazo Tratamiento Antitiroideos: SI Cirugía: Infrecuente Yodo: Excepcional Dosis de 131I: Nunca
- 13. Tratamiento con antitiroideos Utilizar la dosis mas baja que permita mantener T4 libre en el límite superior del rango de referencia para no grávidas. No buscar normalización de TSH. Tradicionalmente: droga de elección PTU 100 a 450 mg/día (menor transferencia placentaria) Segunda línea: MMI 10 a 45 mg/día. Ambas podían utilizarse. Actualmente: Ambas atraviesan placenta de manera similar. Ambas pueden provocar efectos perjudiciales y benéficos sobre el feto.
- 14. Tratamiento con antitiroideos Efectos adversos Con ambos: Hipotiroidismo fetal (sospecha: Bocio, retraso de EO) ¿Efectos a largo plazo? Con MMI durante el primer trimestre: aplasia cutis, atresia de coanas y de esófago, cardiopatía, imperforación anal, polidactilia, anencefalia Con PTU atresia de aorta, atresia de coanas. Menor frecuencia de efectos adversos fetales. 22 eventos de severa injuria hepática asociada al PTU en los últimos 20 años (ATA y FDA)/ Otra revisión muestra cifras más elevadas, incluyendo 2 embarazadas y 2 fetos cuyas madres habían recibido PTU
- 15. Conclusiones EL RÁPIDO Y ADECUADO TRATAMIENTO DE LA DISFUNCIÓN TIROIDEA DURANTE LA GESTACIÓN, ASÍ COMO EL CONTROL ESTRICTO Y FRECUENTE, PERMITIRÁ MINIMIZAR LOS RIESGOS Y LOGRAR , EN LA MAYORÍA DE LOS CASOS, EMBARAZOS A TÉRMINO SIN COMPLICACIONES
